Introducción
El cáncer de mama es la neoplasia más común en mujeres mundialmente. En las estadísticas de 2012, se estimó una incidencia de 1,671,149 casos1. Los sarcomas de la mama representan menos del 1% de las neoplasias en este sitio. Debido a esta rareza, los datos que se encuentran en la literatura se limitan a reportes de caso y series retrospectivas2. La etiología es desconocida, hay factores, como la exposición al arsénico, el síndrome de Li Fraumeni, antecedentes de radiación a mama ipsilateral o linfedema crónico, que se asocian al desarrollo de esta patología3-5. El diagnóstico implica las mismas modalidades que en los tumores epiteliales de la mama3. El tratamiento continúa siendo controvertido debido a la rareza de la enfermedad, sin embargo, varios autores concluyen que la cirugía es el pilar del tratamiento, la radioterapia se debe considerar como adyuvante en tumores de alto grado y tamaño mayor a 5 cm, con el objetivo de incrementar el control local2-4. En este reporte presentamos un caso de una paciente joven con sarcoma del estroma mamario y revisión de la literatura.
Reporte de caso
Presentamos el caso de una paciente de 29 años de edad, sin antecedentes familiares de cáncer de mama, exposición a radiación, trauma o alguna enfermedad genética. Inició su padecimiento con una tumoración en la mama izquierda de crecimiento progresivo durante 6 años. Se le realizó biopsia escisional, la cual reportó tumor phyllodes (no se especificó el grado); con este resultado se sometió a escisión amplia de la lesión, sin embargo, presentó recurrencia local ocho meses después, por lo que se refirió a nuestra Institución para valoración y manejo. A la exploración física se encontró en mama izquierda una tumoración de bordes irregulares, multilobulada, de 30 x 20 cm, que infiltraba casi toda la totalidad de la mama, sin adenopatías (Fig. 1). Se le realizó mastectomía simple izquierda con reconstrucción, el reporte histopatológico fue positivo a sarcoma del estroma mamario de alto grado con borde más cercano a 4 mm del lecho quirúrgico.
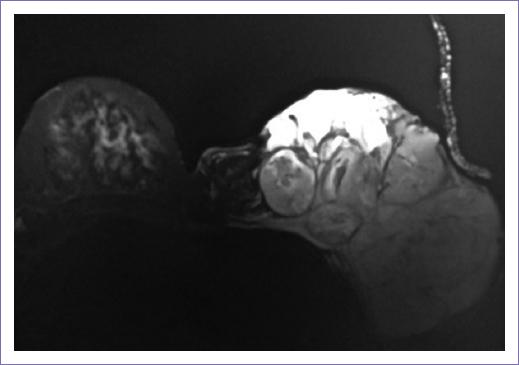
Figura 1 Resonancia magnética, corte axial, secuencia T1. Se muestra tumoración en mama izquierda, multilobulada, que ocupa su totalidad.
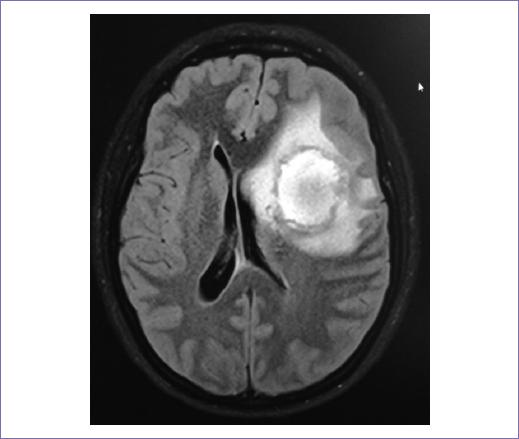
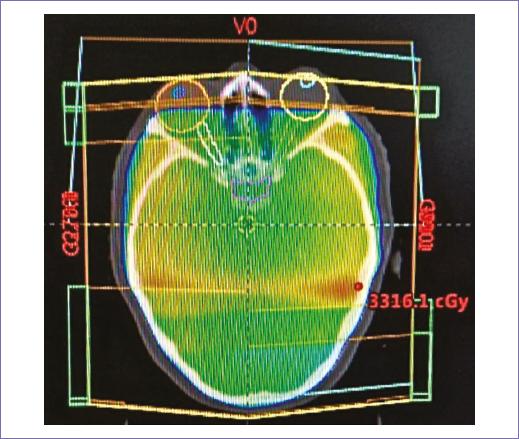
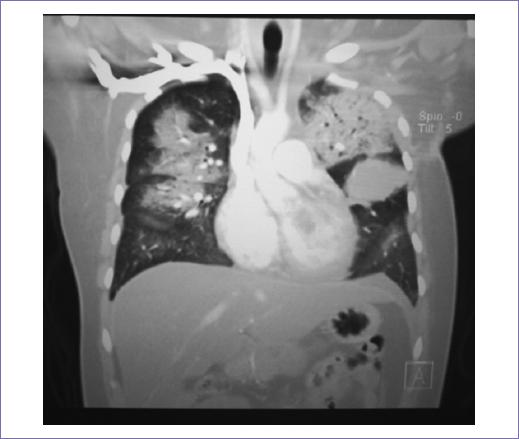
Recibió radioterapia adyuvante 50 Gy/25 fracciones, con técnica 3D conformal con campos tangenciales y axilosupraclavicular (Fig. 2); la toxicidad desarrollada durante el tratamiento fue radiodermitis grado I. Durante el seguimiento, siete meses después se documentó mediante tomografía con emisión de positrones dos nódulos pulmonares con hipermetabolismo, maximum standardized uptake value (SUVmax) 3.7 y 2.8, así como trombos en la vena pulmonar izquierda, arterias ilíacas comunes y externas. Un mes después, la paciente empezó con cefalea holocraneana con intensidad del dolor en escala visual analógica 8/10, por lo que se documentó con estudios de imagen una lesión intraaxial frontal izquierda de 50 x 42 mm, de características metastásicas (Fig. 3), motivo por lo que se consideró candidata a tratamiento quirúrgico, seguido de irradiación a holocráneo 30 Gy/10 fracciones (Fig. 4). Durante el último tratamiento presentó dificultad respiratoria súbita y se documentó tromboembolia pulmonar bilateral metastásica, motivo de fallecimiento (Fig. 5).
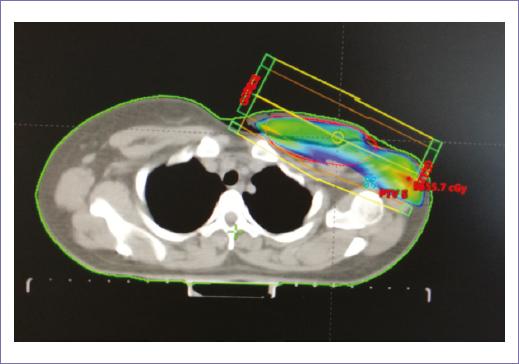
Figura 2 Plan de tratamiento conformal, con dos campos tangenciales y axilosupraclavicular, dosis prescrita de 50 Gy en 25 fracciones.
Discusión
Los sarcomas de tejidos blandos son una enfermedad heterogénea. Representan menos del 5% de todos los sarcomas de tejidos blandos y menos del 1% de todas las neoplasias que se presentan en la mama2. La tasa anual de incidencia es de 44.8 casos por millón de mujeres6. Específicamente, los sarcomas del estroma mamario son tumores aún menos frecuentes y solo pocos casos se han reportado hasta la fecha7. Los factores de riesgo para desarrollar esta patología son desconocidos, se consideran algunos factores ambientales (exposición arsénica, cloruro de vinilo, alquilantes) o genéticos (Li Fraumeni, neurofibromatosis tipo I)3,4. Algunos autores muestran cierta correlación entre el tratamiento con radioterapia externa en mama, sin embargo, no hay que olvidar que las pacientes de estas series en su mayoría fueron tratadas con técnica 2D y que, por tanto, el campo de tratamiento fue mayor. Otro factor asociado es el linfedema crónico posmastectomía y el desarrollo de sarcoma; el subtipo histológico asociado más frecuentemente es el angiosarcoma, en el 0.45% de los casos como frecuencia general5,8. En el caso de la paciente, negó todos estos factores de riesgo en el interrogatorio dirigido.
Al inicio de la presentación, el tamaño del tumor varía entre 0.5 y 40 cm3. El sarcoma del estroma mamario crece por invasión directa y su diseminación es hematógena, principalmente a pulmón, pleura, hígado (con menor frecuencia), médula ósea y cerebro. El involucro ganglionar axilar es muy raro, se presenta en menos del 5% de los pacientes y usualmente se presenta en etapas avanzadas9. En el caso reportado, la paciente presentó invasión local y hematógena cerebral y pulmonar.
Este tipo de neoplasia se desarrolla del estroma intralobular de la mama y presenta un componente mesenquimatoso maligno, en ausencia de características epiteliales2. En 1962 Berg, et al. definieron esta neoplasia como un grupo heterogéneo de componentes, entre ellos: mesenquimal maligno, mixoides, adiposo y fibroso, excluyendo al cistosarcoma phyllodes, linfomas y angiosarcomas, que no tienen un componente epitelial en la muestra histopatológica, en donde el origen celular no puede ser determinado7,9,10.
El paciente típicamente se presenta con un tumor unilateral, bien definido, móvil y no doloroso que suele crecer aceleradamente en comparación con los carcinomas de la mama4. El diagnóstico generalmente implica las mismas modalidades que en los tumores epiteliales de la mama en la exploración física y la mastografía (las lesiones características son hiperdensas no calcificadas con bordes indistintos, parecido a las presentes en el tumor phyllodes), por eso la distinción entre estas dos patologías es mediante estudio histopatológico, ya que comúnmente suelen confundirse, como sucedió en el caso descrito3. El ultrasonido (USG) revela una lesión hipoecoica con bordes indistintos, con ventana acústica posterior, el 85% son hipervasculares; la imagen por resonancia magnética (IRM) muestra entre sus características principales bordes irregulares con realce no homogéneo al contraste5. La biopsia por incisión, escisión o con aguja gruesa proporciona el diagnóstico definitivo; si se sospecha inicialmente sarcoma, no se recomienda la aspiración con aguja fina, ya que la determinación del subtipo histológico y el grado no es posible3,5,11.
Como en otros tumores, la estadificación implica obtener datos clínicos y patológicos que determinan la extensión de la enfermedad y, consecuentemente, el pronóstico y tratamiento3. Los tres métodos utilizados son mastografía, USG e IRM5. La estadificación por tumor, ganglio y metástasis (TNM) difiere de la de los carcinomas de mama; en sarcomas el grado de diferenciación es importante para la clasificación por etapas, el grado 1, 2 y 3 corresponden con la etapa I, II y III, respectivamente. El involucro ganglionar se considera como etapa III de acuerdo con la clasificación más reciente de la American Joint Committe on Cancer. El usar la estadificación de los carcinomas mamarios no es útil, debido a que la metástasis ganglionar en sarcomas es rara4,12. En el caso de la paciente, la etapa clínica con la que se presentó fue un IIIB, ya que la tumoración fue mayor a 15 cm y grado 3.
Múltiples estudios han mostrado que tumores mayores de 5 cm y de un grado histológico alto tienen un peor pronóstico, ya que presentan mayor recurrencia3-5,13,14. En este caso, la paciente, con estos dos factores, presentó recurrencia local ocho meses después.
La tasa de supervivencia libre de enfermedad a 5 años tiene un rango entre el 44 y el 74% después de una resección amplia. La supervivencia global a 5 años es del 61-91%. Se han realizado diferentes estudios en donde se valora el papel de la radioterapia como tratamiento adyuvante, se considera que una dosis de 48 Gy beneficia en supervivencia de causa específica (50-91%), sin embargo, la dosis actualmente recomendada para disminuir la probabilidad de recurrencia es al menos 60 Gy al lecho tumoral13.
El paradigma del tratamiento debe ser planeado con un equipo multidisciplinario. El objetivo principal del sarcoma del estroma mamario es la resección con márgenes negativos. Es así que la cirugía se considera la modalidad curativa; la resección amplia se recomienda especialmente en enfermedad superficial o multifocal, de ser posible. Estudios más recientes se avocan en la comparación de la escisión local amplia con márgenes negativos y mastectomía, encontrando hasta el momento resultados oncológicos equiparables3. El ganglio centinela no está indicado, ya que como se mencionó previamente, las metástasis ganglionares son raras (5%)3,5. La linfadenectomía confiere mayor morbilidad sin otorgar beneficio en términos de supervivencia libre de enfermedad y supervivencia global13. Hay dos factores que influyen en el resultado posterior a la cirugía: el tamaño del tumor primario y el estado de los márgenes. Se han sugerido otros factores, como el grado o contorno, pero no han mostrado consistentemente un impacto significativo. Es una enfermedad rara, por lo que no hay un consenso sobre los márgenes, aunque muchos autores están de acuerdo con que 1 cm es suficiente para tumores pequeños y localizados4,13. La paciente descrita fue sometida a mastectomía simple izquierda debido al tamaño de la lesión.
En caso de residual microscópico/macroscópico (R1/R2, respectivamente) la reoperación debería realizarse hasta no tener residual (R0). De no poder lograrlo porque la cirugía sería mutilante o muy extensa, se puede adyuvar con radioterapia o quimioterapia; de esta última, las indicaciones precisas son debatibles, así como su eficacia, puesto que hasta el momento no existen estudios aleatorizados controlados.
En relación a la radioterapia, los estudios que describen esta modalidad de tratamiento son fase II, algunos autores reportan un posible beneficio con el uso de radioterapia postoperatoria en todos los sarcomas mamarios, mientras que otros demuestran resultados contradictorios, por lo que el beneficio de la radioterapia adyuvante es controvertido15-17. La irradiación después de una resección R0 debería ser considerada de acuerdo con el riesgo de recurrencia: alto grado y tamaño mayor a 5 cm, con el objetivo de incrementar el control local. Este tratamiento después de una resección R1 está recomendado en todos los casos debido a la alta tasa de recurrencia, de hasta un 60% en algunas series. Un protocolo común es aplicar una dosis de 50-60 Gy con fracciones de 2 Gy a toda la mama/parrilla costal y posteriormente un boost (incremento de dosis) para prescribir 60 Gy al lecho tumoral. En pacientes con R2 operable se recomienda cirugía nuevamente3. En el caso que presentamos, se decidió administrar radioterapia adyuvante; por el tamaño de la lesión, el grado y el hecho de ser una recurrencia, la dosis prescrita fue de 50 Gy en 25 fracciones, con un fraccionamiento convencional, con técnica conformal de 3 campos: tangenciales y axilosupraclavicular. Finalmente, de acuerdo a la historia natural de la enfermedad la paciente presento diseminación hematógena y falleció por complicaciones pulmonares.
Conclusión
Los sarcomas del estroma mamario son extremadamente raros y solo se tienen datos en reportes de casos y series retrospectivas. Su baja incidencia hace que no haya un consenso en cuanto al diagnóstico y tratamiento, mucho de esto se traslapa de sarcomas de tejidos blandos.
El tratar estos tumores poco frecuentes en una misma Institución debería permitirnos estandarizar los datos patológicos e incluir pacientes en protocolos multicéntricos de radioterapia o quimioterapia para mejorar la supervivencia global.











 text new page (beta)
text new page (beta)