Introducción
Retiro de la ventilación mecánica en UCI
Se ha demostrado que los protocolos de destete del respirador reducen la duración de la ventilación mecánica, la duración de la estancia en unidad de cuidados intensivos y, por consiguiente, el uso de recursos.1-3 Aun así, los protocolos de destete no han afectado significativamente las tasas de mortalidad o reintubación.4-6
La insuficiencia respiratoria postextubación es un evento común asociado con una mortalidad y morbilidad significativa causada por múltiples causas como la obstrucción de las vías aéreas superiores o la incapacidad de proteger las vías respiratorias y eliminar secreciones, por lo tanto, la decisión de extubar requiere de una evaluación adicional de la capacidad del paciente para evitar la insuficiencia respiratoria postextubación.7-9
El protocolo integral para la retirada gradual de la ventilación mecánica y, en su caso, extubación regularmente consta de cuatro listas de verificación evaluando riesgos:10-12
Tolerancia a la prueba de ventilación espontánea.
Elegibilidad para la extubación.
Elegibilidad para el uso de ventilación mecánica no invasiva después de la extubación.
Evaluación 48 horas después de la extubación.
Para poder definir el retiro de la ventilación mecánica de manera inicial, es la transferencia gradual del trabajo respiratorio del paciente al ventilador, es en este momento en el que el paciente toma por si solo de nueva cuenta la respiración espontánea, donde se constará de dos procesos subyacentes por así decirlo que es el destete del soporte ventilatorio mecánico evaluado de manera directa al realizar una prueba de ventilación espontánea y el retiro de la liberación de la vía aérea artificial, evaluando la capacidad del paciente para mantener protegida su vía aérea. Este destete se lleva a cabo sólo en pacientes que hayan estado por más de 48 horas con soporte ventilatorio.13-15
Existen diversas pruebas e índices para evaluar la función respiratoria del paciente muy bien descritos en la literatura, los cuales nos pueden dar una orientación y grado de seguridad para evaluar el esfuerzo y la capacidad del sistema respiratorio del paciente.16-18
Fuerza inspiratoria negativa (NIF): se utiliza la presión máxima generada en un esfuerzo inspiratorio realizado desde la capacidad funcional residual funcional para evaluar la fuerza de los músculos de la respiración para predecir un destete satisfactorio, se usa un umbral de presión entre −20 y −30 cmH2O y requiere del esfuerzo y participación del paciente; esta maniobra se realiza con una oclusión de 20 segundos con una válvula unidireccional que permite al paciente exhalar pero no inhalar, obligándolo a realizar un gran esfuerzo inspiratorio.19,20
Presión de oclusión de la vía aérea (p = 0.1): durante 100 milisegundos de iniciarse un esfuerzo inspiratorio frente a una vía ocluida, se realiza el registro de la presión en tiempo a pesar de ser una presión negativa, este parámetro se mide en valores positivos, su valor suele ser menor a 2 cmH2O, un desequilibrio de un estímulo elevado durante la respiración espontánea podría dar lugar a un desequilibrio entre la carga mecánica y la función muscular con una sensibilidad de 76%, especificidad de 70%, valor predictivo positivo de 93% y valor predictivo negativo de 35%.21
Índice de respiración superficial o índice de Yang y Tobin: este es el más preciso de los índices predictivos, estima la probabilidad de fracaso del destete, considerada como valor predictivo positivo para fracaso con una especificidad menor de 73%, sensibilidad de 81%, valor predictivo positivo de 94% y valor predictivo negativo de 41%. Es fácil de calcular, es el cociente entre la frecuencia respiratoria por minuto y el volumen corriente en litros, pacientes con un índice mayor de 106 tienen alto riesgo de fracaso al destete, una zona gris de 60 a 106 y bajo riesgo de fracaso menor de 60 rpm/L, por lo que es el más preciso de los índices predictivos.22
Prueba de ventilación espontánea: una vez obtenidas las características mencionadas, esto nos hace asumir que el paciente se encuentra en condiciones para realizar esta prueba, se describe que 80% de los pacientes va a tolerarla y podrá ser extubado, y 20% no la tolerará; los criterios para realizar esta prueba es una PaO2/FiO2 mayor de 200 o saturación mayor de 90% con un FiO2 menor de 40% y PEEP menor de 5 cmH2O y una presión soporte menor de 5 a 8, estabilidad hemodinámica, ausencia de hipotensión clínica o con requerimientos bajos de fármacos vasoactivos, temperatura menor de 38 grados, nivel de conciencia adecuado y que la causa que lo llevó a la intubación está resuelta. Si el paciente tolera de manera adecuada de 30 minutos a 1 hora, está listo para liberarse de la ventilación mecánica.23
Criterios de fracaso a la extubación y de prueba de ventilación espontánea fallida:
Frecuencia respiratoria mayor de 35 rpm más de cinco minutos.
Saturación de oxígeno menor de 90%.
Frecuencia cardiaca mayor de 120 lpm o un aumento de 20 lpm de la frecuencia basal por más de cinco minutos.
Presión sistólica menor de 90 mmHg o disminución de 30 mmHg de la sistólica basal por más de cinco minutos.
Dolor precordial, anormalidades electrocardiográficas cambios isquémicos o arritmias.
Sin embargo, a pesar de todas estas maniobras aún siguen presentando fracasos a la extubación en 3 a 30%, por lo que la evaluación estructural pulmonar nos podría ayudar a disminuir la incidencia de fracaso.
LUS en retiro de la ventilación mecánica
La ecografía pulmonar es una herramienta útil para la evaluación de la aireación pulmonar en pacientes en estado crítico, este sistema de puntuación, basado en la cuantificación de aireación pulmonar no permite cambios en las zonas aireadas a nivel de las 12 regiones pulmonares monitorizadas por ultrasonido.26-28
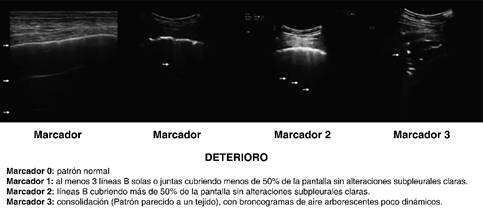
La realización del puntaje se evalúa insonando 12 áreas con un puntaje de 36 como máximo y de 0 como mínimo, LUS asigna 0 puntos a las líneas A o < 2 líneas B separadas más deslizamiento regular; 1 punto con líneas B ≥ 3 o puntos focales espaciados más deslizamiento regular; 2 puntos con coalescencia de líneas B y 3 puntos con consolidaciones pulmonares con una puntuación que va de 0 (pulmones normales) a 36 (escenario más desfavorable) (Figura 1). La evaluación LUS se ha integrado posteriormente con los siguientes cuatro parámetros.29-31
El LUS se debe realizar utilizando una sonda de 2 a 4 MHz, examinando todos los espacios intercostales de las partes superior e inferior de las regiones anterior, lateral y posterior de la pared torácica izquierda y derecha; regularmente se tarda un aproximado de 10 minutos en realizar el protocolo completo de LUS.32-34
Soummers y colaboradores es el único estudio realizado con LUS que se recomienda en la última actualización de weaning de ventilación mecánica de 2022, el cual documentó en un estudio prospectivo y observacional mediante protocolo LUS la presencia del desreclutamiento pulmonar, el cual se produjo en los primeros 60 minutos de la prueba de ventilación espontánea, además encontraron que los pacientes que completaron con éxito sus prueba de ventilación espontánea tenían una puntuación menor de 13 en comparación con los pacientes que fracasaron que tenían puntuaciones de 17 o más, con una R = 0.86; p < 0.001.35-37
Durante este estudio se observó que los pacientes con un puntaje mayor a 17 evolucionaron hacia el fracaso postextubación y los pacientes con puntaje menor de 13 presentaron una extubación de manera satisfactoria. Se calculó una base de datos total de 100 pacientes, 86 pacientes pasaron la prueba de ventilación espontánea, los 14 pacientes que no pasaron la prueba de ventilación espontánea presentaron un puntaje de LUS mayor de 13 al final de la prueba, lo cual demuestra adecuada eficacia para predecir fracaso y éxito del retiro de la ventilación mecánica.38
Material y métodos
Diseño y tipo de estudio. Tipo de investigación: clínica, estudio de prueba diagnóstica. Búsqueda de causalidad: analítico. Diseño: descriptivo. Captación de la información: retrolectivo. Medición del fenómeno: transversal. Direccionalidad: retrospectivo.
Universo de estudio. Expedientes de pacientes hospitalizados en la UCI de la UMAE 71 durante abril de 2023 a julio de 2024.
Población de estudio. Expedientes de pacientes adultos que requirieron de ventilación mecánica asistida que se extubaron 48 h después de ser intubados y previo a siete días de ventilación mecánica asistida a los que se les realizó protocolo LUS posterior a la aprobación de la prueba de respiración espontánea, ingresados a la UCI durante el 01 de abril de 2023 al 01 de julio de 2024 dentro de la UCI en la UMAE 71.
Tamaño de muestra. Para probar nuestra hipótesis alterna, el protocolo LUS como predictor de retiro de la ventilación mecánica tendrá una sensibilidad de 85%. Para esta prueba diagnóstica se busca una sensibilidad de 85%, por lo que empleamos la fórmula para prueba diagnóstica, con una significancia 1 − α = 0.95 y poder d1 - β = 0.80, donde se obtiene un tamaño de muestra de 220 pacientes.
Desviación normal estandarizada = 1.96
p = proporción esperada = 85% = 0.85
q = 1 − p = 1 − 0.85 = 0.15
IC2 = amplitud máxima permitida del intervalo de confianza 5% = 0.05
n = 4 [(1.96)2 (0.85) (0.15)]
0.012
4(3.84) (0.1275) / 0.1
(15.3664) (0.1275) / 0.01
1.95/ 0.01
n = 195
Muestreo. Se realizará muestreo no probabilístico por casos consecutivos hasta completar el tamaño de muestra mínimo.
Criterios de inclusión: ambos sexos, edad igual o mayor de 18 años menor de 75 años, ingresados a la UCI durante el 01 de abril de 2023 al 01 de julio de 2024, pacientes oro intubados y sometidos a apoyo ventilatorio mayor de 48 hrs y menor de siete días, pacientes con prueba de respiración espontanea aprobada de una hora, paciente al que se le haya realizado protocolo LUS previo a la extubación.
Criterios de exclusión: pacientes con falla cardiaca, pacientes con EPOC, paciente con más de siete días con ventilación mecánica asistida, pacientes con bulas y fistulas pulmonares, pacientes con traqueostomía, pacientes con lesión medular superior, paciente con neuro miopatía grave, pacientes con un fracaso previo de la prueba de ventilación espontanea.
Análisis estadístico. Todos los cálculos estadísticos serán ejecutados mediante el software IBM SPSS versión 25 para Windows.
Se utilizará estadística descriptiva con determinación de proporciones para las variables cualitativas, así como medidas de tendencia central cuando se agrupen y resuman variables cuantitativas continúas; la distribución normal de los datos será evaluada mediante la prueba de Kolmogorov-Smirnov (K-S).
Se integrarán dos grupos para su análisis un grupo conformado por los pacientes que tuvieron éxito a la extubación y el otro grupo por los pacientes en los que se observe tuvieron fracaso a la extubación, las variables cualitativas se compararán mediante la prueba de χ2 o exacta de Fisher y las cuantitativas mediante la prueba de t de Student para inferencia de medias o la prueba de U de Mann-Whitney dependiente de la normalidad de la distribución.
Se evaluarán las características analíticas del protocolo LUS ultrasonográfico como predictor para retiro de la ventilación mecánica, así como su sensibilidad, especificidad, valor predictivo positivo, valor predictivo negativo y área bajo la curva.
El nivel de significación estadística mínimo a considerar en todas las pruebas será del p < 0.05.
Resultados
Se incluyeron 198 pacientes que cumplieron con los criterios para el estudio, se obtuvieron un total de 50 pacientes con presencia de fracaso a la extubación y 148 pacientes con extubación exitosa donde podemos observar que 25% de los pacientes presentaron fracaso a la extubación y 75% presentaron una extubación exitosa, 74% de los pacientes tuvieron un puntaje de LUS menor de 13 puntos y 25% mayor de 13 puntos (Tabla 1).
En el caso de las causas de intubación se observó que los pacientes neurocríticos fueron 41% de la muestra seguido de los pacientes con neumonía. La media de puntaje para los pacientes con fracaso a la extubación fue de 16 puntos de LUS con una desviación estándar de 2.1 y para los pacientes con extubación exitosa fue de 10 puntos con una desviación estándar de 1.571 puntos (Tabla 2).
Tabla 2: Puntaje LUS.
| Fracaso extubación | N | Media ± desviación estándar |
|---|---|---|
| Sí | 50 | 16.68 ± 2.142 |
| No | 148 | 10.33 ± 1.571 |
| Total | 198 | 11.93 ± 3.260 |
En el caso de los pacientes con un puntaje menor de 13 puntos se obtuvo una p de 0.000 con una significancia alta rechazando nuestra hipótesis nula, con una χ2 de 192.73 el cual nos habla de una alta significancia en el caso de los pacientes con un puntaje menor de 13, un total de 148 pacientes tuvieron una extubación exitosa estos mismos con un puntaje menor de 13 puntos.
En el caso de los pacientes con puntaje de LUS mayor de 13 puntos presentaron una p = 0.000 con una χ2 de 187.5 con alta significancia estadística con un total de 49 pacientes con fracaso a la extubación con una RR (145.04) para riesgo de fracaso a la extubación con puntajes por arriba de 13 puntos en protocolo LUS (Tabla 3).
Discusión
La interpretación de la ultrasonografía pulmonar es operador dependiente, sin embargo, el tener un protocolo esquematizado de patrones pulmonares nos ayuda a optimizar el momento exacto para la extubación del paciente, Por lo tanto, es razonable plantear la hipótesis de que un cambio en la aireación pulmonar resultante de un esfuerzo ineficiente del paciente durante la prueba de ventilación espontanea o de presencia de sobrecarga hídrica, alguna atelectasia agregada o proceso neumónico el cual puede ser. Sin embargo, la experiencia de uso de LUS como prueba para retiro de la ventilación mecánica asistida, se limita a algunos reportes de caso y estudios prospectivos a baja escala el más reciente de Soummers y colaboradores, ninguno efectuado en México o Latinoamérica.
Conclusiones
Una vez obtenida nuestra significancia estadística con una p = 0.000 con un total de población de estudio de 198 pacientes se obtiene para el presente estudio de prueba diagnóstica una sensibilidad de 98%, especificidad de 99%, Valor predictivo positivo de 98% y valor predictivo negativo de 99%, lo cual no infiere que en el caso de nuestra población de estudio el uso del protocolo LUS nos ayuda a orientar de manera adecuada el momento idóneo para realizar la extubación del paciente una vez aprobada la prueba de ventilación espontanea con una puntaje de LUS en el presente estudio para fracaso a la extubación de 16 ± 2 y para una extubación exitosa de 10 ± 1.5.











 text new page (beta)
text new page (beta)