Introducción
La estenosis traqueal congénita (ETC) es una afección urgente que causa obstrucción aguda de la vía aérea y asocia una alta morbimortalidad ante el retraso diagnóstico y por la comorbilidad acompañantes. La ETC larga y compleja se caracteriza por la presencia de anillos traqueales completos a lo largo del segmento estenótico, lo que determina una estrechez fija del lumen traqueal que se expresa con estridor y dificultad respiratoria en la lactancia temprana. Las anormalidades cardiovasculares se presentan en un 69% de los casos, siendo las anomalías vasculares como el sling (anillo) de la arteria pulmonar las que determinan el pronóstico y la sobrevida. La broncoscopia es el estándar diagnóstico y la principal estrategia para la planeación quirúrgica y el seguimiento1. Desde su primera descripción por Tsang et al.2 en 1989, la traqueoplastia slide es considerada el procedimiento de elección para la ETC larga, y requiere tradicionalmente el uso de bypass cardiopulmonar (BCP) para facilitar la técnica de reconstrucción traqueal. No existen reportes nacionales de esta traqueoplastia por deslizamiento (slide) para el tratamiento de la ETC. Con una modificación a la técnica original se describe el procedimiento quirúrgico y se reporta un caso de traqueoplastia slide ejecutada sin uso de BCP. Se propone una revisión de la literatura que permita orientar el tratamiento de esta emergencia congénita de la vía aérea.
Caso clínico
Varón de 3 meses de edad con trisomía 21 y retraso del crecimiento intrauterino, con estridor bifásico y dificultad respiratoria al nacimiento. Se logra la intubación con cánula endotraqueal (CET) de 3.5 mm que se detiene en el cuello sin lograr avanzar distal a la carina. Intubado por 1 mes y hospitalizado por 2 meses por neumonía, es egresado. Acude al servicio de urgencias con dificultad respiratoria grave y se estabiliza nuevamente con intubación endotraqueal de 3.5 mm con la punta de la CET a nivel del cuello. La ecocardiografía muestra un defecto septal atrial de 3 mm. Presenta hipertensión pulmonar de 50 mmHg y volumen espiratorio forzado del 65%, sin cardiopatías estructurales y estado de falla cardíaca secundario a un aumento en las resistencias de la vía aérea. Se realiza evaluación con broncoscopio flexible inicial de 2.8 mm, encontrando estenosis traqueal fija en el segundo anillo traqueal, extensa e infundibular de anillos completos, que no permite el paso del equipo. Se decide realizar dilatación traqueal rígida y asegurar la vía aérea con una CET de 3 mm hasta la carina. Con mejoría de las condiciones hemodinámicas, se realiza una tomografía computarizada con reconstrucción aérea que advierte estenosis traqueal larga, compleja, con colapso inspiratorio en el bronquio izquierdo. Con el paciente estable, se interviene para traqueoplastia slide (deslizamiento traqueal) a los 4 meses edad (Fig. 1).
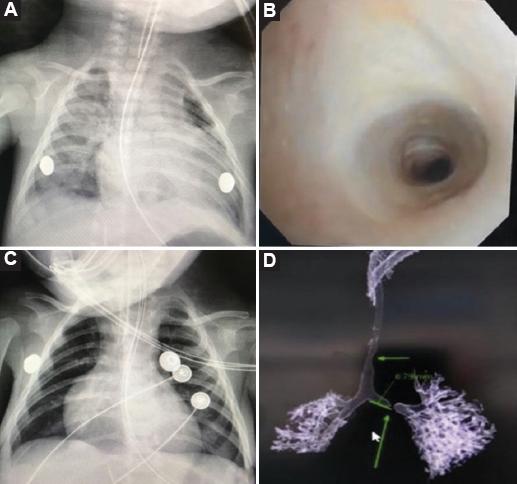
Figura 1 A: lactante con estridor y dificultad respiratoria con cánula endotraqueal (CET) de 3 mm que se detiene a nivel de la vía aérea cervical. B: presencia de estenosis crítica infundibular de anillos completos a partir del segundo anillo traqueal que confirma el diagnóstico de estenosis traqueal congénita (ETC) por broncoscopia. C: avance distal hasta la carina de una CET de 3 mm posterior a la dilatación rígida traqueal que mejora las condiciones hemodinámicas y respiratorias. D: ETC de larga extensión con colapso inspiratorio en bronquio izquierdo en una reconstrucción tomográfica de la vía aérea.
Técnica quirúrgica
Con intubación con CET de 3 mm en la carina se realiza esternotomía media con extensión cervical, disección con preservación de vasos supraaórticos hasta exponer totalidad de la tráquea hasta la carina y emergencias bronquiales, se transecciona la tráquea en el punto medio de la estenosis longitudinal y se resecan dos anillos traqueales completos y centrales, con la estrechez más crítica incluida, para evaluación patológica. Se realiza un corte longitudinal medial y anterior en el slide traqueal distal o inferior que permite la ventilación con CET de 3 mm con globo (esta modificación de la técnica original permitió la reconstrucción sin BCP convencional durante todo el operatorio). Se prepara el cabo proximal o superior como slide posterior con un corte longitudinal medial y posterior, se espatulan los bordes de ambos slides traqueales hasta alcanzar una dispocisión en forma de lengua, se corrobora la aproximación de ambos cabos sobrepuestos sin tensión y con adecuada irrigación se completa la anastomosis por sobreposición de ambos slides o cabos traqueales preformados con sutura absorbible de Vicryl 4-0. Previamente completada la anastomosis posterior, se avanza una CET de 3.5 mm sin globo, se completa la anastomosis anterior y se corrobora con una breve extubación y broncoscopia transoperatoria la integridad de la traqueoplastia slide, con aceptable aumento del calibre de su lumen y avance del equipo hacia la segmentación pulmonar, se aspiran las secreciones y se reintuba con CET de 3.5 mm por arriba de la neocarina. Es trasladado a cuidados intensivos sin drenajes (Fig. 2). En el seguimiento posoperatorio se realiza a los 7 días una extubación exitosa, con egreso a los 40 días del posquirúrgico. Cursa con reingresos por eventos sépticos asociados a su inmunodeficiencia que requieren intubación endotraqueal con CET para su edad en tres ocasiones sin incidentes. Al año de edad presenta granuloma y estenosis traqueal concéntrica y fibrosa del 50% en sitio de vértices de la traqueoplastia refractaria a manejo endoscópico. Se realiza traqueoplastia para resección de dos anillos traqueales en el tercio medio traqueal con anastomosis término-terminal sin complicaciones. Se advierte evidente crecimiento en longitud y lumen aéreo post-slide, con vía íntegra broncoscópica y asintomático a 2 años de seguimiento (Fig. 3).
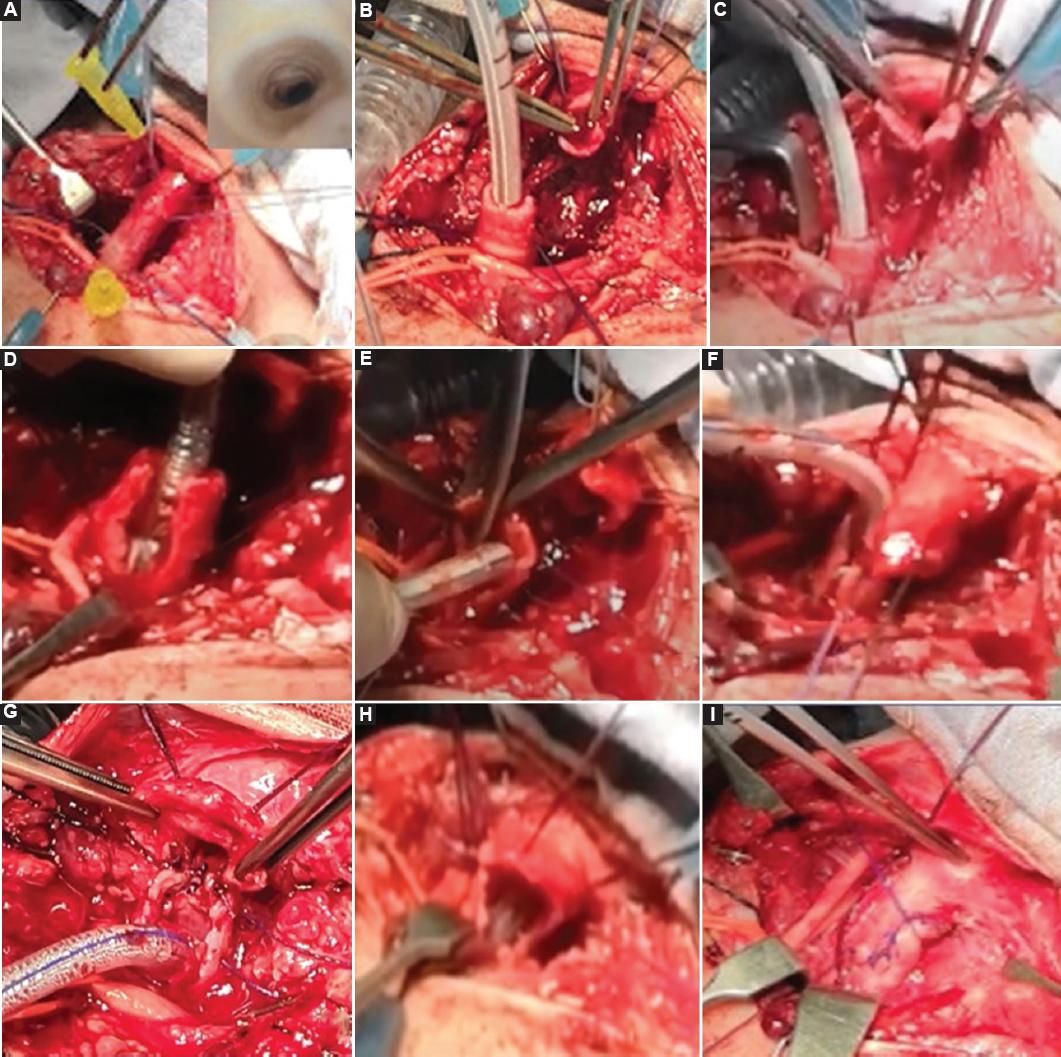
Figura 2 A: esternotomía media y cervical con conservación de vasos supraaórticos exponiendo la totalidad de la tráquea. Se determina por broncoscopia transoperatoria la extensión de la estenosis traqueal congénita (ETC) y se marcan con dos agujas los extremos de la estenosis crítica. Obsérvese la grave reducción del calibre de la tráquea. B: transección de la ETC en el punto medio longitudinal entre las dos agujas cefálica y caudal previamente marcadas. Se corrobora la presencia diagnóstica de anillos traqueales completos con ausencia de tráquea membranosa en ambos cabos traqueales y se inicia la ventilación con cánula endotraqueal (CET) de 3 mm en el cabo traqueal distal. C: se prepara el cabo traqueal proximal como slide posterior: insición longitudinal media en la tráquea posterior con extensión al segundo anillo traqueal estenótico. D: preparación del cabo traqueal distal como slide anterior: insición longitudinal media de la pared traqueal anterior con extensión a la emergencia bronquial izquierda sobre la CET de 3 mm con globo inflado para ventilación transoperatoria. E: se espatulan los extremos triangulares de ambos slides para lograr una disposición en forma de «lengua». F: se corrobora el deslizamiento sin tensión de ambos slides sobrepuestos. G: anastomosis traqueal posterior iniciando en el vértice de ambos slides. La ventilación por slide distal prosiguió durante el transoperatorio. H: anastomosis y reconstrucción de la neotráquea anterior. Se avanza una CET de 3.5 mm para su edad. I: disposición final de la traqueoplastia slide (la pinza de disección señala el cartílago cricoides). Se corrobora la integridad de la reconstrucción traqueal bajo visión broncoscópica.
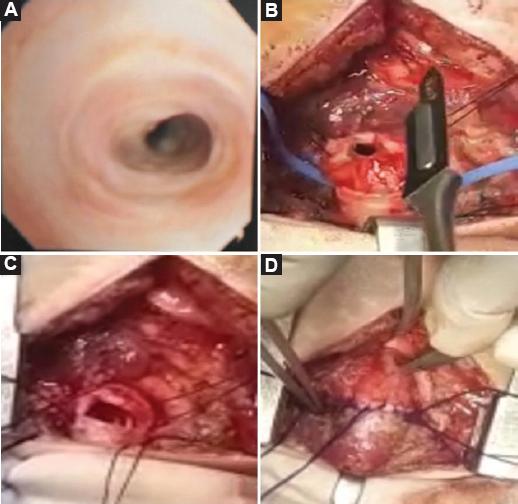
Figura 3 A: estenosis intrínseca adquirida en la neotráquea post-slide refractaria a manejo endoscópico. Adviértase el incremento del lumen traqueal. B: sexto anillo traqueal estenótico resecado. C: traqueoplastia con anastomosis término-terminal sin tensión con cánula endotraqueal para su edad. D: se advierte la neotráquea post-slide con incremento diametral y longitudinal superior a la estenosis traqueal congénita en la figura 2A.
Discusión
Se han descrito numerosas técnicas para la reconstrucción quirúrgica de la ETC: resección y anastomosis término-terminal traqueales, traqueoplastia de aumento con parche pericárdico o cartílago costal autólogos, y traqueoplastia slide o por deslizamiento. Desde su primera descripción por Tsang et al.2 en 1989, la traqueoplastia slide se ha aceptado como la técnica de reconstrucción preferida, con mayores ventajas pronósticas y quirúrgicas sobre otros métodos: reconstrucción traqueal definitiva y rígida, con estabilidad en la vía aerea con tejido traqueal vascularizado y preservado que impacta en una reconstrucción traqueobronquial sin excesiva tensión, duplica la circunferencia traqueal y aumenta hasta cuatro veces el área traqueal, extubación temprana con reducción en la formación de tejido de granulación y con un potencial crecimiento traqueal en el posquirúrgico y el seguimiento3. La broncoscopia es la estrategia diagnóstica más importante, pues corrobora, como en nuestro paciente, la presencia característica de anillos traqueales cartilaginosos completos, así como la ausencia de tráquea membranosa; además, permite decidir la estrategia quirúrgica ante malformaciones aerodigestivas asociadas, como la compresión pulsatil en la vía aérea de algún anillo vascular acompañante y las lesiones adquiridas resultantes del trauma en la intubación endotraqueal y el escenario de intervenciones endoscópicas o quirúrgicas previas. La broncoscopia asistió la dilatación rígida terapéutica y aseguró la vía aérea para mejorar las condiciones hemodinámicas y preoperatorias del paciente. Cuando la evaluación endoscópica distal de la vía aérea no es posible por la estrechez crítica del lumen traqueal, la tomografía computarizada con reconstrucción tridimensional de la vía aérea permite graduar la extensión y la gravedad de la vía aérea comprometida; así mismo, descarta la presencia de malformaciones cardiovasculares asociadas evaluadas funcionalmente durante la ecocardiografía. Ambos elementos complementan la elección de la estrategia quirúrgica más apropiada4.
La mitad de los pacientes con ETC acompañan un anillo vascular tipo sling de la arteria pulmonar, por lo que su reconocimiento preoperatorio es obligado para realizar convencionalmente la reimplantación vascular de la arteria pulmonar izquierda a la porción troncal de la arteria pulmonar principal simultánea, junto con la traqueoplastia slide, en el 60% con asistencia del BCP5. La ventilación preoperatoria previa es requerida, como en nuestro caso, en el 31% de los pacientes ante la presencia de estridor y dificultad respiratoria en la sala de reanimación neonatal. La dificultad para avanzar una CET de 3.5 mm en el recién nacido de término hacia la vía aérea distal debe advertir al pediatra de la posibilidad de una obstrucción congénita de la vía aérea. Abocar inmediatamente por debajo de las cuerdas vocales la CET o una menor de 3 mm suficiente para ventilar al paciente son medidas aceptables para asegurar la vía aérea y evitar el trauma adquirido agregado a las maniobras de intubación que empeoran el pronóstico de la ETC. La broncoscopia es obligada, pues este abordaje evitará la realización errónea de una traqueostomía como conducta inadvertida. Los días de ventilación mecánica y la estancia hospitalaria promedian los 7 y 20 días, respectivamente. Se ha encontrado que la mortalidad hospitalaria estaba relacionada con el inicio de oxigenación con membrana extracorpórea [ECMO]) preoperatoria más que el uso concomitante de BCP. La estancia hospitalaria prolongada está influenciada por la complejidad de la malformación en la vía aérea y por los efectos sistemicos en la duración del soporte con BCP, sin influenciar en la sobrevida; esta última se ve afectada por la necesidad de una cirugía intracardíaca simultánea. Entonces, las ETC aisladas sin sling pulmonar o sin malformaciones intracardíacas podrían beneficiarse, como en nuestro caso, de la traqueoplastia slide posterior a los 3 meses de edad sin los factores de riesgo asociados al BCP: hemorragia intraoperatoria con incremento en la transfusión de hemoderivados, efectos sistémicos de la heparinización y la sobrecarga hídrica, este último con impacto en la generación de edema y riesgo de dehiscencia en la línea de sutura de la anastomosis traqueal.
La duración prolongada de la ventilación mecánica posoperatoria se ha asociado a reintervenciones en la vía aérea, esto favorecido quizás por el trauma endotraqueal que agrega daño local durante las estrategias de intubación endotraqueal. Así mismo, la complejidad de la ETC y la edad menor de 3 meses al momento de la traqueoplastia slide son otros factores asociados a mortalidad hospitalaria6.
Grillo et al.7 publicaron los primeros reportes en torno a la traqueoplastia slide sin uso de BCP, corroborando también el crecimiento satisfactorio de la vía aérea a largo plazo posterior a la intervención. Al igual que en nuestro caso, se modificó la descripción original de Tsang et al.2 preparando inicialmente con una incisión medial y longitudinal en la cara anterior de la porción distal traqueal un slide anterior que permite ventilar con una CET con globo para la edad del paciente la vía aérea y pulmonar durante el transoperatorio, contrario a la recomendación original de incidir el segmento proximal anteriormente y el segmento distal posteriormente bajo el apoyo de la circulación con BCP. Iniciamos la anastomosis superiormente en la pared posterior, no encontramos dificultades para culminar la anastomosis y no hubo necesidad de retirar y reinsertar la CET para facilitar la anastomosis del slide traqueal7. La otra modificación fue espatular los bordes libres de los cabos preformados de tal manera que se lograra una sobreposición hermética y perfecta con forma de «lengua» de ambos slides2,8, en lugar de la disposición triangular de las incisiones originales que predisponían a una línea de sutura sobreponiendo los cabos y fomentando la característica deformidad en «ocho» de la visión broncoscópica. Creemos también que esta modificación evita la exposición cartilaginosa intraluminal de dicha deformidad como predisponente de reestenosis recurrentes y refractarias. Se ha documentado la seguridad de esta técnica, reservando el uso de BCP con canulación bicaval con moderada hipotermia y cardioplejia para acompañar los procedimientos intracardíacos o aquellos con fisiología cardíaca limítrofe. En ausencia de una reparación intracardíaca, la canulación venosa simple con BCP en normotermia es suficiente8. Se recomiendan las actuales tendencias de extubacion temprana desde el posoperatorio inmediato e inclusive las técnicas de ventilación no invasiva (ventilación nasal de alto flujo, presión positiva con dos niveles de presión [BiPAP], presión positiva continua en la vía respiratoria [CPAP]), que generan menor daño local y edema sobre la anastomosis.
Para optimizar la estrategia quirúrgica más recomendable para cada paciente basada en los pronósticos de mortalidad y anomalías cardiovasculares asociadas se han propuesto tres grupos:
– Con una ETC larga aislada, la traqueoplastia slide podría ser recomendada con o sin el uso de soporte de BCP; grupo de mortalidad baja.
– Con una ETC larga con anomalías vasculares y cardíacas no complejas (sling de la arteria pulmonar, defectos septales y atriales, etc.), la traqueoplastia slide y la anomalía intracardíaca simple podrían ser corregidas simultáneamente.
– Con una ETC larga y anomalías cardíacas y vasculares complicadas (estenosis pulmonar crítica, tetralogía de Fallot con ausencia de válvula pulmonar, bloqueo al flujo de salida del ventrículo derecho, etc.), en las que la duración del BCP es el principal factor pronóstico de mortalidad, se sugiere una estrategia quirúrgica en etapas: estabilización de la vía aérea inicial (como en nuestro caso), traqueoplastia slide y corrección de la cardiopatía intracardíaca en tiempos quirúrgicos diferentes.
En las ETC con extensión menor del 20% de la longitud traqueal total es recomendable la resección y anastomosis término-terminal traqueal. En nuestro caso fue posible practicarla como reoperación de una lesión adquirida local de estenosis secundaria al trauma de intubación y tejido de granulación asociados. Se puede corroborar durante la traqueoplastia de reintervención el crecimiento traqueal transversal y longitudinal, radiológico y endoscópico, documentado en varios reportes posteriores a la traqueoplastia slide9. Deben realizarse, desde el posquirúrgico inmediato hasta el tardío, la detección y corrección de las complicaciones mayores y menores. Las complicaciones mayores justifican las intervenciones oportunas y tempranas; por ejemplo, la dehiscencia anastomótica en los primeros 10 días posoperatorios con datos de sepsis y fuga aérea que requerirá una broncoscopia inmediata diagnóstica y estabilizar la vía aérea con una intubación endotraqueal videoasistida, con insuflación temporal de un globo distal a la dehiscencia, o la intubación bronquial selectiva para mejorar las condiciones para una inmediata reoperación idónea. La broncoscopia, en todos los casos, como una intervención menor garantiza el potencial éxito del manejo conservador con terapia tópica antiinflamatoria y terapia nebulizada con broncodilatación de algunas secuelas tempranas asociadas a la intubación endotraqueal y ventilación mecánica desde el edema, evaluación de malacia y traqueoendobronquitis hasta la resección endoscópica temprana de granulomas inflamatorios. Las complicaciones menores, como la formación subaguda o tardía de tejido de granulación, podrían requerir, como en nuestro caso, la remoción de tejido de granulación con fórceps o dilatación traqueal neumática con esteroide local y sistémico. Ante la recurrencia fibrótica y la reestenosis traqueal por tejido de granulación y la refractariedad en el manejo endoscópico previo están justificadas las intervenciones tardías y mayores para resección estenótica y anastomosis término-terminal traqueal, como ocurrió en el presente caso.
A medida que la mortalidad intrahospitalaria previa al egreso y posterior a la traqueoplastia slide ha disminuido desde un 30% hasta un 6% secundario al manejo multidisciplinario con reconocimiento temprano y tratamiento de las complicaciones, la mejoría en las variables de la técnica quirúrgica y los cuidados intensivos de la vía aérea, entre otros, la mortalidad tardía posterior al egreso permanece estable en un 10%, siendo la reestenosis recurrente de la vía aérea la causa principal. En nuestro caso, la reestenosis recurrente y refractaria secundario a la formación de tejido de granulación fue la principal razón de reintervención (presente hasta en un 23% de las revisiones, incluida la malacia traqueobronquial). Hemos adoptado la recomendación de reconocer los datos clínicos de estridor y el aumento en las secreciones bronquiales y la evaluación broncoscópica secuencial entre la extubacion y los 10 días, a 1, 3 y 6 meses, y anual posterior a la traqueoplastia slide para el reconocimiento y la intervención temprana de estas complicaciones tardías10.
Conclusiones
La traqueoplastia slide es el tratamiento quirúrgico de elección para la ETC compleja. La broncoscopia es la herramienta diagnóstica y de seguimiento idónea, junto a la angiotomografía y la evaluación de la comorbilidad asociada. Se puede ofrecer una estrategia quirúrgica aceptable; con una modificación a la descripción original es posible, en nuestro medio, ofertar la reconstrucción traqueal por deslizamiento sin los factores de riesgo asociados al BCP y con la participación de un equipo multidisciplinario.











 text new page (beta)
text new page (beta)


