Introducción
La palabra paliativo tiene su origen en el latín pallium, que significa “manto o cubierta”. A principios de los años setenta la Dra. Cicely Saunders se convierte en la pionera del movimiento moderno de los cuidados paliativos (CP) constituyendo la base a partir de tres pilares fundamentales: el concepto total de dolor, la respuesta al sufrimiento de los pacientes y su familia y la importancia del equipo interdisciplinario.1
Cada año crece la necesidad de incorporar los cuidados paliativos debido al envejecimiento de la población y el aumento de las enfermedades no trasmisibles. De acuerdo con las estimaciones de salud mundial de la Organización Mundial de la Salud, las principales enfermedades no trasmisibles que encabezan la lista son: enfermedades isquémicas del corazón, enfermedad pulmonar obstructiva, infecciones de vías respiratorias, condiciones neonatales, cáncer de tráquea, pulmón, entre otros.2 A pesar de que el concepto de cuidado paliativo es muy conocido, principalmente se le atribuye temporalmente su actuar al final de la vida. Sin embargo, este concepto debe ser transversal a todo el tratamiento multimodal que se este ofreciendo al paciente. Por tanto, el objetivo del presente trabajo fue describir los desafíos y oportunidades de los cuidados paliativos en el paciente con enfermedad oncológica.
Estado actual de los servicios paliativos
En la actualidad, la percepción de brindar los cuidados paliativos exclusivamente al final de la vida se ha ido transformando, dando paso a su integración desde el momento del diagnóstico y manteniéndolo a lo largo del proceso en las enfermedades crónicas y terminales. Un aproximado de 40 millones de personas requieren asistencia en cuidados paliativos y sólo un 14 % puede acceder a ellos. Adicionalmente, la falta de programas, restricción de medicamentos esenciales para el control del dolor y la poca capacitación y concientización sobre el tema dificulta aún más el acceso a los tratamientos y cuidados.2
La incorporación de los CP desde el inicio de la enfermedad no sólo tiene influencia en la calidad de vida, también reduce la cantidad de hospitalizaciones innecesarias y demás servicios de salud. Adicionalmente se confirma una reducción de costos financieros para las instituciones relacionados a la prestación del servicio.3
En algunos países desarrollados como Estados Unidos, Nueva Zelanda, Australia y Canadá se está priorizando la atención en cuidados paliativos para los pueblos nativos, ya que existe una diferencia significativa entre las creencias indígenas y no indígenas las cuales influyen en la concepción de la muerte, manejo de enfermedades y atención en salud. Dicha brecha constituye una barrera para acceder a los servicios de CP.3 La adaptación de los programas al contexto debe hacerse con sumo cuidado y sensibilidad respetando los matices culturales en cuanto a la percepción del sufrimiento, la enfermedad y la recuperación, también manteniendo costumbres institucionales como la ética, el respeto y el profesionalismo.4
Ahora bien, en la mayoría de los países latinoamericanos existen programas referentes a los cuidados paliativos. Un análisis cartográfico demostró que hay un crecimiento en el número de equipos de CP totales: 2.6 servicios por millón de habitantes. Sin embargo, el número de equipos sigue siendo insuficiente para la alta demanda. También se evidenció que la mayoría de estos equipos (44.8 %) se ejecutan en el ámbito hospitalario, un 30 % están conformados por equipos mixtos y 24.6 % son exclusivos en primer nivel de atención.5
Resulta imprescindible centrar la atención y comprender al paciente como un ser psicosocial y no solo como un diagnóstico o enfermedad. Entendiendo las necesidades psicosociales como esferas del ser humano que precisan de recursos para la atención de los requerimientos físicos, cognitivos, emocionales y espirituales. Para satisfacer dichas necesidades es importante brindar información sobre el diagnostico, pronóstico, canales de atención y explorar sus ideas, pensamientos y expectativas sobre el tratamiento. Además de promover una relación médico-paciente donde se tengan en cuenta las decisiones compartidas.6
De acuerdo con esto, la formación de todos los profesionales inmersos en el proceso debe estar orientada a mejorar la calidad de vida de los pacientes y cubrir sus necesidades. Así, se pueden construir nuevas miradas sobre el cuidado paliativo. A su vez, la adquisición de conocimientos, conceptos, enfoques y modelos a través del entrenamiento pueden orientar al paciente y su familia frente a los retos que trae consigo la enfermedad.
Todos estos nuevos conceptos, enfoques y modelos de atención requieren de un análisis, reflexión y adaptación al contexto en Colombia; teniendo en cuenta factores profesionales, psicológicos, sociales, económicos, filosóficos, éticos, legales, culturales e históricos, así como un abordaje multi, inter y transdisciplinario de esta temática. De acuerdo con lo anterior, se logrará una atención participativa e incluyente.7
El equipo de apoyo al paciente y la familia
El equipo interdisciplinario se encuentra integrado por diferentes profesionales. En este colaboran médicos, enfermeros, trabajadores sociales, psicólogos, consejeros espirituales, voluntarios, quienes se encargan de manejar el dolor y demás síntomas. Procuran la autonomía del paciente y su familia, haciéndolos parte de la toma de decisiones durante todo el proceso, fortalecen las redes de apoyo a través del acompañamiento psicológico y espiritual y trabajan de manera conjunta con otros equipos en el desarrollo de planes terapéuticos centrados en el paciente. A su vez, facilitan un canal de dialogo para que el paciente pueda comprender el diagnóstico y pronóstico de su enfermedad.8
Resulta sumamente importante entender a los profesionales que integran estos equipos como seres permeados socialmente por su contexto, emociones y creencias que influyen en la manera en la que se brindan los cuidados paliativos. Por tal la razón, la formación no sólo debe estar encaminada hacia los aspectos teóricos, sino también a las competencias emocionales que permitirán “utilizar estrategias que den como resultado la satisfacción de las demandas de los pacientes y sus familiares”.9
Uno de los objetivos clave en el entrenamiento del equipo interdisciplinario está orientado a desmitificar la medicina como el tratamiento exclusivo de enfermedades físicas. De esta manera podrán adquirir mejores actitudes y aptitudes para identificar las necesidades psicosociales y espirituales de los pacientes fomentando una nueva apreciación de la naturaleza interdisciplinar de los CP y valorando el papel esencial de los miembros del equipo tales como: enfermeras, trabajadores sociales, nutricionistas, psicólogos, entre otros.4
¿En qué momento son requeridos los cuidados paliativos?
Los cuidados paliativos deben incorporarse al proceso terapéutico desde el momento del diagnóstico para un adecuado abordaje interdisciplinario. Así, le permitirá al paciente y su familia paliar síntomas físicos, psicológicos y espirituales: “El cuidado humanizado, especialmente en el paciente oncológico, permite un abordaje diferenciado enfocado al alivio de las necesidades biopsicosociales y espirituales, agregando a estos los valores, las creencias, las prácticas culturales y religiosas del paciente y de la familia”.10
Es importante resaltar el papel que juega el apoyo de la red familiar y social en el proceso. Desde la postura cultural, el cáncer ha sido asociado a la muerte y al dolor intenso, pues es una de las enfermedades más agresivas. La enfermedad trae consigo nuevas dinámicas y modificaciones en la comunicación, los roles y hábitos, por tal razón “La familia debe aprender sobre mecanismos de fortaleza para poder colaborar en la adaptación del paciente a la enfermedad considerándola como un participante activo en el apoyo, en el tratamiento y en los cuidados”.11
Las políticas públicas en los cuidados paliativos
De acuerdo con el Ministerio de Salud y el Instituto Nacional de Cancerología en Colombia, se presentó un proyecto de ley que plantea la intervención oportuna, eficaz y coordinada para mejorar la calidad de vida de la población en general y prevenir la incidencia de enfermedades no trasmisibles. Dicha política nace para hacer frente a la necesidad creciente de abordar de manera integral la enfermedad del cáncer en los colombianos; su principal objetivo es movilizar acciones del estado en la atención intersectorial, la responsabilidad social y corresponsabilidad individual en la mitigación de enfermedades crónicas.12
Este proyecto de ley está fundamentado en seis pilares: el control de factores de riesgo, detección temprana de la enfermedad, atención, rehabilitación, reparación de los daños causados, cuidados paliativos, gestión del conocimiento y formación del talento humano. Con base en estos se busca adaptar metodologías de acción como la promoción de hábitos de vida saludables, actividad física, disminución en el consumo de sustancias como el tabaco, alcohol entre otras.12
Además, promueve el mejoramiento en la prestación de servicios, utilizando tecnología actualizada para la detección temprana de los canceres más comunes. Otro componente importante está encaminado a la reparación y mitigación de daños a través de los cuidados paliativos por medio de la conformación de equipos especializados que garanticen el acceso a la información, oportunidades y seguimiento del tratamiento.12
Flujograma de atención
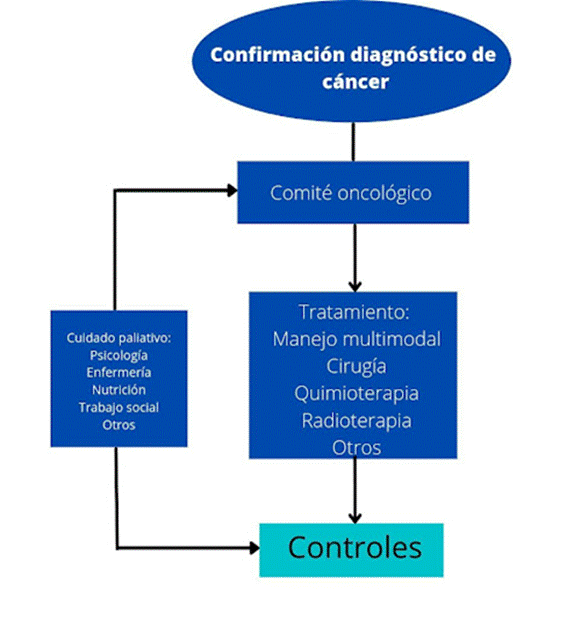
Una vez el paciente es diagnosticado, se analiza y evalúa el caso en un comité oncológico en el que participan médicos especialistas que se encargan de la toma de decisiones frente al tratamiento. Este puede ser: manejo multimodal, cirugía, quimioterapia, radioterapia, entre otros. Una vez se define y realiza el tratamiento se asignan los controles de atención. Transversal a todo este proceso se incluyen los cuidados paliativos de manera concomitante durante la atención médica (Figura 1).
Cuidados paliativos en urooncología
Los cánceres urológicos son una de las principales causas de malignidad en el mundo, representando el 13 % de todos para el 2022, con un promedio de 2.6 millones de casos,13 superando al cáncer de mama que tienen 2.2 millones de casos por año.14,15 Las tasas de mortalidad en los urológicos varían, pero algunos de ellos pueden ser cercanas al 40 %.16 Los servicios de cuidado paliativo en urooncología son limitados, a pesar de que es uno de los tipos de con alta tasa de morbimortalidad. Por ejemplo, en pacientes con cáncer de pene terminal, mejora considerablemente la calidad de vida y la salud mental de los pacientes y sus familiares, esto con apoyo de otras disciplinas tales como la enfermería.17 Además, la incorporación de elementos básicos de cuidados paliativos oncológicos en urología, ha mejorado los índices de entendimiento por parte de los urólogos a los pacientes con afectaciones terminales y permite que su formación sea más humanizada.18
Por lo tanto, es necesario extrapolar herramientas como las que se mencionan en este manuscrito al contexto del cáncer urológico con la finalidad de mejorar la calidad de vida de estos pacientes y la de sus familiares.
Conclusiones
El cuidado paliativo está centrado en comprender el dolor en su totalidad más allá de un síntoma netamente físico. Las dimensiones biopsicosociales juegan un papel fundamental en la calidad de vida del paciente y su familia, así como la orientación pertinente por parte de un equipo interdisciplinario que permita brindar respuestas al sufrimiento y las necesidades a lo largo del proceso. Además, los cuidados paliativos deben integrarse desde el momento del diagnóstico y participar durante todo el desarrollo de la enfermedad.
Resulta sumamente importante fortalecer los programas y las políticas públicas que destinan recursos no sólo para atender a la población en riesgo si no también promocionar y promover la detección temprana de enfermedades no transmisibles como el cáncer.











 text new page (beta)
text new page (beta)