Introducción
Las infecciones del tracto urinario representan una de las infecciones bacterianas más comunes a nivel mundial, afectando a 150 millones de personas cada año aproximadamente.1
Con respecto a la prevalencia, esta tiene una peculiar distribución en forma de “J”: con mayor frecuencia entre la población infantil, un descenso en la adolescencia y posteriormente un aumento gradual con la edad tanto en hombres como en mujeres, hasta la edad de 60 años o más, donde la prevalencia es significativamente mayor para las mujeres en comparación con los hombres. La afección sintomática tiene una forma algo diferente, siendo las mujeres entre 15 a 29 años las que con mayor frecuencia la presentan (alrededor del 20 %).2
Escherichia coli es la enterobacteria gramnegativa responsable de la mayoría de las infecciones en todos los entornos y en todos los grupos de edad: 74.4 % entre pacientes ambulatorios independientemente del grupo de edad, 65 % de infecciones hospitalarias y 47 % de infecciones asociadas a la atención de la salud.3
La resistencia a los antibióticos es común y creciente en las infecciones del tracto urinario y es creciente.4 Las tasas de resistencia varían sustancialmente dependiendo de la región geográfica.5 A nivel mundial, la resistencia antibiótica de uropatógenos gramnegativos a nivel mundial obtenida de estudios publicados entre 2009 y 2014 reportan que del 10 al 80 % de los patógenos fueron resistentes a las fluoroquinolonas, del 10 al 70 % fueron resistentes a cefalosporinas de tercera generación y del 5 a 35 % presentaban resistencia a carbapenémicos.6
El Global Prevalence Study on Infections in Urology (GPIU) evaluó la resistencia antimicrobiana exclusivamente en pacientes urológicos hospitalizados por infecciones del tracto urinarias asociadas a la atención de la salud.7
En el informe inicial del 2003 al 2010 de 1866 pacientes con infección del tracto urinaria asociadas a la atención de la salud, la bacteria causante incluyó E. coli (39 %), Klebsiella spp. (11 %), Proteus spp (5.7 %), Enterobacter spp. (5.3 %), P. aeruginosa (10.8 %), Enterococcus spp. (11.5 %) y Staphylococcus aureus (3.1 %).6
La variabilidad en el porcentaje de resistencia, hace que sea imposible dar un tratamiento empírico exacto, no se cuenta con recomendaciones a nivel global, de tal forma que cada centro médico debe realizar su propia vigilancia de la resistencia y realizar un programa para asegurar regímenes de tratamiento empírico óptimo.8
Material y métodos
Estudio transversal analítico, de tipo retrospectivo en el que se recabó información de la base de datos del laboratorio correspondiente a urocultivos con aislamiento de bacterias gramnegativas obtenidos por chorro medio, por cateterismo y muestras obtenidas por punción suprapúbica pertenecientes a pacientes ambulatorios y hospitalizados a cargo del servicio de urología durante una década.
Se incluyeron todos los pacientes atendidos en el periodo mencionado, mayores de 18 años, sin distinción de sexo, con o sin patología secundaria.
Se excluyeron infección por microorganismo grampositivos, infección por microorganismo no bacterianos (hongos, parásitos, etcétera). Urocultivos solicitados por otros servicios ajenos al servicio de urología del Hospital Juárez de México pertenecientes al periodo del 1 de junio de 2012 al 1 de junio de 2022.
Se eliminaron resultados de urocultivos sin antibiograma.
Para el análisis estadístico se usó el software IBM SPSS V.25, donde se calculó el porcentaje de resistencia por germen y por cada uno de 20 antibióticos de uso frecuente. Los tres periodos por comparar se definieron por terciles, en el periodo inicial del 1/06/2012 al 13/06/2017 se incluyeron 358 registros (34 %), en el periodo intermedio del 14/06/2017 al 24/05/2018 quedaron 357 registros (33 %), en el periodo final del 25/05/2018 al 31/05/2022 con 357 registros (33 %). Para evaluar cambios en el porcentaje de resistencia se utilizó X2 de tendencias en el software Epi Info Companion V.5.5.10. El nivel de significancia se estableció al 0.05.
Resultados
Durante una década por el servicio de urología del Hospital Juárez de México se cuenta con un total de 1072 registros en la base de datos, fecha inicial 1/06/2012 y final 1/06/2022. Es conveniente explorar por terciles, para que el número de registros sea similar. Desde la fecha inicial hasta 13/06/2017 son 358 registros (33.4 %), desde 14/06/2017 al 24/05/2018 hay 357 registros (33.3 %), un tercer periodo del 25/05/2018 al 31/05/2022 son 357 registros (33.3 %).
La mayoría de los registros correspondían a sujetos del género masculino 640 (60 %). Algunos pacientes tuvieron entre dos y siete cultivos de orina en diferentes fechas, pero se verificó que ningún estudio fuera repetido.
En su mayoría se aislaron bacilos gramnegativos con un total de 988 registros (92 %). De los organismos aislados se encontraron 25 diferentes géneros, el más frecuente fue Escherichia con 710 (66 %), seguido de Klebsiella con 86 (8 %), Pseudomonas con 58 (5 %), Enterococcus con 37 (4 %), Citrobacter con 32 (3 %) y Enterobacter con 28 (3 %).
Entre los bacilos gramnegativos, se aislaron 34 diferentes organismos, el más frecuente fue Escherichia coli con 709 (72 %), con menos frecuencia, Klebsiella pneumoniae con 61 (6 %), Pseudomonas aeruginosa con 56 (6 %), Enterobacter cloacae con 28 (3 %), Klebsiella oxytoca con 24 (2 %) y Citrobacter freundii con 20 (2 %).
Entre los cocos grampositivos, se aislaron 12 diferentes organismos, el más frecuente fue Enterococcus faecalis con 32 (49 %), Staphylococcus aureus con 8 (12 %), Streptococcus agalactiae (Strep. grupo B) con 7 (11 %), Enterococcus faecium con 5 (8 %), Staphylococcus epidermidis con 3 (5 %), Streptococcus gallolyticus ssp pasteurianus/infantarius con 3 (5 %), Staphylococcus hominis con 2 (3 %).
Entre los hongos, se aislaron dos diferentes organismos, Candida albicans con 3 (75 %) y Candida parapsilosis complejo con 1 (25 %).
Se obtuvieron un total de once registros sin especificar (79 %) y 3 organismos sin identificar (21 %). Durante el presente estudio no se tomó en cuenta si los sujetos del estudio eran hospitalizados o pacientes ambulatorios. En su mayoría la muestra de orina provenía de la micción con 867 casos (81 %) (sin especificar), de mitad de la micción 204 casos (19 %), por punción suprapúbica 1 caso (0.1 %), no se registró de sonda.
Se estudió la sensibilidad a 43 antimicrobianos en los 1072 cultivos de orina, no se encontró ninguna resistencia en 11 % de las muestras, y hubo resistencia de 1 a 20 antimicrobianos en el restante 89 %.
Como se ve en la gráfica 1, en la mayoría hubo resistencia a de 7 a 9 antimicrobianos.
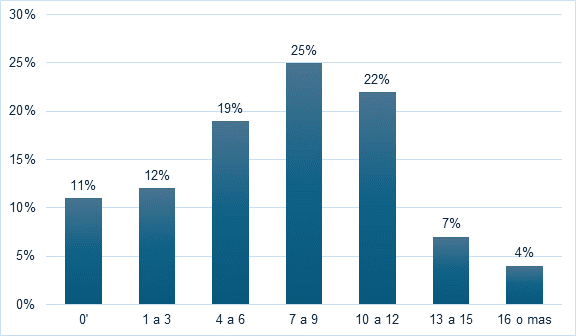
Los resultados cambiaron discretamente cuando se analizaron solo las muestras con aislamiento de E. coli, el porcentaje según el número de antibióticos a los que resultaron resistentes fue: 0=9 %, 1 a 3=12 %, 4 a 6=20 %, 7 a 9= 29 %, 10 a 12=23 %, 13 a 15= 6 % y 16 o más antibióticos =1 %.
Gráfica 1 Número de antimicrobianos con resistencia
En el análisis general con todos los gérmenes se incluyeron los 20 antibióticos de uso habitual, 14 mantuvieron el mismo porcentaje de resistencia durante los tres periodos (p>0.05) por X2 de tendencias. Los seis antibióticos que resultaron con tendencia al cambio son: amoxicilina con clavulanato con disminución significativa (p=0.0003). Cefepima (p=0.027) y amikacina (p=0.016) tuvieron bajo porcentaje de resistencia pero mostraron leve incremento significativo; cefazolina (p=0.025), levofloxacina (p=0.005), ceftazidima (p=0.05) incrementaron el porcentaje de resistencia de manera significativa. Ampicilina y nitrofurantoína no tienen reportes en el periodo intermedio (Gráfica 2).
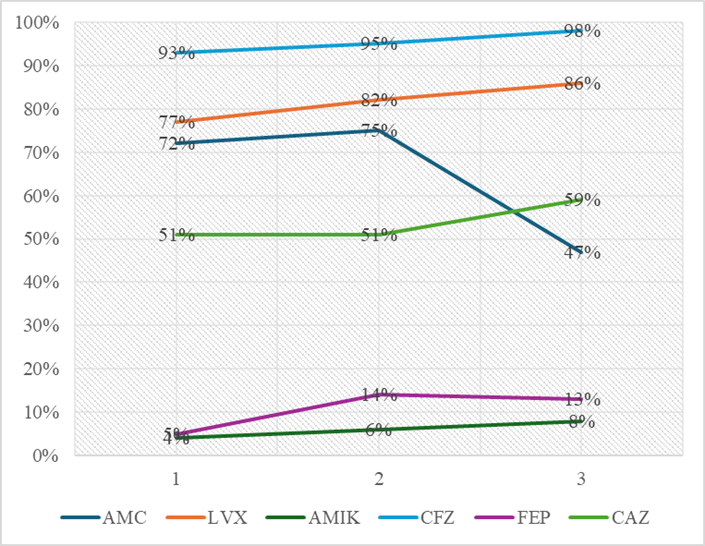
AMC: amoxicilina/ácido clavulánico, AMIK: amikacina, CAZ: ceftazidima, CFZ: cefazolina, FEP: cefepima, LVX: levofloxacino.
Gráfica 2: Tendencia al cambio del patrón de resistencia
En la tabla 1 se muestra el compilado de los antibióticos:
Tabla 1 Patrón de resistencia a los antimicrobianos
| Antibiótico | Inicial | Intermedio | Final | X2 | p |
|---|---|---|---|---|---|
| Amoxicilina/ácido clavulánico | 72 % | 75 % | 47 % | 13.17 | 0.0003 |
| Levofloxacino | 77 % | 82 % | 86 % | 7.81 | 0.005 |
| Amikacina | 4 % | 6 % | 8 % | 5.76 | 0.016 |
| Cefazolina | 93 % | 95 % | 98 % | 5 | 0.025 |
| Cefepima | 5 % | 14 % | 13 % | 4.84 | 0.027 |
| Ceftazidima | 51 % | 51 % | 59 % | 3.74 | 0.05 |
| Ceftriaxona | 100 % | 0 % | 74 % | 1.51 | 0.21 |
| Cefuroxima | 12 % | 10% | 15 % | 1.39 | 0.23 |
| Ciprofloxacino | 77 % | 83 % | 81 % | 1.35 | 0.24 |
| Gentamicina | 46 % | 43 % | 42 % | 0.84 | 0.35 |
| Cefotaxima | 55 % | 55 % | 58 % | 0.75 | 0.38 |
| Ertapenem | 8 % | 7 % | 10 % | 0.67 | 0.41 |
| Meropenem | 88 % | 89 % | 91 % | 0.62 | 0.43 |
| Piperacilina/tazobactam | 14 % | 13 % | 15 % | 0.33 | 0.55 |
| Cefoxitina | 29 % | 25 % | 31 % | 0.26 | 0.6 |
| Trimetoprima/sulfametoxazol | 62 % | 64 % | 60 % | 0.2 | 0.64 |
| Ampicilina/sulbactam | 75 % | 79 % | 76 % | 0.01 | 0.9 |
| Fosfomicina | 66 % | 59 % | 66 % | 0.005 | 0.94 |
| Ampicilina | 100 % | 100 % | NaN | NaN | |
| Nitrofurantoina | 21 % | 0 % | 32 % | NaN | NaN |
Al analizar la especie más frecuente que fue Escherichia coli, en la gráfica 3 se identifica lo siguiente:
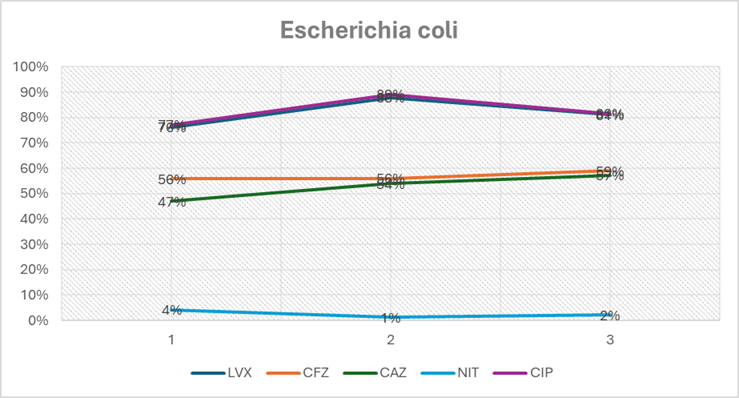
CAZ: ceftazidima, CFZ: cefazolina, CIP: ciprofloxacino, NIT: nitrofurantoina, LVX: levofloxacino.
Gráfica 3 Tendencia al cambio del patrón de resistencia de Escherichia coli
Existió un incremento del porcentaje de resistencia de Escherichia coli de manera significativa para levofloxacino (X2 Tend=9.7277, p=0.0018), cefazolina (X2 Tend=5.0878, p=0.0241), ceftazidima (X2 Tend=4.5501, p=0.0329) y ciprofloxacino (X2 Tend=3.5606, p=0.0592). Se identifico aumento de la sensibilidad para nitrofurantoina (X2 Tend=3.8388, p=0.0501).
Con respecto a Klebsiella pneumoniae, existió un incremento del porcentaje de resistencia para cefazolina (X2 Tend=4.2842, p=0.0385). Se identifico un aumento de la sensibilidad para ceftriaxona (X2 Tend=3.88, p=0.0489) (Gráfica 4).
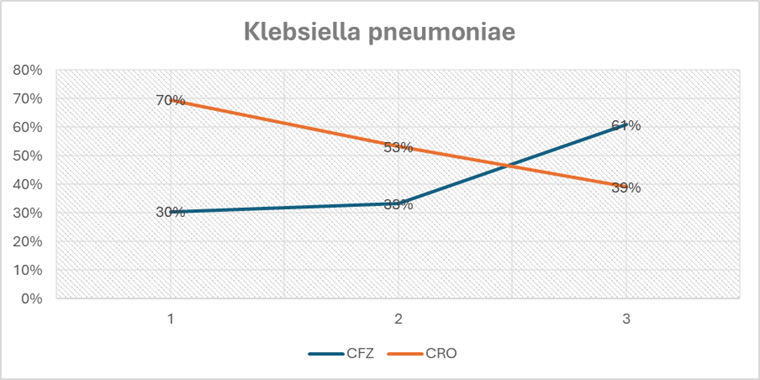
CFZ: cefazolina, CRO: ceftriaxona.
Gráfico 4 Tendencia al cambio del patrón de resistencia de Klebsiella pneumoniae
En el análisis de la tercera especie más frecuente, que fue Pseudomonas aeruginosa, no se pudo establecer un incremento o aumento de la sensibilidad antimicrobiana, por la falta de información en uno de los terciles.
En un análisis final, se pretende diferenciar si la resistencia es alta (mientras más de aleja del 0) o sensibilidad alta (mientras más se acerca a 0) (Imagen 1). Para ello, el reporte de sensibilidad a 20 antibióticos que envió el laboratorio sirvió para definir el nivel de resistencia alta >16 y resistencia baja ≤16; se definió sensibilidad alta ≤2 y sensibilidad baja >2 (Tabla 2).
Tabla 2 Porcentaje de resistencia y sensibilidad alta o baja de bacterias gramnegativas
| ANTIM | RES_ALTA | RES_BAJA | SENS_BAJA | SENS_ALTA |
|---|---|---|---|---|
| ETM | 0.0 | 5.0 | 0.0 | 95.0 |
| FOX | 0.0 | 13.1 | 0.0 | 86.9 |
| GEN | 0.0 | 40.6 | 3.6 | 55.8 |
| SXT | 0.0 | 60.9 | 0.0 | 39.1 |
| CIP | 0.0 | 88.5 | 0.0 | 11.5 |
| LVX | 0.0 | 88.7 | 1.2 | 10.1 |
| FOS | 0.7 | 0.0 | 99.3 | 0.0 |
| MEM | 1.1 | 1.7 | 1.2 | 96.1 |
| AMK | 1.2 | 0.2 | 98.6 | 0.0 |
| CRO | 6.5 | 56.5 | 0.0 | 37.1 |
| TZP | 9.8 | 0.0 | 86.8 | 3.3 |
| NIT | 18.8 | 0.0 | 81.3 | 0.0 |
| AMC | 22.6 | 30.7 | 30.7 | 16.1 |
| CFZ | 28.4 | 67.1 | 1.2 | 3.3 |
| CAZ | 28.9 | 28.2 | 0.8 | 42.1 |
| FEP | 41.3 | 17.7 | 1.7 | 39.2 |
| AMP | 59.6 | 18.1 | 22.3 | 0.0 |
| CXM | 74.0 | 1.0 | 25.0 | 0.0 |
| SAM | 89.4 | 0.4 | 10.0 | 0.1 |
| CTX | 97.7 | 2.3 | 0.0 | 0.0 |
AMC: amoxicilina/ácido clavulánico, AMK: amikacina, AMP: ampiclina, CAZ: ceftazidima, CFZ: cefazolina, CIP: ciprofloxacino, CRO: ceftriaxona, CTX: cefotaxima, CXM: cefuroxima, ETM: ertapenem, FEP: cefepima, FOS: fosfomicina, FOX: cefoxitina, GEN: gentamicina, LVX: levofloxacino, MEM: meropenem, NIT: nitrofurantoina, SAM: ampiclina/sulbactam, SXT: trimetoprima/sulfametoxazol, TZP: piperacilina/sulbactam.
Discusión
Esta información concuerda con la literatura consultada, donde se mencionan el predominio de las bacterias gramnegativas, pues también representaron los principales microorganismos causantes de infecciones urinarias atendidas por el servicio de urología del Hospital Juárez de México durante una década, con un total del 92 % de las muestras obtenidas durante una década.1
El género masculino fue el principal afectado con un total del 60 % de los resultados. Información discrepante con el resto de la literatura, donde encontraron mayor prevalencia en el género femenino.2
Un dato preocupante es la resistencia de 1 a 20 antimicrobianos en 89 % de los microrganismos registrados, la mediana se encontró en el grupo con resistencia de 7 a 9 anitimicrobianos (24.9 % ). En el caso de E. coli la mayor frecuencia de resistencia se reportó a 9 antimicrobianos en 177 de los reportes y a 10 antimicrobianos en 96 de los reportes. Considerando esto, muy probablemente estemos tratando con cepas multidrogoresistentes (MDR), posiblemente con cepas extremadamente drogoresistentes (XDR) y en peor de los casos con cepas pandrogoresistentes (PDR).9
La expectativa empírica inicial era que se encontraría un incremento en la resistencia bacteriana en el comparativo quinquenal, pero no se demostraron cambios. Al dividirlos por terciles, se compararon grupos de tamaño similar, lo cual hizo notorios los cambios en los porcentajes de resistencia bacteriana para los organismos gramnegativos, y claramente para E. coli en los urocultivos solicitados por el servicio de urología del Hospital Juárez de México. Así se encontró que en una década Escherichia coli incrementó su resistencia de manera significativa para levofloxacino, cefazolina, ceftazidima y ciprofloxacino, y se aumentó su sensibilidad para nitrofurantoina. Por su parte, Klebsiella pneumoniae incrementó su resistencia para cefazolina y aumentó su sensibilidad para ceftriaxona en el mismo periodo de tiempo. Por información incompleta en los tres periodos, no fue posible establecer cambios en la sensibilidad a antimicrobianos de Pseudomonas aeruginosa.
Al analizar la resistencia bacteriana por la familia de antibióticos se encontró lo siguiente: las penicilinas de segunda generación presentaron una resistencia entre 47 y 100 %; con respecto a las de cuarta generación, presentaron una resistencia del 13 a 15 %. Las quinolonas de primera generación representadas por ciprofloxacino tuvieron una variación en el porcentaje resistencia entre 77 y 83 %, y las quinolonas de segunda generación como levofloxacino mostraron un porcentaje de resistencia entre 77 y 86 %. Para las cefalosporinas de primera generación presentan un alto porcentaje de resistencia entre 93 y 98 %, porcentaje que disminuye para las de segunda generación del 10 al 31 %, las de tercera generación del 25 al 100 % y las de cuarta generación una resistencia baja entre 5 y 14 %. Con respecto a la familia de carbapenemicos, la resistencia varió del 7 al 10 % para ertapenem y del 88 a 91 % en el caso de meropenem. Otros antibióticos como el trimetoprim/sulfametoxazol presentaron una resistencia del 60 a 64 % aproximadamente, fosfomicina 59 a 66 % y nitrofurantoina del 21 al 32 %.
En la tabla 3 se puede encontrar una comparación entre los resultados de estudios similares y los obtenidos en este.
Tabla 3 Porcentaje de resistencia bacteriana reportada en México
| Artículo | Bacteria | AMP | AMK | CRO | CXM | CIP | ERT | FEP | FOS | GEN | LVX | MEM | NIT | SXT | TZP |
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Cornejo et al.10 | E.coli | 8% | 17% | 37% | 54% | 27% | 65% | ||||||||
| Garza et al.11 | E. coli | 3% | 80% | 1% | 17% | 60% | |||||||||
| K. pneumoniae | 100% | 14% | 8% | 31% | |||||||||||
| Guajardo et al.12 | E.coli | 43% | 20% | 14% | 23% | 29% | 58% | ||||||||
| Klebsiella sp | 20% | 13% | 33% | 46% | |||||||||||
| Chávez et al.13 | E.coli | 1% | 16% | 1% | 66% | 7% | |||||||||
| K. pneumoniae | 14% | 14% | |||||||||||||
| Rendón et al.14 | E. coli | 32% | 32% | 7% | 59% | ||||||||||
| Daniel et al. (Este estudio) | E.coli | 84% | 1% | 56% | 11% | 83% | 5% | 53% | 0% | 38% | 83% | 3% | 3% | 57% | 8% |
| K. pneumoniae | 7% | 5% | 54% | 4% | 43% | 17% | 50% | 16% | 34% | 42% | 10% | 14% | 46% | 17% |
AMP: ampicilina, AMK: amikacina, CRO: ceftriaxona, CXM: cefuroxima, CIP: ciprofloxacino, ERT: ertapenem, FEP: cefepime, FOS: fosfomicina, GEN: gentamicina, LVX: levofloxacino, MEM: meropenem, NIT: nitrofurantoina, SXT: trimetoprima-sulfametoxazol, TZP: piperacilina-tazobactam.
Conclusiones
La resistencia antimicrobiana parece ser un fenómeno complejo, factores como el uso racional de antibióticos, permitirá combatir el problema de la emergente resistencia y diseminación de cepas multidrogoresistentes.
Entender la tendencia en los patrones de resistencia bacteriana, al dividirlos por antibiótico, uropatógenos más frecuentes y sus niveles de resistencia y sensibilidad, favorecerá una mejor selección de tratamientos en la población atendida por el servicio de urología del Hospital Juárez de México.











 text new page (beta)
text new page (beta)




