Introducción
La encefalitis autoinmune comprende un conjunto de enfermedades inflamatorias del cerebro desencadenadas por respuestas anormales del sistema inmunológico.1 Se asocia a la presencia de anticuerpos contra componentes neuronales de superficie o sinápticos, tales como los anticuerpos contra el receptor N-metil-D-aspartato (NMDA-R) y contra glioma inactivado rico en leucina.1,2 Las manifestaciones neurológicas de la encefalitis autoinmune incluyen alteración del nivel de conciencia, confusión, trastornos del sueño, trastornos del movimiento y convulsiones, siendo éstas las más comunes.1-3 Más de un tercio de los pacientes presentan movimientos anormales, repetitivos o estereotipados, como ataxia, corea, distonía, mioclonías o temblores. Tanto las convulsiones como los trastornos del movimiento pueden ser altamente refractarios a los tratamientos estándar en niños con encefalitis autoinmune.3 Es común observar la aparición de síntomas neuropsiquiátricos súbitos como irascibilidad e irritabilidad, hiperactividad, hipersexualidad e insomnio y se comienzan a observar diversos grados de deterioro cognitivo en la gran mayoría de los pacientes con encefalitis autoinmune, esto se considera un síntoma cardinal.1,2,4
Presentación del caso
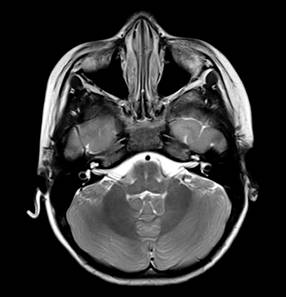
Se trata de paciente femenino de cinco años de edad que ingresa al Servicio de Urgencias en el Hospital Angeles México con signos vitales en parámetros normales, presenta mioclonías focalizadas en miembro torácico derecho, emesis, atetosis y relajación de esfínteres. En urgencias presenta nuevamente crisis focalizadas en el miembro torácico derecho. En hospitalización persiste con crisis convulsivas refractarias a tratamiento. Se realizan paraclínicos (hemocultivo y hemograma) y se recaba electroencefalograma (EEG) y resonancia magnética (RM), la cual muestra cambios morfológicos, leucoaraiosis (Figura 1) y alteraciones vasculares (Figura 2). Posteriormente, se realiza punción lumbar con presencia de anticuerpos anti-NMDA y tomografía por emisión de positrones y tomografía computarizada que muestra hipometabolismo severo en sistema nervioso central. Ingresa a UTIP para sedoanalgesia, plasmaféresis y aplicación de inmunoglobulina intravenosa e inmunomoduladores.
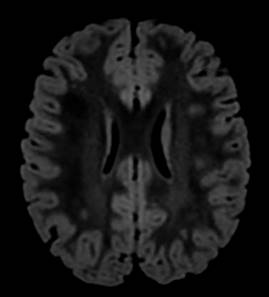
Figura 1: Resonancia magnética en secuencia FLAIR con zonas de hiperintensidad de señal en la sustancia blanca supratentorial a nivel periatrial con extensión periventricular y subcortical de predominio hipocampo-periatrial con mayor acentuación en el lado izquierdo. En relación con zonas de leucoaraiosis de tipo inespecífico.
Discusión
La encefalitis autoinmune representa un reto diagnóstico, ya que frecuentemente suele compartir presentación clínica con encefalitis virales, procesos metabólicos, psiquiátricos e infecciosos.4 El abordaje diagnóstico debe incluir RM en secuencia T2/FLAIR para valorar los hallazgos morfológicos e hiperintensidades, EEG, punción lumbar para realización de panel de anticuerpos séricos y en líquido cefalorraquídeo.1,4
Como tratamiento de primera línea se recomienda uso de esteroides sistémicos, gammaglobulina y plasmaféresis; como segunda línea se sugiere iniciar inmunomoduladores como rituximab o ciclofosfamida, únicamente en pacientes refractarios al tratamiento inicial como fue el caso de la paciente.3 Es importante enfatizar el uso de rituximab en los casos graves de encefalitis autoinmune NMDA-R positiva, ya que actúa como inmunosupresor, generando lisis de linfocitos B al momento de la unión del antígeno y los receptores CD20+. Asimismo, se deben implementar los criterios específicos de diagnóstico que faciliten la identificación temprana de estos pacientes, incluso en ausencia de anticuerpos específicos.
Conclusiones
La encefalitis autoinmune es una patología poco frecuente, en la cual se ha visto un alza en el número de casos recientemente; no obstante, en México no se cuenta con cifras significativas, por lo que se resalta la importancia de incrementar los registros epidemiológicos.3 El abordaje se debe realizar mediante técnicas avanzadas de neuroimagen y la detección de anticuerpos. La administración oportuna del tratamiento a base de inmunoglobulina intravenosa y el uso de rituximab, que se ha asociado con menor severidad y menor tasa de recaídas, así como una alta eficacia en el tratamiento, juegan un papel esencial en el pronóstico de los pacientes que debutan con esta patología, aunado al manejo de soporte para cada caso en particular.











 text new page (beta)
text new page (beta)