INTRODUCCIÓN
El síndrome de Silver-Russell fue descrito en los años de 1950, por dos investigadores de modo independiente. En primer lugar, Silver et al. en 1953, describieron dos pacientes con retardo en el crecimiento intrauterino y pos-parto, baja estatura, hemi-hipertrofia, elevados niveles de gonadotropinas urinarias y desarrollo psicomotor anormal1. En 1954, Russell reportó la existencia de cinco pacientes congéneres infantiles, con fallas de crecimiento pre- y pos-natal, con miembros superiores desproporcionalmente cortos, clinodactilia del quinto dedo y patrón facial característico (rostro triangular, frente prominente, mandíbula pequeña, labios finos con comisuras labiales invertidas para abajo), siendo apenas dos de ellos asimétricos corporalmente2.
En la actualidad, se sabe que es una enfermedad heterogénea en sus manifestaciones clínicas y genéticas, donde se observa restricción de crecimiento pre-natal y pos-natal, relativa macrocefalia, asimetría corporal y algunas características faciales típicas. Es caracterizada como uno de los desórdenes del imprinting, que resulta como consecuencia de expresiones genéticas incorrectas. La disomía uniparental materna del cromosoma 7 es responsable de 10% de los casos de síndrome de Silver-Russell, y cerca del 50% de los pacientes manifiestan hipometilación en la región 1 de control de impresión telomérica, en el segmento del cromosoma 11p15.5, dejando cerca de 40% de los casos con etiologías desconocidas3. Se estima una incidencia de 1:300,000 nacidos vivos, afectando igualmente a hombres y mujeres. Alrededor del 19% de los casos suelen presentar más de un caso en la familia, favoreciendo la evidencia por causas genéticas4,5.
Dentro del cuadro de anormalidades craneomaxilofaciales, están presentes rostro pequeño y triangular, con boca grande y comisuras labiales invertidas; frente prominente, perímetro cefálico normal y micrognatismo, representando un perfil característico. Se resalta la hipoplasia del tercio medio de la cara, labios finos, erupción dentaria tardía, ausencias dentarias, lengua fisurada, cóndilos reducidos, lipodistrofia facial, ojos hundidos, esclerótica azul, pestañas largas, nariz grande y redonda, hipoplasia de ala nasal, columnela amplia, narinas antevertidas, filtro nasal corto, cabellos finos. Asimismo, con frecuencia el arco mandibular es estrecho, con apiñamiento y lingualización de los incisivos mandibulares. La micrognatia resulta en mentón pequeño y mordida cruzada anterior. Estos niños tienen asimetría facial notable, pueden tener mordida cruzada tanto anterior como posterior o mordida en tijera, lo que perjudica la masticación. Insuficiencia velofaríngea con o sin fisura submucosa puede ocurrir en pacientes con el síndrome con hipometilación del cromosoma 11p15. Además, presentan otitis media en niños pequeños5-11.
El tratamiento quirúrgico utilizado para las alteraciones craneomaxilofaciales dependerá del tipo de manifestación y su relación con las cuestiones estéticas y funcionales, ya que no en todos los pacientes se presenta el mismo fenotipo.
PRESENTACIÓN DEL CASO CLÍNICO
Paciente del género femenino, ocho años de edad, con síndrome de Silver-Russell; nacimiento a las 38 semanas de gestación, con bajo peso (1,225kg). Permaneció internada a nivel hospitalario por tres meses para aumentar de peso ponderal, por lo que fue necesaria la alimentación suplementaría (NAN®, Nestlé S.A, Vevey, Suiza) además de la leche materna, y su alta hospitalaria fue al alcanzar 1,850kg de peso. En junio de 2014, fue internada para soporte nutricional y ganancia de peso, mientras se planeaba cirugía correctiva de la fisura palatina, período en el que se confirmó el diagnóstico del síndrome. Desde entonces, la madre de la paciente refiere dificultades para ganar peso, a pesar de una alimentación proporcional y adecuada para la edad. Durante el examen físico actual se identificó baja estatura y bajo peso, discreta asimetría en tórax, con pezón derecho más alto que el izquierdo y expansibilidad preservada, clinodactilia en quinto dedo, asimetría en relación al tamaño de las manos y miembros superiores. La paciente no presenta déficits neurológicos y psicomotores, sin embargo, sí dificultades para la fonación, con habla hipernazalizada en respuesta a la insuficiencia velofaríngea. Se encontraba bajo tratamiento de Enzima Pancreatina 10000 UI por indicación del endocrinólogo asistente. Con el examen físico maxilofacial, se observó una desproporción de los tercios faciales, con frente prominente y rostro triangular, baja implantación de las orejas, nariz voluminosa, buena abertura bucal, presencia de hendidura palatina post-foramen completa, mordida cruzada anterior y posterior, agenesia dentaria, paladar ojival y buena higiene oral (Figura 1.A-E). Considerando la historia familiar, se sospecha que la hermana mayor de la paciente reúne varias condiciones del mismo síndrome y se encuentra en análisis esperando diagnóstico. La paciente se encuentra en programación para cirugía correctiva de la hendidura palatina, para poder recuperar el peso necesario. Se propondrá acompañamiento clínico-ortodóntico para tratar atresia de los maxilares.
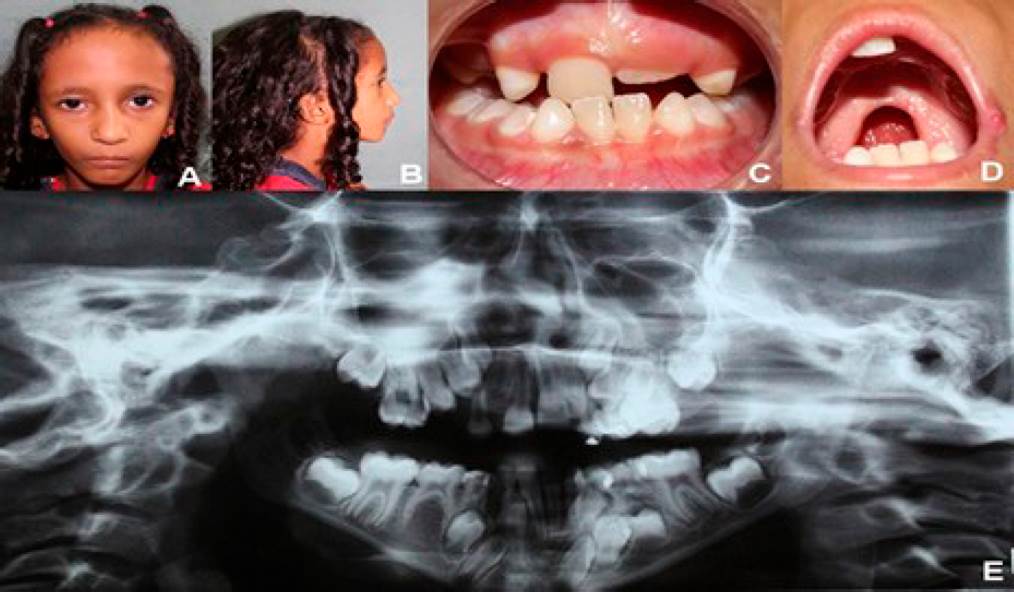
Figura 1 Fotografías del caso clínico. A. Vista frontal evidenciando rostro triangular, con desproporción entre los tercios faciales y micrognatia. B. Vista lateral: frente prominente e implantación baja de las orejas. C. Vista frontal oclusal: mordida cruzada anterior y posterior, agenesia y atraso en la erupción dentaria. D. Vista intraoral: Presencia de hendidura palatina post-foramen completa. E. Ortopantomografía mostrando atraso de erupción dentaria, impactación y agenesia.
DISCUSIÓN
El tratamiento dirigido a las deformidades maxilofaciales en pacientes portadores del síndrome de Silver- Russell, debe ser abordado por un equipo multidisciplinario con Ortodoncista, Cirujano Maxilofacial, Cirujano Plástico Fonoaudiólogo y Otorrinolaringólogo.
La corrección de la hendidura palatina tiene como propósito, entre otros aspectos, el buen desarrollo de la fonación, considerando algunos protocolos descritos en la literatura. El Protocolo de Marburg (Alemania) establece un cierre de paladar blando a los seis meses de edad y el paladar duro no antes de los 13 años de edad. De la misma forma, el protocolo operatorio de Malek anticipa el cierre de paladar blando para permitir el habla sin mecanismos compensatorios y posterga el cierre de paladar duro para minimizar los efectos de iatrogenia en el rostro12. En nuestro caso, la paciente tuvo que aplazar la cirugía de cierre del paladar, por el bajo peso y desnutrición, para encuadrar con la fase etaria adecuada para la cirugía. Postergar la cirugía fue la opción más indicada considerando el riesgo-beneficio, y la decisión se sustentó en la literatura por el estudio de Canada et al., en 2016, quienes evidenciaron que la desnutrición preoperatoria puede ser un factor para complicaciones posoperatorias y, por tanto, exponer al paciente a un tiempo mayor de hospitalización13.
Bergman et al. en 2003 desarrollaron un estudio con el objetivo de describir la morfología craneofacial, oclusión y edad dentaria en infantes con síndrome de Silver-Russell, en el cual fueron incluidos dieciséis participantes de ambos sexos. A partir de radiografías, se determinaron medidas faciales y de maduración dentaria, y se necesitaron modelos de yeso para el análisis de medidas biométricas. Los autores observaron que la mayoría de los infantes afectados por el síndrome, presentaron dimensiones lineares menores del rostro, así como irregularidades en las proporciones faciales, por ejemplo, un maxilar pequeño, mandíbula retrognata e inclinada, altura facial anterior proporcionalmente mayor en comparación a la altura facial posterior. La frecuencia de maloclusiones fue mayor y la altura del paladar mostró tendencia a aumentar. La maduración dentaria estuvo dentro de los límites normales, mientras que el tiempo de erupción dentaria con ligero atraso. A partir de tales datos, concluyeron que el mayor porcentaje de maloclusiones en los infantes con síndrome de Silver-Russell puede llevar a una mayor necesidad de tratamiento ortodóntico9. A partir de esos datos, nuestra paciente inició tratamiento ortodóntico, por la atresia de los maxilares, agenesia y retardo de la erupción dentaria, en la tentativa de mejorar el curso de la deformidad dentofacial pre-existente.
Dentro de los posibles hallazgos clásicos descritos en el síndrome, un consenso fue publicado por Wakeling et al. en 2016, con recomendaciones clínico-quirúrgicas para cada tipo de región, órgano o sistema comprometido por el síndrome. En cuanto a la región maxilofacial, discuten que la intervención ortodóntica en infantes con el síndrome puede ayudar a normalizar la función orofaríngea y la apariencia facial, y que múltiples técnicas ortodónticas son usadas con éxito7. En nuestro caso, la expansión rápida de paladar quirúrgicamente asistida es la técnica más eficaz para modificar el patrón facial del rostro.
En relación a las cuestiones ortodónticas, los mismos autores7 refieren que muchos pacientes con síndrome de Silver-Russell relatan fatiga diurna excesiva, ronquidos y/o sueño interrumpido, lo que puede sugerir la presencia de Síndrome de Apnea e Hipopnea Obstructiva del Sueño (SAHOS). Los datos todavía son muy limitados en relación a problemas del sueño y son necesarios más estudios7. Problemas relacionados con el sueño no fueron descritos por la madre de nuestra paciente; no obstante, debido a la atresia de los huesos articulares, no puede ser descartado el desarrollo posterior de este tipo de alteración. Ninguna intervención quirúrgica precoz fue introducida, sin embargo, en un futuro, la cirugía ortognática con avance de la mandíbula puede ser una opción complementaria al tratamiento, si se manifiesta el problema.
En cuanto a las consideraciones pre y pos-quirúrgicas para los pacientes del síndrome de Silver-Russell, la literatura no es específica cuando se trata de cirugías exclusivas del complejo maxilofacial. Es muy importante que, a parte del régimen nutricional adecuado pre-operatorio anteriormente mencionado, se provean cuidados inherentes a las características particulares de cada paciente, los cuales deben ser tomados en consideración por los cirujanos y anestesiólogos. Los factores a considerar incluyen, por un lado, dificultad de vía aérea atribuida a micrognatia, un factor complicado para entubación endotraqueal comúnmente asociado a algunos síndromes craneofaciales14 y por otro, mala posición dentaria en los arcos. Conjuntamente, se deben prevenir otros riesgos que también están asociados al síndrome y pueden ser comunes, como los episodios de hipoglicemia15, hipotermia debido a baja estatura, bajo índice de masa corporal y tamaño aumentado de la cabeza.
CONCLUSIONES
Aunque la literatura carezca de estudios específicos de las manifestaciones craneofaciales del síndrome de Silver-Russell, como también en el manejo odontológico de los pacientes, es importante la explicación de tales casos basada en la experiencia clínica. La escasez de trabajos enfocados en odontología y la variabilidad fenotípica del síndrome hacen que el curso y la extensión de los problemas maxilofaciales permanezcan todavía imprevisibles. Enfatizamos, con esto, la necesidad del acompañamiento precoz por el cirujano maxilofacial a fin de identificar y prevenir mayores daños, así como corregir las manifestaciones hasta el momento encontradas.











 text in
text in 


