Presentación del caso
El bloqueo auriculoventricular (BAV) posoperatorio se presenta en el 3-8% de las cirugías para patologías cardíacas congénitas, de los cuales el 1-3% requieren la implantación de un marcapasos permanente1,2. De los pacientes que cursan con un BAV transitorio, el 85% recuperan la conducción auriculoventricular (AV) al séptimo día posoperatorio y el 95% al décimo día3. El bloqueo puede presentarse de manera temprana, durante los primeros 30 días posquirúrgicos, pero existe un pequeño riesgo de aparición tardía posterior a los 30 días, incluso después de meses y hasta décadas tras la intervención quirúrgica4,5. Los factores predisponentes para su desarrollo son BAV posquirúrgico inmediato de más de 48 horas de duración, bloqueo completo de rama derecha, hemibloqueo anterior izquierdo, bloqueo transitorio en el postoperatorio inmediato, QRS diferente en comparación con el electrocardiograma preoperatorio o un PR largo6,7. El implante de marcapasos permanente está indicado para el BAV posoperatorio avanzado de segundo o tercer grado que persiste durante al menos 7-10 días después de la cirugía8.
El objetivo de este reporte es presentar el caso de una paciente pediátrica con antecedente de cierre quirúrgico de canal auriculoventricular (CAV) que presentó BAV completo 3 años después de la intervención quirúrgica. La paciente no mostró factores electrocardiográficos predictores durante el periodo intraoperatorio ni en el posoperatorio, además de que su presentación clínica fue atípica. Consideramos este caso relevante para la literatura científica, debido a la baja incidencia documentada de BAV posoperatorio de aparición tardía, además de la presentación clínica atípica a pesar del grado de bloqueo evidente en el estudio Holter. La redacción y estructura de este reporte de caso siguen las directrices de la guía CARE (CAse REports)9.
Paciente de sexo femenino, de 5 años, con diagnóstico prenatal de cardiopatía congénita, con indicación de manejo posnatal. Se obtiene recién nacido vivo femenino por vía abdominal (indicación: oligohidramnios), con peso adecuado para la edad gestacional, sin requerir maniobras avanzadas de reanimación neonatal, sin malformaciones aparentes, no presenta síndrome de Down, se egresa junto con la madre, sin seguimiento por parte de cardiología pediátrica por decisión de los padres. A los 4 meses de edad presenta taquicardia y retraso en el crecimiento. A los 11 meses acude con cardiólogo pediatra particular; en la exploración física, sin datos de dificultad respiratoria, sin cianosis, precordio rítmico con presencia de soplo sistólico I/VI, clase funcional 1. Se realiza ecocardiograma que reporta ausencia de componentes AV y se confirma el diagnóstico de defecto en el CAV completo mediante cateterismo cardiaco. Es manejada con espironolactona (12.5 mg/12 h) y enviada a tercer nivel de atención. Se realiza cierre quirúrgico con técnica de un solo parche, sin presentar complicaciones en el posquirúrgico inmediato ni mediato, y después de 3 semanas se egresa con adecuada evolución posquirúrgica. Tres años después de la cirugía presenta bradicardia (40-50 l.p.m.) y se realiza monitoreo Holter (24 h), el cual reporta disociación AV, BAV completo (Fig. 1) y 27 pausas ventriculares durante el día con duración de 2000 ms, con ausencia de ritmo de escape; la pausa más larga se presentó mientras estaba dormida y tuvo una duración de 7.5 s (Fig. 2), por lo que amerita colocación de marcapasos (Medtronic Attesta DR MRI SureScan), el cual se implantó sin ninguna complicación. Actualmente sigue una adecuada evolución, se mantiene en clase funcional 1 de la New York Heart Association y realiza sus actividades sin dificultad.
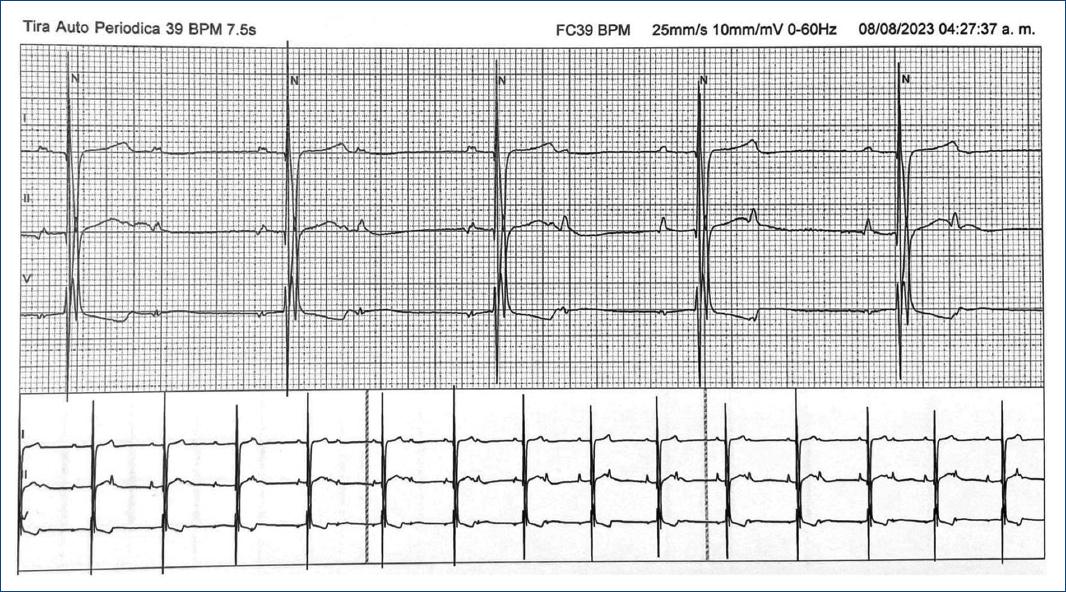
Figure 1 Monitoreo Holter donde se observa bloqueo auriculoventricular 2:1, con frecuencia auricular media de 70 l.p.m. y ventricular media de 39 l.p.m. Se observa PR constante de 200 ms en los primeros tres latidos auriculares que conducen a ventrículos, y prolongación del PR a 320 ms en los últimos dos latidos del trazo mostrado.
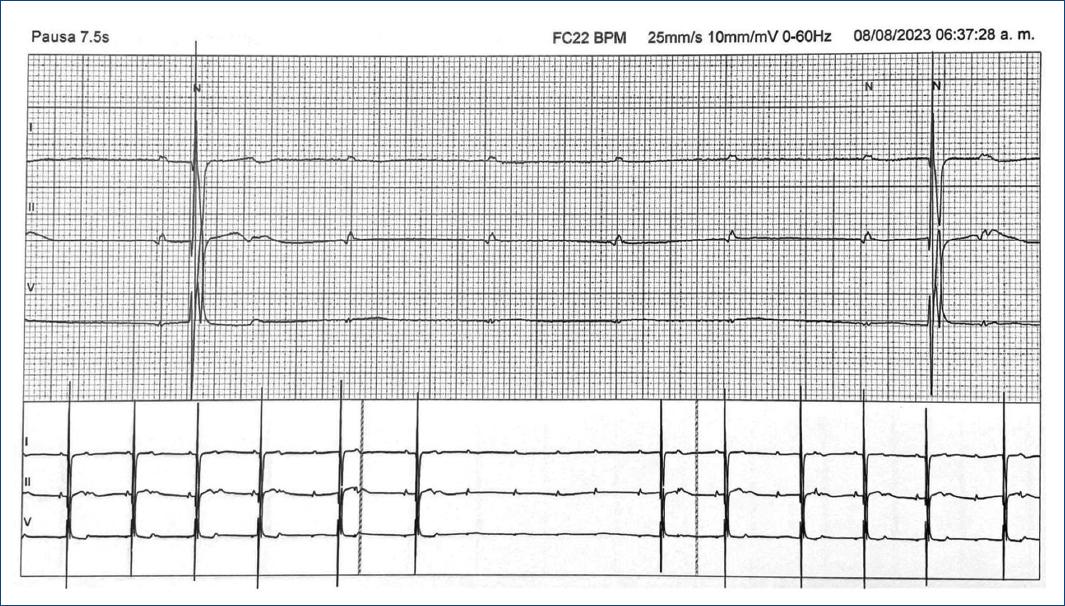
Figure 2 Monitoreo ambulatorio Holter donde se observa bloqueo auriculoventricular de alto grado con pausa ventricular de 7.5 s. En la tira de ritmo inferior se observa bloqueo auriculoventricular 2:1 que precede al bloqueo auriculoventricular de alto grado. En los primeros cuatro latidos pareciera observarse un PR constante en las despolarizaciones auriculares que preceden a las despolarizaciones ventriculares; en los dos latidos previos al bloqueo auriculoventricular de alto grado, comparativamente, pareciera observarse una prolongación del PR.
Discusión
El defecto en el tabique AV puede ser un hallazgo aislado o puede asociarse a otros defectos cardiacos o anomalías extracardiacas, constituyendo una forma sindrómica en casi el 50% de los casos. Los síndromes asociados son el síndrome de Down, la heterotaxia, el síndrome CHARGE (coloboma, malformaciones cardiacas, atresia de coanas, retraso psicomotor o en el crecimiento, hipoplasia de genitales y malformaciones auriculares o sordera), las rasopatías, el síndrome de Holt-Oram y muchos otros síndromes genéticos10. En este caso, la paciente no presenta ningún síndrome ni otro defecto cardiaco. Las lesiones del sistema de conducción siguen siendo la principal causa de morbilidad cardiaca posoperatoria10. La incidencia de bloqueo permanente tras cirugía cardiaca es del 1-3%, variando según las series y el tipo de cirugía realizada5. El riesgo aumenta en ciertas cirugías por la proximidad del sistema de conducción o de la arteria del nodo AV; por ejemplo, la reparación de comunicación interventricular perimembranosa, comunicación interventricular aislada, CAV completo, anomalías conotruncales y tetralogía de Fallot, entre otras2. En el caso presentado, la paciente fue expuesta a una cirugía cardiaca abierta con reparación de los componentes AV, la cual es el factor de riesgo presente para el desarrollo de BAV; sin embargo, a diferencia de lo reportado en la literatura, en ninguno de los estudios realizados en el posquirúrgico inmediato y mediato se evidenció alguno de los cambios electrocardiográficos previamente descritos (Fig. 3), por lo que no fue posible predecir la presentación tardía del bloqueo, sobre todo no después de tantos años.
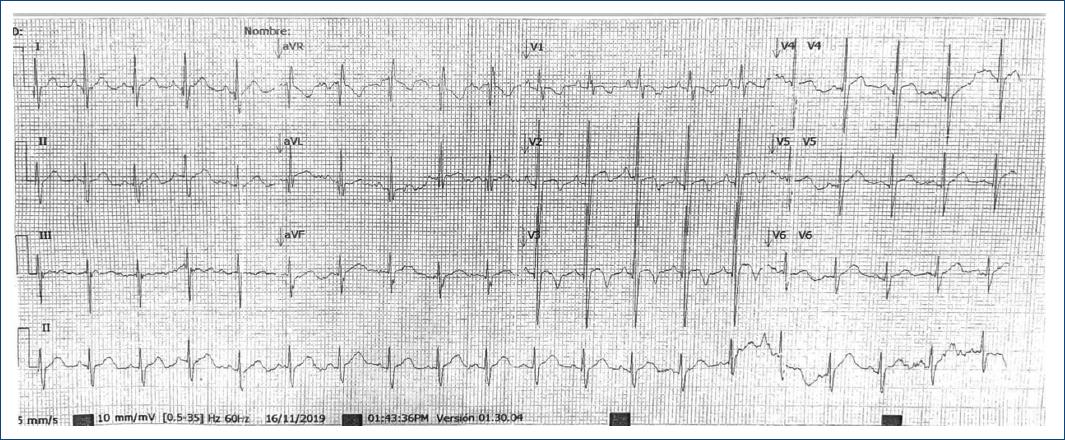
Figure 3 Electrocardiograma de 12 derivaciones prequirúrgico en el que se observa ritmo sinusal, PR de 120 ms, QTs no corregido 280 ms, eje a la izquierda, con presencia de bloqueo completo de rama derecha del haz de His y datos de crecimiento de cavidades derechas.
En un estudio realizado por Romer et al.3, la resolución del BAV se produjo a los 7 días en el 86% y a los 10 días en el 94% de los pacientes, lo que respalda un periodo de espera de 7 a 10 días posoperatorios antes de la colocación del marcapasos. Lin et al.7 publicaron que la incidencia de BAV tardío en una cohorte fue del 0.3-0.7% en una mediana de seguimiento de 4.1 años. Esto nos habla de una baja incidencia de BAV posquirúrgico tardío, por lo que este caso es relevante ya que la paciente presentó el BAV a los 3 años del cierre quirúrgico, y en la literatura hay pocos casos documentados.
La explicación propuesta para el desarrollo de bloqueo cardiaco tardío es que el defecto de conducción se debe a una fibrosis progresiva en la zona quirúrgica cercana al nódulo AV con esclerosis lenta que se extiende sobre la vía de conducción11. Las manifestaciones clínicas de la bradicardia pueden variar mucho, desde síntomas insidiosos hasta episodios de síncope franco. De igual manera, los síntomas relacionados con el BAV varían y dependen en gran medida del grado de bloqueo, la frecuencia ventricular y la frecuencia de su aparición. El BAV completo intermitente que causa síncope o presíncope es más típico en pacientes con una cardiopatía subyacente o un bloqueo de rama subyacente en la situación basal, pero también puede observarse en pacientes sin cardiopatía basal ni anomalías de conducción evidentes12. La paciente de este caso no presentó ninguno de los síntomas o signos típicos de la bradicardia o del BAV, ni siquiera durante periodos de actividad física; el hallazgo de la bradicardia fue incidental durante una consulta de seguimiento, por lo que tuvo una presentación clínica atípica a pesar del grado de bloqueo y de las pausas ventriculares de 7.5 s.
Conclusión
Los BAV posquirúrgicos en pediatría tienen una incidencia baja, aunque existen intervenciones de ciertas patologías que se consideran factor de riesgo para presentarlos; las principales son la tetralogía de Fallot y el defecto completo del CAV. Se deben tener en cuenta los factores electrocardiográficos predictores en el posquirúrgico inmediato: bloqueo completo de rama derecha, hemibloqueo anterior izquierdo y bloqueo transitorio en el posoperatorio inmediato. A pesar de ello, se debe dar seguimiento de por vida con estudios electrocardiográficos y electrofisiológicos a los pacientes con alto riesgo para esta complicación, a pesar de que haya transcurrido el tiempo esperado para su aparición.











 text new page (beta)
text new page (beta)


