Introducción
El paro cardíaco (PC) en pacientes postoperados de cirugía cardíaca es uno de los escenarios más complejos y críticos en la práctica clínica intrahospitalaria. A diferencia de la reanimación general (ACLS, BLS o PALS), la población con cirugía cardíaca presenta peculiaridades fisiopatológicas -como taponamiento, hemorragia intratorácica, disfunción de marcapasos epicárdico o etiologías reversibles- que demandan un protocolo específico y una respuesta mucho más orientada a lo «mecánico/quirúrgico».
En este contexto, surge el programa CALS (Cardiac Advanced Life Support), también denominado CSU-ALS (Cardiac Surgical-Unit Advanced Life Support), el cual estandariza el abordaje de la reanimación en el paro cardíaco postoperatorio, sustentado en evidencia y recomendaciones específicas. Sumado a esto, la simulación de alta fidelidad se ha consolidado como una herramienta de entrenamiento esencial, pues reproduce la complejidad del ambiente quirúrgico y la presión emocional de un paro cardíaco real, lo que favorece la adquisición de competencias técnicas y no técnicas.
El objetivo de este documento es describir los pilares del CALS, la importancia de la formación basada en simulación (e.g., Simulanest) y la evidencia reciente que sostiene la utilidad de la certificación CSU-ALS en la reducción de la mortalidad asociada al paro cardíaco postoperatorio. Asimismo, se discuten los retos de implementación y las perspectivas futuras de este enfoque.
Relevancia de la regulación emocional y la conciencia situacional
El factor humano en la reanimación postquirúrgica
El momento de un PC en un paciente recién operado del corazón acarrea una carga emocional significativa para el equipo de salud. La sobrecarga cognitiva y el estrés pueden interferir en la priorización de maniobras (verificación del marcapasos, triple descarga, eventual apertura de tórax).
El programa CALS subraya la autorregulación emocional, la cual permite al profesional mantener la calma y la efectividad en la toma de decisiones. A su vez, la conciencia situacional (percibir e interpretar de forma global los signos hemodinámicos y las dinámicas del equipo) resulta fundamental para identificar de inmediato un taponamiento o una hemorragia activa, y proceder a la acción más relevante1.
La literatura en simulación muestra que, mediante prácticas guiadas y debriefings, el equipo desarrolla mayor serenidad y compresión global de la crisis, transformando una reacción caótica inicial en un abordaje sistemático y eficiente.
Pasar de novato a competente: un entrenamiento progresivo
Para enfrentar el paro cardíaco en cirugía cardíaca, no basta el conocimiento teórico; se requiere entrenamiento práctico que exponga al equipo a múltiples escenarios -arrítmicos, mecánicos o combinados- en entornos que reproduzcan la presión real. De esta forma, la persona novata evoluciona a una fase de competencia, donde el manejo de emociones y la conciencia situacional se integran con habilidades clínicas, logrando una respuesta mucho más ágil y efectiva ante la emergencia.
Pilares de CALS (CSU-ALS) en cirugía cardíaca
Diferencias clave respecto a ACLS convencional
El CALS (Cardiac Advanced Life Support) introduce ajustes sustanciales al protocolo ACLS, enfocados en las particularidades fisiopatológicas del postoperatorio2-4. Algunos aspectos esenciales son:
Triple descarga secuencial para FV/TV: si el ritmo es fibrilación ventricular (FV) o taquicardia ventricular (TV) sin pulso, se recomiendan hasta tres choques eléctricos consecutivos en el primer minuto, antes de iniciar compresiones externas. Se evita así trauma torácico innecesario y se aprovecha la inmediatez de la desfibrilación.
Marcapaso en asistolia o bradicardia extrema: priorizar la conexión de Cables epicárdicos o un marcapaso transcutáneo si la causa del paro es un ritmo severamente lento (o asistolia pura), siempre que el equipo esté disponible en el primer minuto.
Uso cauteloso de adrenalina: en CALS no se recomienda 1 mg de adrenalina de forma rutinaria, pues en un paciente con injertos recientes puede precipitar una crisis hipertensiva y sangrado.
Reesternotomía emergente: cuando el paro es refractario y se sospecha taponamiento, hipovolemia severa o complicación mecánica, la apertura del tórax en la Unidad de Cuidados Intensivos (UCI) antes de cinco minutos se considera vital, pues las compresiones externas no suelen resolver el problema3.
Impacto en la supervivencia: evidencia
Estudios previos han mostrado mejoras significativas en la supervivencia tras adoptar CALS. Por ejemplo, Dunning y colaboradores 2 documentaron reducción en el tiempo para la reesternotomía y mejor «tiempo puerta-masaje interno». Por su parte, revisiones recientes5 avalan que la integración de CALS con un enfoque multidisciplinario y uso de ultrasonido (por ejemplo, ecocardiografía transesofágica) optimiza la toma de decisiones, especialmente para descartar causas mecánicas de paro3,6.
La simulación de alta fidelidad: eje formativo
Beneficios y metodología de la simulación
La simulación de alta fidelidad recrea con realismo la monitorización y respuesta fisiológica de un paciente crítico postquirúrgico, lo cual facilita que los profesionales:
Practiquen la secuencia de reanimación CALS (o CSU-ALS) en su totalidad (revisión de Cables epicárdicos, triple descarga, decisión de abrir tórax).
Desarrollen roles definidos (líder de código, manejador de vía aérea, administrador de fármacos, cirujano en caso de reabrir tórax, etcétera).
Fortalezcan la comunicación y la conciencia de equipo ante la alta presión de un paro.
En centros como Simulanest, se cuenta con maniquíes y tecnología que reflejan signos vitales, alarmas y ritmos reales en tiempo real, además de posibilitar la implementación de diferentes escenarios (FV, TV, actividad eléctrica sin pulso [AESP], asistolia con Cables, sangrado súbito). Cada sesión culmina con un debriefing estructurado que refuerza las fortalezas y señala las áreas de mejora.
Frecuencia de entrenamiento y cultura de seguridad
Como la incidencia de paro cardíaco postoperatorio es relativamente baja, la repetición constante del entrenamiento en simulación ayuda a que el personal no pierda destrezas. Algunas instituciones proponen «refresh» cada seis o 12 meses. Este refuerzo continuo es crucial para sostener la memoria de los pasos y la coordinación dentro del equipo, algo imprescindible en un evento que requiere intervenciones en segundos.
Hallazgos recientes: certificación CSU-ALS y FTR-CA
Failure to rescue after cardiac arrest (FTR-CA)
El concepto failure to rescue (FTR) se refiere a la mortalidad de un paciente tras una complicación mayor. En el ámbito de la cirugía cardíaca, el FTR-CA alude específicamente a la muerte que ocurre cuando un paro cardiorrespiratorio no logra revertirse pese a la intervención7.
Un análisis multicéntrico reciente8 evidenció que los centros con certificación CSU-ALS obtuvieron menores tasas de FTR-CA comparados con centros sin dicha certificación. Este hallazgo subraya la relevancia de establecer protocolos formales, capacitación multidisciplinaria y simulaciones periódicas para elevar la capacidad de «rescatar» pacientes en un evento catastrófico.
Modernización de CALS y rol del anestesiólogo intensivista
Se ha resaltado también la «modernización» de las guías CALS con la incorporación de ultrasonido en tiempo real y la participación del anestesiólogo cardiotorácico intensivista para decidir rápidamente sobre la apertura torácica o la instauración de soporte mecánico como ECMO6. Estos componentes refuerzan la respuesta integral ante el paro, favoreciendo la personalización del manejo según la etiología probable (p. ej., tromboembolia pulmonar, falla del ventrículo).
Retos de implementación y perspectivas
Sostenibilidad y logística
Adoptar CALS de forma robusta implica entrenar a todo el personal (cirujanos, anestesiólogos, enfermería, perfusionistas, residentes) en escenarios de crisis. Coordinar agendas e invertir en simuladores de alta fidelidad puede resultar costoso, pero los beneficios en supervivencia y reducción de complicaciones podrían compensar la inversión, tal como señalan reportes de varios centros6,8.
Compromiso multidisciplinario e institucional
Para consolidar la cultura de reanimación avanzada en cirugía cardíaca, no basta con la voluntad de un puñado de profesionales. Se requiere el soporte institucional para el armado de protocolos, el respaldo de la dirección y la existencia de un comité de calidad que promueva la revisión continua de casos de paro postquirúrgico.
Proyecciones futuras
Se vislumbra un mayor uso del ultrasonido crítico, de la monitorización hemodinámica avanzada y de programas de ECMO de emergencia para casos de paro refractario. También se espera que el modelo de certificación CSU-ALS se extienda a centros de distinto tamaño y volumen de cirugías, con el fin de uniformar la calidad de la respuesta ante estas urgencias8.
Conclusiones
La implementación de un protocolo específico como CALS (CSU-ALS) para el paro cardíaco postoperatorio de cirugía cardíaca, complementada con entrenamiento regular en simulación de alta fidelidad, constituye una estrategia fundamental para mejorar la sobrevida y reducir la mortalidad ligada a eventos catastróficos (FTR-CA) (Figuras 1 y 2).
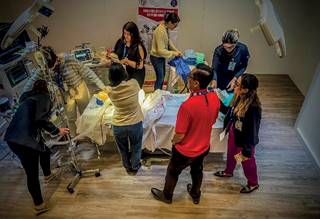
Figura 1: Simulación clínica en alta fidelidad durante la implementación del protocolo CALS/CSU-ALS. Se muestra la ejecución coordinada de roles y se refuerza la conciencia situacional del equipo.

Figura 2: Escenario simulado listo para la aplicación del protocolo CALS, equipado con tecnología avanzada para recrear condiciones realistas del paciente en paro cardiaco postoperatorio.
Las maniobras diferenciadas (triple descarga secuencial en ritmos desfibrilables, uso prudente de adrenalina, priorizar conexión de marcapaso en asistolia o bradicardia extrema, apertura temprana del tórax antes de cinco minutos si se sospecha taponamiento o sangrado) respaldan la efectividad de CALS. Asimismo, la regulación emocional y la conciencia situacional adquiridas mediante la simulación incrementan la coordinación y la eficiencia del equipo durante la crisis.
La certificación CSU-ALS ha mostrado, en estudios recientes, asociarse con menores tasas de fracaso en el rescate (FTR-CA). Incluso en instituciones con menor volumen quirúrgico, estandarizar el protocolo y practicarlo regularmente se traduce en una mejor toma de decisiones y un equipo más seguro ante la peor de las contingencias9. A futuro, la integración de tecnologías como ECMO, el ultrasonido point-of-care y la participación activa del anestesiólogo intensivista cardiotorácico apuntalan aún más la relevancia de un entrenamiento avanzado y multidisciplinario.











 text new page (beta)
text new page (beta)



