ANTECEDENTES
En las últimas décadas, la tasa de cesáreas ha experimentado un aumento constante en todo el mundo,1 convirtiéndose en un problema de salud pública en muchas regiones hasta superar el 50% de los nacimientos en algunos países americanos.2 Si bien en un inicio se justificó por una reducción en la morbilidad y mortalidad materna y perinatal,3 este incremento en las cesáreas iterativas se ha asociado con una mayor morbilidad, sobre todo hemorragia obstétrica y otras complicaciones maternas y perinatales a largo plazo.4 De hecho, la Organización Mundial de la Salud sugiere que un porcentaje superior al 10 al 15% no se justifica.2
En respuesta a esta tendencia, el parto después de cesárea y la prueba de trabajo de parto se han promovido como una alternativa viable para muchas mujeres.5 Este enfoque aporta la posibilidad de lograr el nacimiento por parto, lo que no solo responde a la preferencia de la paciente, sino que además se asocia con un menor riesgo de complicaciones en embarazos futuros; así, se contribuye a reducir la tasa global de cesáreas a nivel poblacional.6
Aunque la prueba de trabajo de parto después de una cesárea previa es una práctica debidamente establecida y respaldada por diversas guías nacionales e internacionales,3,5,7 la opción de un parto después de dos cesáreas sigue siendo objeto de discusión y no se ofrece a todas las pacientes.8,9 Una de las principales preocupaciones radica en el posible aumento del riesgo de complicaciones, sobre todo la ruptura uterina.4
La evidencia existente acerca del parto después de dos cesáreas exhibe hallazgos variados. Algunos estudios sugieren que el riesgo de ruptura uterina en pacientes con dos o más cesáreas no difiere, significativamente, del observado en quienes han tenido una sola cesárea (0.92% comparado con 0.68%).1 Las tasas de éxito reportadas van del 53.6 al 86.2%.10-13 Los estudios recientes indican que podría no estar asociado con un mayor riesgo para la madre y el neonato.8 Por ejemplo, un estudio encontró una tasa de éxito del 76.1% sin asociación con hemorragia o ruptura uterina13 y otro reportó un 68% de éxito sin diferencias en admisiones a la unidad de cuidados intensivos neonatales (o puntuaciones Apgar bajas.8 A pesar de ello, otras investigaciones han señalado un aumento en el riesgo de histerectomía obstétrica y transfusión sanguínea.14 También se ha observado un mayor riesgo de endometritis-sepsis neonatal, mayor estancia hospitalaria, y una proporción más alta de neonatos con Apgar menor de 7 y admisiones a la unidad de cuidados intensivos en el grupo de parto después de dos cesáreas en comparación con el grupo de cesárea electiva o cuando sólo tienen una cesárea previa.12
En virtud de la escasez de estudios comparativos que guíen la decisión entre el parto después de dos cesáreas y la cesárea electiva, la falta de documentación de estos procedimientos en el contexto local y la importancia de ofrecer una consejería adecuada y basada en evidencia,9 resulta fundamental documentar las experiencias clínicas. Por lo anterior el objetivo del estudio fue: describir los hallazgos en las madres y sus neonatos en una serie de 21 casos de parto después de dos cesáreas atendidos por nuestro grupo.
MATERIALES Y MÉTODOS
Estudio observacional, transversal y retrospectivo efectuado en pacientes embarazadas, a término, con antecedente de dos cesáreas, atendidas por el grupo médico privado Nacer Humano de Guadalajara, Jalisco, entre los años 2014 y 2022. Criterios de inclusión: pacientes con solicitud voluntaria de una prueba de trabajo de parto y haber logrado con éxito el parto. Criterios de exclusión: pacientes con contraindicaciones médicas absolutas para el trabajo de parto: antecedentes de incisión uterina corporal, condiciones obstétricas de alto riesgo o enfermedades activas.
Todas las participantes recibieron atención prenatal adecuada y, durante el seguimiento, se verificó que cumplieran con las condiciones clínicas necesarias para intentar el parto de forma segura. El consentimiento informado se obtuvo antes del inicio del trabajo de parto y la atención médica intraparto se efectuó con apego a los lineamientos clínicos recomendados para minimizar los riesgos maternos y perinatales.15
La información se recabó retrospectivamente, a partir de los expedientes clínicos; solo se seleccionaron los casos en los que se logró un parto exitoso. Variables de estudio: datos de la madre, obstétricos y neonatales. El análisis estadístico se procesó en el programa Microsoft Excel 365. Para las variables cualitativas se calcularon frecuencias absolutas y relativas; para las variables cuantitativas se estimaron medidas de tendencia central y dispersión (media y desviación estándar). Puesto que el diseño del estudio fue descriptivo, no se aplicaron pruebas estadísticas inferenciales.
RESULTADOS
Se incluyeron 21 casos de parto después de dos cesáreas. Las principales características clínicas y obstétricas de las participantes se resumen en el Cuadro 1. Los límites de edad de las madres fueron 24 y 40 años, con una media de 33.2 años. Al término del embarazo, el peso de las madres se ubicó entre los 61 y 90.7 kg, con una media de 71.1 kg.
Cuadro 1 Características generales de las pacientes
| Variables | Media ± DE | Límites |
|---|---|---|
| Edad | 33.2 ± 4.1 años | 24 y 40 |
| Peso al final del embarazo | 71.1 ± 8.9 kg | 61 y 90.7 |
| Embarazos | 3.6 ± 0.8 | 3.0 y 6.0 |
| Periodo interparto | 57.8 ± 38.7 meses | 18 y 180 |
| Peso del neonato | 3511 ± 293 g | 2900 y 3900 |
| Semanas de embarazo | 39.4 ± 0.98 semanas | 38 y 41.5 |
En referencia a los antecedentes obstétricos: 11 pacientes cursaban el tercer embarazo, 8 el cuarto, una el quinto y una más el sexto. Todas las participantes tenían antecedente de dos cesáreas. 8 de las 21 pacientes habían tenido, al menos, un parto previo y 3 tenían antecedente de un aborto. Todas las cesáreas previas se hicieron mediante incisión tipo Kerr (transversal baja). Todos los embarazos llegaron a término, a una media de 39.4 semanas (límites 38 y 41.5 semanas). No se reportaron casos de macrosomía neonatal con recién nacidos de más de 4000 g. El peso promedio al nacer fue de 3511 ± 293 g. El intervalo interparto promedio definido como el tiempo entre la última cesárea y el parto fue de 57.8 ± 38.7 meses, con límites de 18 y 180 meses.
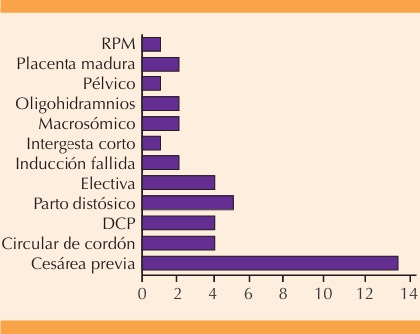
Las indicaciones de las cesáreas previas se muestran en la Figura 1. En 14 de las 21 pacientes la segunda cesárea se indicó solo por el antecedente de una previa. También se identificaron indicaciones con justificación médica: rotura prematura de membranas, oligohidramnios, sospecha de macrosomía, intervalo intergestacional corto, distocia de parto e inducción fallida. Se registraron, además, indicaciones controvertidas como: placenta madura, circular de cordón y desproporción cefalopélvica. También se identificaron casos de cesárea electiva solicitada por la paciente, quienes en embarazos subsecuentes optaron por intentar el parto.
El Cuadro 2 muestra un resumen general de los desenlaces obstétricos. En la mayoría de los casos las intervenciones se limitaron al mínimo necesario para garantizar la seguridad materno-fetal, con porcentajes muy bajos de inductoconducción, anestesia epidural o fórceps. No se registraron casos de ruptura ni dehiscencia uterina.
Cuadro 2 Resumen de los desenlaces del parto
| Variables | Cantidad de pacientes |
|---|---|
| Pacientes con partos previos | 8 de 21 |
| Dos cesáreas previas | 21 |
| Abortos previos | 3 de 21 |
| Incisión tipo Kerr previa | 21 |
| Indicación de misoprostol | 0 |
| Indicación de oxitocina | 1 de 21 |
| Bloqueo epidural | 7 de 21 |
| Aplicación de forceps | 1 de 21 |
| Ruptura o dehiscencia uterina | 0 |
| Complicaciones de la madre* | 2 de 21 |
| Complicaciones en el feto | 0 |
| Parto en agua | 6 de 21 |
| Parto en casa | 2 de 21 |
* Una paciente con atonía uterina resuelta médicamente y otra con hematoma vulvar tratado con drenaje quirúrgico.
En 8 de las 21 pacientes se identificó el antecedente de al menos un parto. Las complicaciones maternas reportadas incluyeron: un caso de atonía uterina, resuelto con tratamiento médico con oxitócicos y un hematoma vulvar que requirió drenaje quirúrgico. En 6 de 21 nacimientos fueron partos en agua, incluidos dos partos en casa en pacientes con antecedente de parto previo y tras haber otorgado su consentimiento informado.
DISCUSIÓN
Cuando se hace referencia a pacientes con dos cesáreas previas, la elección entre la prueba de trabajo de parto o la cesárea electiva de repetición no siempre está basada en evidencia sólida.1 Gran parte de los estudios al respecto son retrospectivos y, a menudo, carecen de la potencia estadística necesaria para identificar diferencias en desenlaces poco comunes, como la ruptura uterina.9 En este contexto de evidencia limitada, las guías de práctica clínica adquieren un papel fundamental al orientar la toma de decisiones médicas y ofrecer marcos de referencia seguros y éticos para la atención médica de estas pacientes. En el Cuadro 3 se expone un análisis comparativo de tres de las más importantes.
Cuadro 3 Resumen de las principales Guías de práctica clínica respecto al parto después de dos cesáreas (PVD2C)
| GPC MX | ACOG | RCOG | |
|---|---|---|---|
| Indicaciones | Antecedente de dos o más cesáreas transversas sin complicaciones ni contraindicación obstétrica | Pacientes con dos cesáreas transversas bajas. Los datos del riesgo de las pacientes con más de dos cesáreas son limitados | Pacientes con antecedente de dos o más cesáreas segmentarias bajas |
| Tasas de éxito | 73% (Landon, 2006)* | Similar al PVDC (60-80%) | Similar al PVDC (62-75%) |
| Riesgo de ruptura uterina | 0.9% (Landon, 2006)* | 0.9-3.7% | 1.36% |
| Otros riesgos del PVD2C vs PVDC | Hemotransfusión, histerectomia | Reporta cierto aumento en el riesgo de morbilidad entre mujeres con PVD2C, aunque la diferencia absoluta es pequeña | Histerectomia (56/10 000 contra 19/10 000). Hemotransfusión (1.99 vs 1.21%). |
| Otras observaciones | Debe informarse los riesgos | La probabilidad de PVDC se puede obtener usando la calculadora de la ACOG (disponible en la web) que ha sido validada en mujeres con antecedente de 2 cesáreas19 | Se debe dar asesoramiento por parte de un obstetra senior sobre riesgos y probabilidad individual de éxito. El trabajo de parto debe llevarse a cabo en un centro con experiencia adecuada y el acceso inmediato a la cesárea |
*No se menciona directamente en la guía, pero se toma la bibliografía citada como referencia.
Al comparar la bibliografía, las tasas de éxito del parto después de dos cesáreas varían del 53.6% hasta el 86.2%.1,8-12 Un estudio retrospectivo efectuado en Israel reportó una tasa de éxito notablemente alta del 86.2%, atribuido este porcentaje elevado a un protocolo estricto que no incluye inducción ni conducción del trabajo de parto, y solo permite la prueba de trabajo de parto en pacientes con incisiones uterinas transversales bajas previas y un parto previo.11 En contraparte, un estudio alemán encontró una tasa de éxito del 55%, con un 35% de partos espontáneos y 19.8% asistidos.4 Este estudio considera que su tasa de éxito es realista porque no se limitó a pacientes con antecedente de parto previo. Algunos autores argumentan que estos protocolos solo pueden llevarse a cabo en países desarrollados; sin embargo, un grupo de investigadores de la República Democrática del Congo documentó una tasa de parto después de dos cesáreas del 76.1%, considerada alta para un entorno con recursos limitados.13
Como se observa en la Figura 1, llama la atención que una proporción importante de las segundas cesáreas se indicaron solo por el antecedente de cesárea previa, sin otra indicación médica asociada, a pesar de que las Guías de Práctica Clínica actuales permiten la prueba de trabajo de parto en pacientes que deseen tener un parto después de cesárea en casos seleccionados. También se identificaron indicaciones médicamente justificadas, como la rotura prematura de membranas, oligohidramnios, sospecha de macrosomía, intervalo intergestacional corto, distocia de parto e inducción fallida. Asimismo, se registraron indicaciones controvertidas como: placenta madura, circular de cordón y desproporción cefalopélvica, esta última especialmente relevante si se considera que estas pacientes lograron, después, un parto. Por último, se identificaron casos de cesárea electiva solicitada por la paciente, quienes en embarazos subsecuentes optaron por intentar el parto.
El estudio aquí publicado no tuvo como objetivo evaluar la tasa de éxito porque no se incluyeron ni analizaron los casos en los que, por razones médicas o por decisión informada de la paciente, se optó por la cesárea electiva en lugar de intentar el parto. Por tanto, los desenlaces deben interpretarse como una descripción de casos exitosos, y no como una evaluación de la eficacia comparativa entre estas dos opciones de atención obstétrica.
Un hallazgo decisivo de esta serie de casos es la ausencia de ruptura o dehiscencia uterina, considerada la complicación más grave asociada al parto después de dos cesáreas. La bibliografía reporta tasas variables de ruptura uterina en pacientes que intentan una prueba de trabajo de parto con antecedente de dos cesáreas. Los estudios clásicos han comparado este riesgo con el de las cesáreas electivas y han encontrado una tasa de ruptura uterina de 0.03% en cesáreas programadas, en comparación con 1.76% en casos de parto, lo que representa un riesgo significativamente mayor, con un OR de 29.1 (IC95%: 3.4-246.3).16
La bibliografía reciente cita tasas de ruptura uterina completa entre 0.14 y 1.6%.1,8,11-13 Incluso, en un estudio publicado en 2024 no se documentaron casos de ruptura uterina completa, aunque sí se identificaron tres casos de ruptura incompleta (3.3%), sin que se observara afectación en los desenlaces neonatales. Estos hallazgos sugieren que, aunque la ruptura uterina constituye una complicación grave, su incidencia es baja en relación con el total de casos de parto después de dos cesáreas, y en situaciones de ruptura parcial o incompleta, es posible una atención oportuna sin que necesariamente se traduzca en morbilidad y mortalidad materna o fetal.4
En esta investigación todas las cesáreas previas fueron de incisión tipo Kerr o transversal baja, lo que es relevante porque este tipo de incisiones uterinas son las más seguras para una prueba de trabajo de parto subsecuente, a diferencia de las incisiones clásicas o en forma de J o T.17
La bibliografía reciente muestra desenlaces diversos en cuanto a morbilidad materna. Un estudio publicado en 2024 reportó que las pacientes del grupo del parto después de dos cesáreas tuvieron una estancia hospitalaria significativamente más corta, con tasas de complicaciones maternas generales comparables con las del grupo de cesárea electiva (13.2 en comparación con 16.2%).4 De manera similar, otro estudio informó la falta de diferencias significativas en la incidencia de complicaciones graves: hemorragia posparto, necesidad de transfusión sanguínea, infección, histerectomía o lesiones vesicales e intestinales entre uno y otro grupo.8 En contraste, otra investigación reportó un mayor riesgo de endometritis o sepsis postnatal (10.3%), así como una estancia hospitalaria más prolongada (2.4 días) en el grupo del parto después de dos cesáreas.12 En conjunto, estos hallazgos reflejan una variabilidad en los resultados que podría estar relacionada con factores clínicos, institucionales y metodológicos, lo que refuerza la importancia de llevar a cabo estudios adicionales que permitan delimitar mejor los perfiles de riesgo y beneficio del parto después de dos cesáreas.
Los estudios revisados muestran que los desenlaces neonatales del parto después de dos cesáreas son comparables con los de la cesárea electiva. Gran parte de las investigaciones no reportan diferencias significativas en los puntajes de Apgar a los 5 minutos ni en la mortalidad neonatal.1,4 Sin embargo, ciertos ensayos han identificado mayores tasas de Apgar menor de 7 y de admisión a la unidad de cuidados intensivos neonatales,12 mientras que otros reportan resultados contrarios, con mayor frecuencia de admisiones a cuidados intensivos neonatales y peores desenlaces compuestos en el grupo de la cesárea electiva.11 Lo que sí parece consistente es que los casos de prueba de trabajo de parto fallida se asocian con un aumento en los eventos adversos neonatales,11 lo que subraya la importancia de una adecuada selección de pacientes idóneas y una vigilancia estrecha durante el trabajo de parto.
La serie aquí informada registró un caso de atonía uterina resuelto con tratamiento médico y un hematoma vulvar que requirió drenaje quirúrgico como únicas complicaciones maternas y no se reportaron complicaciones perinatales. Si bien en la bibliografía se describen tasas más altas de eventos adversos en casos de parto después de dos cesáreas, nuestra experiencia sugiere que, con una adecuada selección de pacientes y vigilancia obstétrica, la prueba de trabajo de parto puede practicarse de manera segura, minimizando los riesgos para la madre y el recién nacido. Es importante resaltar cómo la comunicación y el consentimiento informado son decisivos, sobre todo cuando las pacientes rechazan la atención convencional recomendada.18
Si se hace referencia a los factores predictivos de éxito en la serie aquí publicada, el antecedente de al menos un parto previo (8 de 21 pacientes) puede favorecer el éxito en el parto después de dos cesáreas. Este es un factor consistentemente reconocido en la bibliografía.8,9,11,13 Hay estudios que señalan al índice de masa corporal menor de 30 previo al embarazo como un factor predictor del éxito de parto después de cesárea,4,19 aunque no contamos con este dato en nuestros casos, podemos apreciar variabilidad importante en el peso de la madre al término, lo que sugiere que este dato por sí solo no debería ser un criterio excluyente para ofrecer una prueba de trabajo de parto, sobre todo si se consideran de forma integral otros factores clínicos favorables. De igual manera, un mayor peso del neonato al nacer se asocia con el fracaso de la prueba de trabajo de parto,4 aunque en este estudio no hubo neonatos con macrosomía.
En contraste con el enfoque de intervención mínima durante el trabajo de parto, algunas fuentes discuten la posibilidad de inductoconducción. Hay artículos en los que se sugiere que la inducción o conducción se asocian con una mayor probabilidad de prueba de trabajo de parto fallida, 8,9 mientras otras informan que la indicación de oxitocina facilitó el parto después de dos cesáreas sin aumentar el riesgo de morbilidad materna o neonatal.13 Una revisión sistemática identificó que existe muy baja certeza en la evidencia disponible respecto de si las intervenciones para la inducción del trabajo de parto, farmacológicas o no, influyen de manera significativa en las tasas de parto con cesáreas previas o en el riesgo de ruptura uterina.20 No obstante, las tasas de ruptura reportadas permanecen dentro de los límites clínicos aceptables y equivalentes a lo informado en la bibliografía, lo que podría respaldar la seguridad de la oxitocina en casos seleccionados.
Ciertos estudios advierten que un intervalo interparto corto es un factor de riesgo independiente para la ruptura uterina. En uno de ellos se fija como punto de corte los 15 meses con un OR de 3.05 (IC95%: 1.36-6.87),21 mientras que en otro se toman 18 meses con un OR de 3.0 (IC95% 1.3-7.2).22 En el estudio aquí informado el intervalo entre la última cesárea y el parto fue de al menos 18 meses en todos los casos, tiempo que se encuentra por encima del intervalo interparto de riesgo elevado.
En relación con la vigilancia de la cicatriz uterina como predictor de ruptura, persiste una discusión en la bibliografía respecto de su utilidad clínica. Un estudio sugiere que un grosor miometrial residual menor a 2.8 mm podría considerarse un factor de riesgo, y no sería recomendable intentar un parto en esos casos.23 Algunos autores argumentan que la medición ecográfica del grosor del segmento uterino inferior carece de sentido biológico y clínico, debido a la naturaleza fibrosa del tejido cicatricial, lo que limita su capacidad para predecir una ruptura uterina de manera confiable.24 También es importante señalar que, aunque en estudios observacionales previos han identificado cierta correlación entre el grosor de la cicatriz y el riesgo de ruptura, un ensayo clínico efectuado en el 2022 fue insuficiente para establecer conclusiones definitivas, por lo que el propio autor hace hincapié en la necesidad de más investigación en este campo.25 Ante la falta de consenso y de evidencia robusta que respalde la aplicación clínica de esta medición, en lo que aquí se comunica se optó por no utilizar el grosor del segmento uterino como criterio de inclusión o exclusión, dando prioridad en su lugar a una evaluación integral del contexto obstétrico y de la voluntad informada de las pacientes.
En 6 de los 21 nacimientos aquí reportados se efectuaron en agua, incluidos dos partos en casa en pacientes con antecedente de parto previo y luego de haber otorgado su consentimiento informado. La evidencia disponible sugiere que el parto en agua no incrementa la morbilidad materna ni neonatal cuando se lleva a cabo en condiciones adecuadas de control y selección.26 Si bien no es una práctica que se promueva de forma generalizada en mujeres con antecedente de dos cesáreas, consideramos que, en casos cuidadosamente seleccionados y con una asesoría individualizada, puede ser una opción segura y respetuosa para quienes expresan esta preferencia.
CONCLUSIONES
Lo encontrado en este estudio respalda la viabilidad del parto después de dos cesáreas en pacientes seleccionadas, debidamente informadas y motivadas. No se observaron rupturas uterinas, lo que coincide con la asentado en la bibliografía. Si bien los hallazgos son prometedores, es decisivo reconocer que el tamaño reducido de la muestra limita la posibilidad de generalizar los resultados y disminuye la capacidad para identificar eventos poco frecuentes. Además, la naturaleza retrospectiva del estudio implica dependencia de la calidad de los registros clínicos, así como la posibilidad de omisiones en variables no registradas que podrían actuar como factores de confusión. Estas observaciones subrayan la importancia de una asesoría adecuada y la necesidad de más estudios prospectivos pues se trata de una opción que podría reducir la tasa global de cesáreas y la morbilidad quirúrgica asociada.











 text new page (beta)
text new page (beta)