INTRODUCCIÓN
Los trastornos psicóticos se asocian con deterioro en el funcionamiento emocional, cognitivo y social; a largo plazo, conducen a discapacidad2, por lo que la importancia de realizar un diagnóstico oportuno, así como ofrecer un tratamiento especializado de calidad a cada paciente, marca la diferencia en su evolución. El estigma que acompaña a la sintomatología de dichos padecimientos y el curso crónico e incapacitante los convierte en entidades que requieren constante supervisión e investigación, así como la ampliación de las modalidades de la farmacoterapia. La esquizofrenia suele alcanzar el punto máximo de presentación en la vida adulta temprana, siendo su modalidad de inicio temprano la que surge entre la infancia y la adolescencia3, con una presentación clínica cuantiosa, severa y con mayor propensión a una pobre respuesta al tratamiento. Los síntomas prodrómicos constituyen la fase inicial de esta entidad, tendiendo a pasar inadvertido o enmascararse con otras patologías psiquiátricas como la depresión, siendo común presentar: aislamiento social, disminución del rendimiento escolar, comportamiento inusual, ideas extrañas y alteraciones de la sensopercepción1. La esquizofrenia en la población infantojuvenil tiene una frecuencia de 0.23%, siendo la mitad de los casos prevalentes menores de 16 años edad1. Por tanto, supone un reto clínico y terapéutico, ya que, debido a la naturaleza del padecimiento, la importancia de realizar un abordaje temprano para limitar las secuelas cognitivas, funcionales y sociales resulta decisivo para la calidad de vida del paciente. La medicación antipsicótica es la clave del tratamiento, pero en la población adolescente aún se encuentra limitada y es de vital importancia ajustar este manejo a las necesidades que requiera cada caso, así como evaluar la efectividad de este para reducir los síntomas positivos y negativos del trastorno.
PRESENTACIÓN DEL CASO
Se trata de una adolescente de 14 años de edad con antecedentes médicos de importancia: múltiples amenazas de aborto durante los dos primeros trimestres de la gestación, requiriendo reposo absoluto para la madre, quien fue clasificada con embarazo de alto riesgo. Nació a las 39 semanas de gestación (SDG) mediante cesárea por sufrimiento fetal y oligohidramnios secundario a ruptura de membranas y distocia del trabajo de parto. Su APGAR fue de 6/9, lo que requirió de medidas de sostén, manejo de líquidos, estabilización de glucosa y suministro de oxígeno mediante casco cefálico. A los tres días de nacida, presentó dificultad respiratoria importante y cianosis, lo que la llevó a un hospital de tercer nivel, donde recibió reanimación e ingresó en terapia intensiva por un año, debido a una comunicación interventricular (CIV) cardiaca, fístula traqueoesofágica y neumonías recurrentes. Además, presentó retraso en hitos del desarrollo, dificultad para la deglución, retardo en habilidades motoras y del habla, por lo que recibió terapias de rehabilitación durante 6 años.
En el ámbito escolar y familiar, se le refiere con aislamiento, dificultades para la socialización y bullying por parte de sus compañeros. Durante la educación escolar, persistieron estas características, lo que condicionó una disminución de su desempeño académico, así como ausentismo. Posteriormente, al concluir la primaria, presentó estresor familiar derivado de la separación de sus padres, lo que dio inicio a una sintomatología depresiva caracterizada por un mayor aislamiento social de sus familiares, llanto frecuente, ánimo triste, pérdida de la higiene personal y evitación del contacto físico. Durante el 2020, derivado de la pandemia por SARS-Cov-2, se observó una mejoría en el aprovechamiento escolar. De igual forma, se apreció a la paciente sonriendo de manera espontánea, riendo sin un motivante externo y realizando soliloquios en su habitación con conversaciones incongruentes4.
En 2021, presentó un episodio de heteroagresividad caracterizado por arrojar objetos en su habitación, golpear paredes con sus manos hasta producirse sangrado, así como peleas con sus familiares y amenazas de causar daño físico a alguno de ellos, todo esto causado por alucinaciones auditivas de tipo comando. En un par de meses, se sumaron ideas delirantes de daño, alucinaciones visuales complejas, actitud suspicaz, llanto y risas sin motivante externo, lo que llevó a sus familiares a mantenerla en vigilancia estrecha en su domicilio5.
A inicios de 2022, acudieron con un psiquiatra particular, quien inició tratamiento con fluoxetina 10 mg/día y risperidona 2 mg/día, además de integrar el diagnóstico de trastorno mixto ansiosodepresivo. Este tratamiento se mantuvo durante 4 meses sin revertir el cuadro. Ante la falta de mejora, acudieron al servicio de urgencias del Centro Médico Nacional “20 de Noviembre”, del Instituto de Seguridad y Servicios Sociales de los Trabajadores del Estado (ISSSTE), en la Ciudad de México, debido a una crisis de agitación psicomotriz consistente en autoagresión, alucinaciones visuales y auditivas, ideas delirantes de daño, errores de juicio y conducta. El cuadro mejoró con la contención física y verbal por parte del equipo médico. Se decidió continuar su seguimiento a través de consulta externa para iniciar el protocolo de estudio de primer brote psicótico5.
Abordaje diagnóstico
Se solicitaron estudios de laboratorio de manera seriada para valorar la condición inicial de la paciente y tomas posteriores conforme se realizaban cambios de tratamiento antipsicótico, observándose cifras dentro de parámetros normales, descritas en la tabla 1.
Tabla 1 Resultados de los estudios de laboratorio
| Estudio | Resultado |
|---|---|
| Carga viral hepatitis B | DNA no detectado |
| Anticuerpos anti-VIH | 0.17 UI/ml |
| Anticuerpos anti-VHC | 0.06 UI/ml |
| Anticuerpos anti-VHBSAG | 0.22 UI/ml |
| Virus herpes tipo 2 | DNA no detectado |
| Virus Epstein Barr | DNA no detectado |
| Triglicéridos | 89 mg/dl |
| Lipoproteínas de alta densidad (HDL) | 64.50 mg/dl |
| lipoproteínas de baja densidad (LDL) | 101.10 mg/dl |
| Calcio | 9.50 mg/dl |
| Magnesio | 1.86 mg/dl |
| Fosforo en suero | 4.90 mg/dl |
| Hormona estimulante de la tiroides (TSH) | 4.17 mUI/L |
| T4 total | 8.42 ug/dl |
| T4 libre | 0.854 ng/dl |
| T3 total | 110 ng/dl |
| T3 libre | 3.47 pg/ml |
| Prolactina | 67.4 ng/ml |
| Fosfatasa alcalina | 111 U/L |
| Alanina aminotransferasa (ALT) | 9 U/L |
| Aspartato aminotransferasa (AST) | 17 U/L |
| Nitrógeno ureico en la sangre (BUN) | 16 mg/dl |
| Colesterol total | 157 mg/dl |
| Cloro | 106 mEq/L |
| Creatinina sérica | 0.57 mg/dl |
| Glucosa | 79 mg/dl |
| Potasio | 3.9 mEq/L |
| Sodio | 140 mEq/L |
| Proteínas totales | 7.0 g/dl |
| Relación A/G | 1.9 |
| Globulinas | 2.4 d/dl |
| Leucocitos | 5.71 miles/mm3 |
| Eritrocitos | 4.55 millones/m |
| Hemoglobina | 14.1g/dl |
| Hematocrito | 42.1% |
| Volumen corpuscular medio (VCM) | 92.5 fT |
| Hemoglobina corpuscular media (HCM) | 31.0 pg |
| Plaquetas | 178 miles/mm3 |
| Neutrófilos | 3.27 miles/mm3 |
| Bilirrubina total | 0.02 mg/dl |
| Bilirrubina indirecta | 0.24 mg/dl |
| Bilirrubina directa | 0.09 mg/dl |
| Albúminas | 4.6 g/dl |
| Gamma-glutamil transferasa (GGT) | 17 U/L |
| Hierro | 54.00 ug/dl |
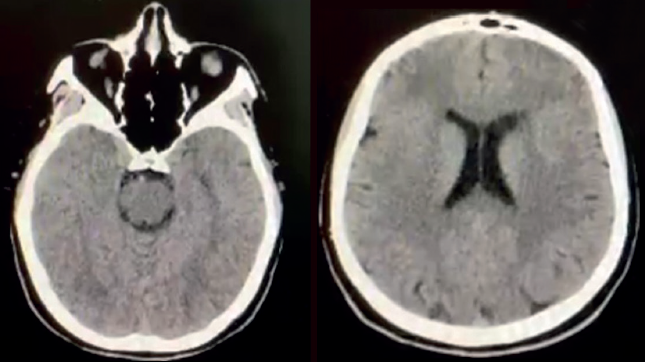
Se completó el estudio con una resonancia magnética de cráneo axial en T1, donde no se observó evidencia clara de alteraciones estructurales que pudieran explicar o complementar el cuadro clínico presentado (figura 1).
Con base en el Manual diagnóstico y estadístico de los trastornos mentales (5ª edición, DSM-5)6, se estableció que el cuadro cumplía los criterios diagnósticos para esquizofrenia, es decir: delirios, alucinaciones, comportamiento desorganizado, síntomas negativos, durante un lapso mayor a 6 meses, con disfunción social, cognitiva y familiar, excluyendo otras patologías psiquiátricas/médicas o sustancias que lo explicaran6.
Intervenciones terapéuticas Debido a las alteraciones en el comportamiento y al riesgo de auto y heteroagresividad, se dio seguimiento estrecho a través de la consulta externa. El tratamiento farmacológico fue ajustándose según la respuesta observada, el control de los síntomas y la funcionalidad de la paciente. Se realizaron diversos ajustes y mediciones con la escala de síndrome positivo y negativo (PANSS), como se muestra a continuación (tabla 2).
Tabla 2 Escala de síndrome positivo y negativo (PANSS). Representación cronológica y mejoría clínica
| Antipsicótico | Tiempo | Dosis máxima | PANSS C y PANSS G |
|---|---|---|---|
| Quetiapina | Abril 2021 - mayo 2022 | 50 mg/día | -9 y 64 |
| Risperidona | Mayo - noviembre 2022 | 4 mg/día | -10 y 71 |
| Olanzapina | Noviembre 2022 - septiembre 2023 | 20 mg/día | -5 y 66 |
| Brexpiprazol | Septiembre 2023 - febrero 2024 | 1.5 mg/día | 1 y 44 |
En abril de 2022, se inició manejo con 25 mg/ día de quetiapina y 1 mg/día de risperidona, sin lograr control de los síntomas positivos, con persistencia de episodios de agitación psicomotriz e inasistencia constante a clases. De mayo a noviembre de 2022, se aumentó la dosis de risperidona a 4 mg/día, observándose una leve mejoría; sin embargo, persistieron los síntomas psicóticos y la agitación psicomotriz, lo que llevó a su baja en la escuela. De noviembre de 2022 a septiembre de 2023, se suspendió la risperidona y se inició olanzapina a una dosis máxima de 20 mg/día. Este fue el periodo con mejor control de la sintomatología, aunque persistieron alucinaciones visuales y auditivas, y hubo una mejoría en los episodios de agitación. Predominaron los síntomas negativos, como abulia, adinamia, aislamiento, descuido de la higiene personal, ánimo triste y anhedonia, llegando a presentar fantasías de muerte y una planificación suicida poco estructurada. Además, experimentó un aumento ponderal de 15 kilos, rigidez en las articulaciones, somnolencia y edema en los miembros pélvicos.
Ante el deterioro persistente de la paciente, la presentación crónica de los síntomas y considerando la evolución de la enfermedad, se decidió iniciar el uso de brexpiprazol a una dosis de 0.5 mg/día, con un escalamiento paulatino posterior en breve lapso a 1.5 mg/día, dosis que se mantiene hasta la actualidad.
En el presente, tras cinco meses de evolución, no se han registrado eventos de agitación psicomotriz ni alucinaciones auditivas, y se ha observado una disminución importante de las alucinaciones visuales, además de ausencia de rigidez motora que dificulte sus actividades. La madre reporta una reducción del edema en los miembros pélvicos, aunque persisten las ideas delirantes, más recientemente de tipo erotomaníacas, que le causan labilidad emocional y llanto frecuente.
En el área cognitiva, se ha notado una mejoría tras su ingreso a clases particulares de inglés; aunque tiene una interacción limitada con sus compañeros, su aprovechamiento es regular, con mejor comprensión y aprendizaje. En el ámbito social, se observa un avance: participa ocasionalmente en tareas simples del hogar y ha mejorado levemente en su comunicación con la madre y la abuela. A los cuatro meses de tratamiento, desaparecieron las ideas de muerte o daño. Sin embargo, aún presenta dificultades para llevar a cabo tareas de higiene personal y para seguir instrucciones precisas o complejas.
Los familiares encargados de su cuidado estiman una mejoría global del 70%, permitiéndole integrarse en actividades de la vida diaria y fomentar el aprendizaje académico, aunque aún existen múltiples áreas de oportunidad para ofrecerle una vida adecuada y óptima.
DISCUSIÓN
La combinación de antecedentes médicos y sociales complejos, complicaciones perinatales y experiencias traumáticas durante la infancia puede predisponer al desarrollo de patologías psiquiátricas de inicio temprano, como la esquizofrenia. En este caso, la presentación clínica inicial mostró síntomas prodrómicos, como el aislamiento social y el deterioro del rendimiento escolar, que posteriormente evolucionaron hacia síntomas psicóticos con alucinaciones y conductas autolesivas7. A pesar de múltiples intentos de tratamiento con antipsicóticos convencionales, no se obtuvo una respuesta satisfactoria hasta la introducción del brexpiprazol, que mostró mayor eficacia en la reducción de los síntomas psicóticos8.
La respuesta al tratamiento se evaluó mediante observación clínica, análisis de laboratorio, estudios radiológicos y escalas de evaluación de síntomas psicóticos, lo cual permitió realizar ajustes en la dosis y el manejo del medicamento para optimizar la eficacia clínica y minimizar los efectos secundarios. Si bien, el tratamiento de estos cuadros suele abordarse con antipsicóticos de primera línea, en la población infantojuvenil el abordaje terapéutico está limitado a la aprobación clínica de instancias de supervisión de fármacos (FDA y COFEPRIS), con escaso número de agentes, lo que resulta en un abanico reducido de opciones, así como de rangos terapéuticos reducidos8. El presente informe alienta la apertura al panorama que brindan los fármacos nuevos, con mayores perfiles de seguridad, utilizados siempre de la mano de un seguimiento clínico estrecho y aumento de dosis graduales para brindar la dosis mínima efectiva.
En un análisis farmacocinético de noviembre de 2023, se señala que las dosis de brexpiprazol en adultos oscilan entre 2-4 mg/día, siendo esta la misma meta a alcanzar en la población adolescente, para así apoyar el uso empírico dado por este fármaco. En el presente caso la paciente obtuvo una adecuada respuesta terapéutica con 1.5 mg/día, lo que evoca la importancia de realizar aumentos paulatinos y escalonados que se ajusten a la evolución de las necesidades de cada paciente9.
En un artículo publicado en agosto de 2024, se observó buena respuesta en el grupo etario de adolescentes al implementar brexpiprazol10. Sin embargo, la información aún es muy escasa, siendo relegado el fármaco a la segunda línea y amplio horizonte por estudiar10. Cabe señalar que además del tratamiento farmacológico mencionado, se implementó un enfoque multidisciplinario con intervenciones psicoterapéuticas, apoyo socioeducativo y un seguimiento estrecho para adaptar el tratamiento acorde a la variación evolutiva de la paciente. A pesar de la mejora parcial señalada, persisten áreas de preocupación clínica como la persistencia de ideas delirantes y dificultades en el cumplimiento del autocuidado, subrayando la complejidad y cronicidad de la esquizofrenia en la población infantojuvenil.
Se destaca la importancia de un enfoque individualizado en el tratamiento, considerando la eficacia clínica y la tolerabilidad al medicamento, así como la necesidad de una atención continua y adaptaciones requeridas ante las necesidades variantes del caso. La demanda de atención multidisciplinaria resalta la importancia de abordar, tanto los aspectos médicos como psicosociales de esta enfermedad, para una mejoría sostenida y una calidad de vida óptima. Tras la experiencia que brinda este caso, se invita a probar con cautela los nuevos fármacos que ofrezcan perfiles de seguridad amplios en pacientes cuya respuesta a los medicamentos de primera línea no alcancen el impacto positivo deseable, manteniendo vigentes las nuevas propuestas que se adapten a las metas de recuperación, las cuales, bajo supervisión adecuada, aporten experiencia en la respuesta al tratamiento de la población infantojuvenil.
CONCLUSIÓN
Estudiar la esquizofrenia en la población infantojuvenil nos permite conocer la sintomatología presente en etapas tempranas de la enfermedad, identificar los factores de riesgo y desarrollar estrategias de abordaje para un diagnóstico precoz. Esto traducirá un inicio farmacoterapéutico apropiado para cada paciente y la optimización de la calidad de vida en el periodo afectado por la enfermedad, lo que mejora significativamente el pronóstico a largo plazo, disminuye la discapacidad secundaria al deterioro y aumenta las posibilidades de una vida digna en la etapa adulta. A su vez, ofrece la posibilidad de enfrentar un cuadro poco común, eliminando el estigma a la enfermedad, evitar el aislamiento y la discriminación que la esquizofrenia suele traer al paciente, su familia y al alcance social, logrando así, incluir la rehabilitación en el desarrollo de programas de apoyo integral de primera línea con nuevos fármacos.











 text new page (beta)
text new page (beta)