Introducción
Los cuerpos extraños intraoculares son situaciones comunes en oftalmología, generalmente debidas a traumatismos, pero la incidencia de heridas oculares secundarias a picadura de abeja son presentaciones menos habituales. La picadura de abeja puede afectar no solo de forma local, sino también desatando una respuesta sistémica que puede involucrar otras estructuras del globo ocular, relativamente lejanas al sitio de la lesión. La respuesta puede ser leve, moderada o grave, además de conllevar un riesgo in feccioso1. Existe poca evidencia en oftalmología sobre cómo se deben tratar estos casos y sus complicaciones.
Caso clínico
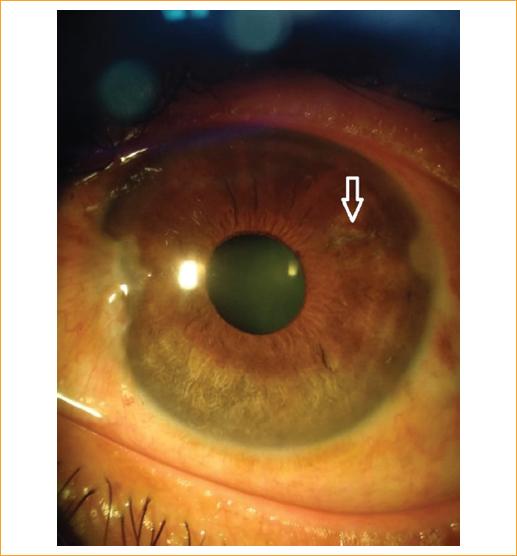
Se trata de un varón de 45 años, portador del virus de la inmunodeficiencia humana (VIH), en tratamiento con efavirenz 600 mg, emtricitabina 200 mg y tenofovir 300 mg (Atripla®), una vez cada 24 horas, desde hace 10 años, refiriendo última carga viral como indetectable y conteo de CD4 de 329 células/mm3 hace 2 meses, quien tiene además ojo único por lesión del nervio óptico no especificada secundaria a un traumatismo ocular derecho en un accidente automovilístico 20 años antes. Acude a consulta al Hospital Civil de Culiacán refiriendo picadura de abeja en el ojo izquierdo de 24 horas de evolución. A su llegada refiere dolor, baja visión y sensación de cuerpo extraño en el ojo izquierdo. A la exploración física se encuentra el ojo derecho con pupila arrefléctica, conjuntiva eurémica, córnea transparente, cámara formada, iris íntegro, cristalino transparente, retina aplicada, mácula respetada, vasos sanos, nervio óptico pálido y aspecto atrófico; el ojo izquierdo con hiperemia conjuntival de tres cruces, córnea opaca, edematosa, con lesión blanquecina en M2 captante de fluoresceína, estrías en la membrana de Descemet y celularidad en la cámara anterior de dos cruces, cristalino con LOCS III NO2 NC2 y fondo de ojo no valorable por opacidad de medios. La presión intraocular (PIO) es de 10 mmHg. Agudeza visual: ojo derecho no percepción de luz, ojo izquierdo 20/60 que no mejora con agujero estenopeico (Figs. 1 y 2).
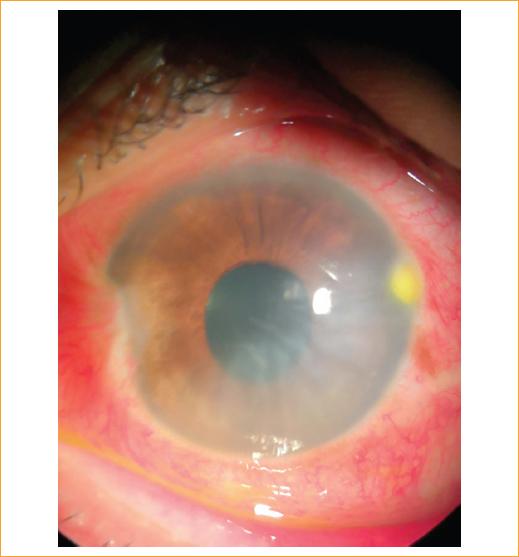
Figura 1 Fotografía inicial de segmento anterior en la que se observa hiperemia conjuntival con edema en la córnea de predomino temporal e inferior, así como lesión en M2 correspondiente al sitio de la picadura.
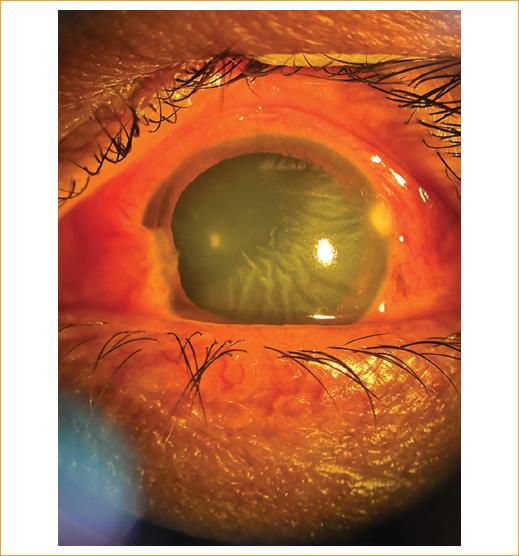
Figura 2 Fotografía de segmento anterior con pupila dilatada, sin aparente involucro del cristalino.
Se inició tratamiento con ciprofloxacino al 0.3% cada 6 horas, hialuronato de sodio sin conservadores al 0.15% cada 2 horas, tropicamida/fenilefrina (8 mg/50 mg/ml) como ciclopléjico cada 8 horas, prednisolona suspensión al 1% cada 4 horas y loratadina 10 mg por vía oral cada 12 horas.
Se cita al paciente a la consulta externa 72 horas después y se observa una leve disminución de la opacidad y del edema corneal, por lo que se puede valorar con mayor detalle y se encuentra una lesión corneal en M2 con opacidad de predominio inferior, estrías en la membrana de Descemet, PIO de 10 mmHg e iris con atrofia sectorial en M2, lográndose observar un resto de aguijón sobre el iris (Fig. 3). Fondo de ojo no valorable por opacidad de medios. Agudeza visual: ojo izquierdo 20/50 que no mejoraba, por lo que 24 horas después se decide realizar lavado de cámara anterior y extracción de cuerpo extraño.
Se realizó la extracción del aguijón mediante lavado de cámara anterior, realizando una incisión corneal con cuchillete de 2.8 mm en M2. Se forma cámara con viscoelástico viscodispersivo y se localiza el fragmento de aguijón en el estroma iridiano, procediendo a su retiro usando pinza utrata. Posteriormente se lava la cámara anterior con solución salina balanceada y se hidratan los bordes de la herida corneal, finalizando el procedimiento. No se realizó cultivo del material extraído. A las 24 horas posoperatorias, el paciente se encuentra con mejoría de su sintomatología, agudeza visual 20/20, reflejos normales, conjuntiva bulbar hiperémica, córnea transparente, cámara formada y amplia, iris íntegro, pupila central, PIO de 10 mmHg, fondo de ojo retina aplicada, mácula respetada y excavación 4/10 (Fig. 4).
Discusión
Es polémico decidir la conducta en pacientes con picaduras de abeja en los ojos, especialmente cuando hay retención del aguijón, ya que se ha demostrado que la permanencia del veneno desencadena reacciones como queratoconjuntivitis, degeneración endotelial, hipopión, glaucoma, catarata, uveítis, vitritis o retinitis1. Además, el aguijón en sí es un cuerpo orgánico de origen animal que podría provocar infección local2. En este caso, la reacción inflamatoria e inmunitaria parece ser acorde con lo descrito en la literatura, sin que existiera ningún cambio significativo por el estado inmunitario previo, aunque si no se hubiera tomado la conducta quirúrgica quizás habrían aumentado las complicaciones en el paciente dada su inmunosupresión.
La respuesta inmunitaria desencadenada en este tipo de agresiones desata la liberación de toxinas polipeptídicas, como fosfolipasa, hialuronidasa, melitina y apamina, además de mediadores como histamina y dopamina, que se inicia minutos después de la picadura. Se cree que la melitina participa en la formación de cataratas, mientras que la apamina se ha propuesto como causante de neuropatía óptica por sus propiedades neurotóxicas2,3. Nuestro paciente se presentó al servicio por baja visual y dolor, secundario a edema y queratitis estromal, síntomas que fueron parcialmente controlados con colirios, pero dada la presencia del aguijón dentro de la cámara anterior y las características clínicas dadas por el VIH y el ojo único funcional, se decidió llevar a cabo tratamiento quirúrgico para su extracción con el fin de evitar la aparición de complicaciones, secundario al cual el paciente presentó notable mejoría en la agudeza visual, que se mantiene hasta 7 meses después. Afortunadamente, en este caso no se presentó reacción en el segmento posterior del ojo, lo que lo ayudó a tener una rápida agudeza visual posoperatoria.
Rai, et al.2 sugieren sacar inmediatamente el aguijón si este es de fácil acceso y si hay una reacción primaria que involucre el eje visual, aun teniendo en cuenta que la extirpación quirúrgica del aguijón no siempre es exitosa, dada la complejidad por su tamaño y forma, mientras que los pacientes que no cumplen estas características pueden ser tratados de forma conservadora.
En la literatura local hay reportes de casos con conducta expectante a base de esteroide, ciclopléjico y antibiótico, con buen desenlace, aunque con un apego y monitoreo continuo para detectar de manera oportuna cualquier complicación4. Es de suma importancia hacer una exploración oftalmológica completa en estos pacientes, que incluya eversión de ambos párpados para evitar pasar por alto una retención de restos en los fondos de saco, ya que pueden condicionar complicaciones a largo plazo5.
Conclusiones
Las picaduras de himenópteros son casos poco comunes en oftalmología, pero es de suma importancia decidir el tratamiento que más beneficie al paciente, ya que la presentación clínica puede variar mucho según la persona. La decisión de extraer o no el aguijón debe ser individualizada en cada caso, dada la idiosincrasia. En nuestro caso eran más las posibles complicaciones con el tratamiento conservador. La intervención quirúrgica resultó muy útil, ya que se evidenció una mejoría en la agudeza visual final, la cual se mantiene hasta 7 meses después del evento.
Responsabilidades éticas
Protección de personas y animales. Los autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datos. Los autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informado. Los autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.











 text new page (beta)
text new page (beta)