Introducción
El blastoma pulmonar (BP) es una neoplasia pulmonar bifásica primaria de herencia multifactorial, incluida en el grupo de los carcinomas sarcomatoides de pulmón (CSP) que se presenta aproximadamente en el 0.25 al 0.5% de las neoplasias malignas primarias de pulmón1. Con la nueva clasificación de la Organización Mundial de la Salud para el 2015 se engloba el BP dentro del grupo de los CSP y se clasifica en blastoma pulmonar bifásico clásico (BPBC), adenocarcinoma pulmonar fetal bien diferenciado y blastoma pleuropulmonar2. El BP afecta principalmente a niños, sin embargo, en el mundo se han reportado más de 280 casos en adultos que superaban los 40 años1,3. Los síntomas generalmente observados en pacientes con BPBC coinciden en hemoptisis, tos, dolor torácico y disnea4; el tabaquismo se evidencia como el principal factor de riesgo para la aparición de esta patología5, además de mutaciones en p53 como factor de riesgo genético6,7. El tratamiento sugerido para estos tipos de tumores es diferencial y puede incluir, por su rareza, cirugía y quimioterapia con o sin radioterapia8. Reportamos el primer caso de BPBC en Colombia, abordando el diagnóstico, tratamiento y desenlace de esta patología, resaltando la importancia del enfoque de estos pacientes dada la rareza y pobre pronóstico debido a la agresividad y la sobrevida a los cinco años del 15%9.
Reporte del caso
Hombre de 47 años de edad, etnia mestiza, economista de profesión, testigo de Jehová, procedente de Pasto (Nariño, Colombia), sin antecedentes paternos de cáncer pulmonar y antecedente familiar de primer grado con cáncer de ovario. Antecedente personal de hipotiroidismo, vitíligo, tabaquismo desde la juventud (índice tabáquico de 12.5). Consultó al servicio de urgencias por cuadro paroxístico de tos y disfonía progresiva de larga evolución (aproximadamente dos años), que empeoró en las últimas dos semanas previas a la fecha de la consulta.
Al ingreso se observó en el paciente disnea de moderados esfuerzos, signos vitales normales, al examen físico se encontró estridor laríngeo con murmullo vesicular velado en campo derecho, expansibilidad disminuida y pérdida de la sonoridad pulmonar a este nivel. Los exámenes imagenológicos de tomografía de tórax (Fig. 1 A y B) revelaron opacidad general del pulmón derecho con leve desplazamiento de tráquea hacia el lado contralateral, luego se solicitó biopsia que reportó tumor indiferenciado de células fusiformes (fondo fibrinoso con hematíes, abundantes linfocitos y escasas células mesoteliales reactivas). Se dio egreso con toma de segunda biopsia guiada por toracoscopia, la cual fue realizada a los dos meses de manera extrahospitalaria (Fig. 2). Sumado a estos hallazgos, el estudio de inmunohistoquímica reportó rabdomioblastos con el marcador miogenina, con índice de proliferación celular en el área mesenquimal del 40%, los marcadores p53, CD31 y S100 fueron negativos. El diagnostico histopatológico final resultó en un BP bifásico.
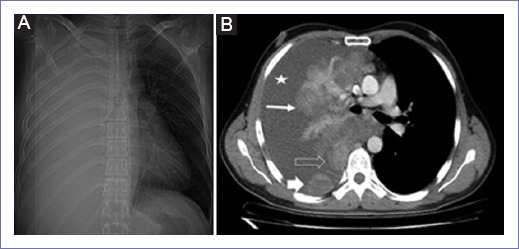
Figura 1 A: rayos X de tórax PA, con opacidad general del pulmón derecho con leve desplazamiento de tráquea hacia el lado contralateral, no se identifican estructuras mediastínicas, así como los recesos costo y cardiofrénicos ipsilaterales. B: tomografía axial contrastada (ventana mediastino a nivel del tronco de la arteria pulmonar). Lesiones nodulares múltiples confluentes de disposición parahiliar (flecha blanca delgada), sobre el receso pleuroacigoesofágico (flecha negra), así como lesión nodular subpleural paravertebral derecha (flecha blanca gruesa), las cuales presentan captación difusa del medio de contraste. Derrame pleural masivo asociado (estrella).

Figura 2 Microfotografía (hematoxilina-eosina 40x). Se observa una lesión tumoral en su mayoría constituida por células mesenquimales (flecha) que en los estudios de inmunohistoquímica fueron reactivas para vimentina y un segundo componente epitelial que forma túbulos (puntas de flecha) que en los estudios de inmunohistoquímica fueron reactivos para citoqueratinas.
Luego el paciente se valoró por oncología y junta de tumores, que indicaron manejo con protocolo de quimioterapia con vincristina 2 mg IV por día (1.3 mg/m2), ciclofosfamida 800 mg IV por día (533 mg/m2), doxorubicina 60 mg por día (40 mg/m2) y eritropoyetina 2,000 UI subcutánea 3 veces en semana (dadas las restricciones para transfusión por causa religiosa y la presencia de anemia). El paciente evolucionó favorablemente al inicio de la quimioterapia, se continuó bajo manejo de oncología por aproximadamente año y medio, sin embargo, tuvo un retraso en autorización de tratamiento por parte de su aseguradora de salud, lo que generó demora en la continuidad de este, por lo que se dio valoración por servicio de oncología externo y se cambió tratamiento a carboplatino y paclitaxel, el cual se dio en dos ciclos.
Dos meses después del tratamiento oncológico, el paciente ingresó al servicio de urgencias de tercer nivel con avance progresivo de patología, por dolor tipo punzante en hemitórax derecho asociado a malestar general, disnea progresiva de pequeños esfuerzos hasta disnea en reposo, por lo cual se dejó cuidado paliativo y manejo del dolor. El paciente se negó a procedimientos invasivos, reanimación cardiopulmonar e intubación orotraqueal y falleció tres días después por falla multisistémica.
Discusión
El BP constituye una patología de rara aparición y los casos reportados han sido históricamente poco frecuentes. La tasa de prevalencia de BP se reporta menor de 0.25 por millón, un 74% en adultos y adolescentes mayores de 14 años, con supervivencia del 56%10. En cuanto al BPBC, Lou et al. (2020) reportan la rareza de la patología encontrando 200 casos publicados entre 1962-1995, 42 casos entre 1995-2011 y 31 casos entre 2010-20209.
En el diagnóstico histopatológico del paciente se encontró hallazgos de tejido embrionario, cuyo reporte final dio el diagnóstico de BPBC, caracterizado por una heterogeneidad histológica de malignidades mixtas epiteliales y mesenquimales, donde su origen histológico sigue siendo desconocido1, sin embargo se han descrito vías moleculares implicadas en la aparición de estos tumores relacionadas con el p53, e incluso con reportes de caso donde se ha visto activación de la vías ROS16,7,11,12, igualmente se ha visto la expresión simultánea de citoqueratina y vimentina en el componente blastomatoso que proporciona más soporte para un solo origen13. En cuanto a sus manifestaciones clínicas, al igual que en la literatura reportada el paciente expresó sintomatología similar al cuadro clínico típico consistente en disnea progresiva, disfonía y dolor pleurítico sin reportarse hemoptisis, sin embargo destaca que cerca del 40% de los pacientes son asintomáticos14. Posteriormente a la sospecha diagnóstica, el paciente fue evaluado imagenológicamente, donde se evidenció la opacidad en hemitórax derecho, colapso pulmonar y desviación de tráquea, lo que estaba ocasionando la sintomatología descrita; el BPBC generalmente se presenta como una lesión bien definida en una placa de tórax, sin predominio lobar definido que puede ser lo suficientemente grande como para opacar por completo el hemitórax y causar desplazamiento mediastínico15, la gran mayoría de las lesiones son unilaterales16 con una medición promedio de 10.1 cm en contraste con los otros tipos de BP que son más propensos a ser asintomáticos al ser de un tamaño menor17, aunque se han descrito lesiones bilaterales en otros reportes de caso18. Además, Nemeh et al. describieron que las tomografías computarizadas (TC) de tórax típicamente demuestran una masa heterogénea de tejido blando realzado con márgenes lisos o lobulados y áreas probables de necrosis16. Se ha descrito un componente de tejido blando que gira dentro de una masa de baja atenuación, pero no siempre se ve19.
En cuanto al abordaje diagnóstico, se encontró que la mayoría de los casos fueron diagnosticados por biopsia quirúrgica; un tercio de los casos mediante broncoscopia o biopsia transtorácica guiada por TC20, en nuestro caso el diagnostico se realizó por medio de biopsia por videotoracoscopia.
Este caso presentó un especial reto terapéutico, dado el estado avanzado del tumor al momento del diagnóstico, además se denegaron las transfusiones y ante cuadros anémicos se implementó el tratamiento con eritropoyetina. La cirugía es el tratamiento de elección para lesiones focales1,5,9 y se reporta una tasa de recurrencia del 43% y una propensión metastásica a cerebro, mediastino, pleura, diafragma, hígado, corazón, tejidos blandos de las extremidades, glándulas submandibulares, escroto y ovarios21. Las terapias complementarias siguen siendo controvertidas debido a la rareza de la enfermedad, en algunos estudios se han realizado ciclos de radioterapia con especial énfasis en tumores irresecables21. La histología mixta del blastoma bifásico que contiene elementos carcinomatosos y sarcomatosos ha llevado a la quimioterapia de combinación de ciclos alternos de agentes potencialmente eficaces contra ambas histologías. Diversos autores explican que la combinación de agentes como ciclofosfamida, vincristina, doxorubicina y dactinomicina se ha utilizado debido a su efectividad en el tratamiento del nefroblastoma y rabdomiosarcoma, que están histogenéticamente relacionados con el blastoma11; se ha reportado una sobrevida con este régimen de tratamiento de entre 8 a 17 meses, teniendo en cuenta la diferencia entre pacientes con tratamiento no quirúrgico y quirúrgico8, como es en este caso, que mostró una sobrevida aproximada de 17 meses a pesar de que no se realizó cirugía dado el estado avanzado del tumor, y se han descrito casos exitosos de combinación de esta terapia en pacientes con esta enfermedad5,17,22,23.
No obstante los tratamientos realizados en nuestro caso, el paciente falleció. Se resalta la recaída sintomatológica dadas las circunstancias, identificándose dificultad en la continuidad del tratamiento con la terapia inicial, aunado al pobre pronóstico con tasa de sobrevida del 15% a los cinco años9 y a la clasificación del BPBC como el BP que presenta el peor pronóstico24.
Conclusión
El BPBC es un tumor muy poco frecuente, con comportamiento agresivo, de mal pronóstico, difícil tratamiento y sobrevida baja. Dado que la evidencia se resume al estudio sistemático de reportes de caso, el aspecto clave en esta enfermedad se puede recapitular en que el diagnóstico temprano conlleva un mayor tiempo de sobrevida, lo que conlleva un tratamiento oportuno e individualizado frente al contexto de cada paciente. En Colombia se carece de reportes de caso sobre esta patología en adultos, por lo que el reporte inicial incentiva a la investigación y atención a este tipo de enfermedades.











 text new page (beta)
text new page (beta)


