Introducción
El dolor es definido por la International Association for the Study of Pain (IASP) como una experiencia sensorial y emocional no placentera, asociada con daño tisular real o potencial, o descrita en términos de ese daño (1). El control adecuado del dolor agudo postoperatorio constituye una de las piedras angulares para conseguir una recuperación quirúrgica postoperatoria acelerada, lo que implica una disminución de la estancia hospitalaria y, por tanto, de los costos. Y desde el punto de vista médico implica una disminución de la morbimortalidad (2).
El envejecimiento del ser humano es un proceso natural, presentándose de forma progresiva, con cambios morfológicos y fisiológicos. Los adelantos en la atención médica y el mejoramiento de las condiciones de vida existen cambio en la pirámide poblacional (3).
La Organización Mundial de la Salud (OMS) considera como anciano a toda persona con 60 o más años de edad. En México esta población representa una proporción superior al 5%. Lo que nos hacen suponer que el grupo de pacientes ancianos precisara de cirugía y por lo tanto de anestesia con mayor frecuencia (3).
La anestesia espinal o subaracnoidea, fue aplicada por primera vez por August Bier en 1898. Se deben de utilizar agentes anestésicos libres de conservadores (5). El bloqueo espinal es la técnica de anestesia regional más comúnmente utilizada para cirugía de extremidades inferiores, así como el uso de adyuvantes para prolongar la analgesia intraoperatoria y postoperatoria (6).
La Ropivacaína es una amida pura, reduce la cardiotoxicidad comparado con otros anestésicos locales (7-8). Los adyuvantes intratecales se han utilizado desde el inicio de la anestesia subaracnoidea, actualmente la clonidina es el alfa 2 agonista más usado (11). Clonidina es el prototipo de los alfa2 adrenérgicos. Clonidina por vía espinal prolonga el bloqueo motor y sensitivo, incrementa la sedación y puede potenciar la hipotensión y bradicardia. El sitio de acción de clonidina involucra receptores específicos de la espina dorsal pero además tiene acciones supraespinales en el locus cerúleo de la protuberancia cerebral. La inyección espinal de La clonidina y la dexmedetomidina mejoran la duración y la calidad de la anestesia subaracnoidea y carece de producen neurotoxicidad. Normalmente la anestesia espinal se usa para procedimientos quirúrgicos por debajo del nivel del dermatoma T10, que involucra pelvis, periné y extremidades inferiores.
Material y método
Se diseño un estudio clínico prospectivo controlado y aleatorizado, en el hospital Centro Medico UMAE T1, IMSS, León Guanajuato. Previa autorización del Comite de Enseñanza e Investigación y de explicar a los pacientes el protocolo para obtener su consentimiento informado por escrito, el estudio se realizó en los quirófanos y el área de recuperación hopitalización de dicha unidad. Se incluyeron adultos mayores de 60 años o mas que fueron sometidos a cirugía de cadera bajo anestesia neuroaxial. Se estudiaron 88 pacientes los cuales fueron divididos en dos grupos de 44 pacientes cada uno. El grupo R recibio ropivacaína al 0.75%, 15 mg, como único medicamento por vía subaracnoidea; el segundo grupo o grupo RC recibio ropivacaína al 0.75%, 15 mg, más 15 μg de clonidina. Se incluyeron pacientes de ambos sexos con cualquier tipo de fractura de una o dos caderas, ASA I, II, III. La aguja espinal fue con punta de lápiz, tipo Quincke, a nivel de L2-L3 o L3-L4. Al obtener LCR se administró el medicamento correspondiente. Después de instalado el bloqueo espinal se colocó al paciente en posición de decúbito lateral.
Se estimo la analgesia mediante la escala numérica del dolor al término de la cirugía, a su ingreso del paciente a la unidad de recuperación postanestésica, y luego a las 6, 12 y 24 horas del postoperatorio. Se eliminaron pacientes con alteraciones en los tiempos de coagulación o con tratamiento de anticoagulantes, sepsis, con inestabilidad hemodinamica, y ASA IV o V. Las dosis de rescate fueron con tramadol y/o buprenorfina para aquellos pacientes que presentaron dolor con escala de EN igual o superior a cuatro.
Se evaluo, el tiempo de inicio del bloqueo sensitivo y motor mediante la técnica de Pinbrick, se evaluaron los cambios hemodinámicos de presion arterial, frecuencia cardia, frecuencia respiratoria y efectos adversos como nausea, vómito.
El tamaño de la muestra para contrastar hipótesis fue calculado con valor de alfa de 0.05, por considerar una hipótesis de 2 colas, y de acuerdo a lo reportado por Ronald Bathari y colaboradores (22), donde comparan dos modalidades de tratamiento, se determino estudiar 88 pacientes. Todos los pacientes firmaron consentimiento informado, con libertad de abandoner el studio en cualquier momento del desarollo del mismo. El protocolo fue autorizado por el comité local de investigación y etica en Investigación en Salud 501, En el Hospital de Especialidades número. 71, Coahuila. Con número de registro institucional: R-2017-501-36.
Resultados
En la (Tabla 1) se presentan los datos demográficos, muestra que no hay diferencias estadísticas en ninguno de los parámetros generales medidos.
Tabla 1 Datos demográficos
|
|
|
P | |
|---|---|---|---|
| EDAD (años) | 74.11 | 7104 | 0.1246 |
| PESO (kg) | 67.27 | 72.81 | 0.60 |
| TALLA(m) | 1.56 | 1.60 | 0.95 |
| IMC | 27.58 | 27.93 | 0.68 |
| GENERO | |||
| - Femenino | 31 | 25 | 0.75 |
| - Masculino | 13 | 19 | 0.68 |
| ASA | |||
| - II | 11 | 13 | 0.69 |
| - III | 33 | 31 | 0.59 |
*Significancia estadística p ≤ 0.05. *t Student.
Las constantes vitales como frecuencia cardíaca (FC), presión arterial media (PAM) y saturación de oxígeno (SatO2) a su ingreso a quirófano, a los 15, y 30 minutos posteriores a la aplicación de la técnica anestésica espinal se muestran en la (Tabla 2).
Tabla 2 Constantes hemodinámicas
| Grupo R | Grupo RC | |||||
|---|---|---|---|---|---|---|
| Basal | 15 minutos | 30 Minutos | Basal | 15 minutos | 30 Minutos | |
| Frecuencia cardiaca (FC) | 76.70 ± 16.21 | 66.06 ± 11.04 | 65.29 ± 10.47 | 80.06 ± 14.84 | 68.06 ± 12.62 | 67.43 ± 12.93 |
| Frecuencia Respiratoria (FR) | 19.25 ± 1.33 | 18.75 ± 1.18 | 18.54 ± 1.24 | 18.72 ± 1.37 | 19.0 ± 1.01 | 18.90 ± 1.17 |
| Presión arterial media PAM) | 110 ± 15.76 | 83 ± 13.37 | 82.34 ± 10.29 | 113 ± 15.20 | 91 ± 14.14 | 89.72 ± 13.31 |
| Saturación de oxígeno (SPO2) | 94 ± 2.78 | 96 ± 2.20 | 96 ± 2.05 | 93 ± 3.92 | 98.15 ± 1.56 | 98.27 ± 1.66 |
En relación con la los cambios hemodinámicos del grupo RC, tenemos que la frecuencia cardíaca presento poca variabilidad en cada una de las mediciones, con una diferencia significativa (p =0.0029). La presión arterial media no invasiva, del mismo grupo se pudo mantener con cifras de (96.77 ± 9.53), (IC 95% 94.78 - 98.75). La frecuencia respiratoria y la saturación de oxigeno no mostraron cambios importantes. Con respecto a la saturación de oxígeno sin influencia de sedación pero con oxígeno suplementario, desde su ingreso a sala, no mostró una diferencia entre ambos grupos (97.12 ± 1.8)
En el grupo R hubo poca variabilidad de la frecuencia cardiaca con significancia estadística (p = 0.004), con un (IC 95%, 86.24 - 90.9). Con respecto a la saturación de oxígeno sin influencia de sedación, pero con oxígeno suplementario desde su ingreso al quirófano, que fue de (95.97 ± 0.84) con diferencia significativa (p = 0.02).
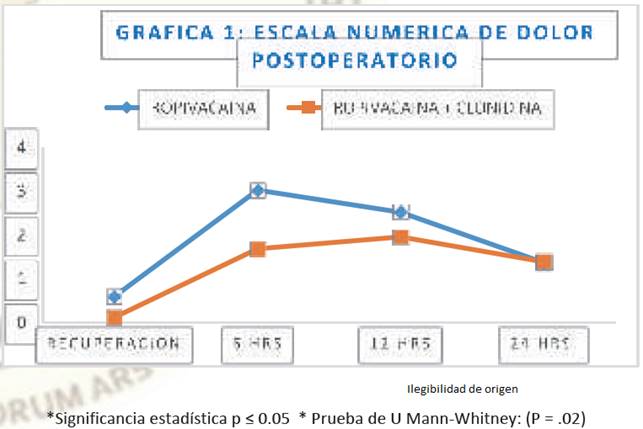
El tiempo de analgesia, es decir el momento en que el paciente requirió analgésico, en el grupo RC, fue de nueve horas con 37 minutos, y para el grupo R fue de ocho horas con 57 minutos. El grupo RC presentó menor incidencia y grado de dolor, con una media de (1.28 ± 0.81). (IC 95%, 1.11 1.45), mientras que el grupo de R presentó una media de dolor (1.87 ± 1.1), con una diferencia significativa (P =0.049), IC95%, 1.63 - 2.10). (Grafica 1). 31 pacientes del grupo R, (70.45%) (dosis), recibieron medicamento como analgésicos de rescate y 13 pacientes (dosis) (29.54%), no recibieron ningún medicamento de rescate, mientras que en el grupo RC ocho pacientes (18.18%) recibieron por lo menos una dosis de analgésico de rescate y 36 pacientes (81.18%) no recibieron ninguna dosis de rescate (P=0.038) y (P =0.036). (Tabla 3). De los 31 pacientes en el grupo R que recibieron medicación de rescate 13 (29.54%) recibieron tramadol y 18 pacientes (58.06%) recibieron buprenorfina. Mientras que en el grupo RC, de los ocho pacientes que recibieron medicación de rescate, seis (75%) recibieron tramadol y dos (25%) recibieron buprenorfina (P =0.048) y (P =0.036) respectivamente. (Tabla 3).
Tabla 3 Dosis de Rescate para control de dolor postoperatorio. Náusea y vómito postoperatorio.
|
|
|
|
|
|---|---|---|---|
| Dosis de Rescate | 31 (70.45%) | 8 (18.18%) | 0.038 |
| - si | 13 (29.54%) | 36 (81.18%) | 0.036 |
| - no | |||
| Medicamento | 13 (29.54%) | 6 (75%) | 0.048 |
| -Tramadol | 18 (58.06%) | 2 (25%) | 0.046 |
| Buprenorfina | |||
| Efectos Adversos - | |||
| Náusea y/o Vómito | 7 (15.90%) | 2 (4.5%) | 44 |
*Significancia estadística p ≤ 0.05 *Chi Cuadrada
La instalación del bloqueo motor fue de 5.18 ± 1.49 y el bloqueo sensitivo de 6.4 minutos, para el grupo R, mientras que para el grupo RC, la instalación del bloqueo motor fue de 4.61 ± 2.46 y el bloqueo sensitivo de 4.52 minutos. (p=0.874).
Con respecto a la náusea y vómito, el grupo R tuvo nausea y vómito en dos pacientes y el grupo RC con siete pacientes con valor de (p = 0.044). En ningún paciente fue necesario complementar el bloqueo con ningún otro tipo de anestesia.
Discusión
El control adecuado del dolor agudo postoperatorio constituye una de las piedras angulares para conseguir una recuperación quirúrgica postoperatoria excelente, lo que en términos de gestión implica una disminución de la estancia hospitalaria y, por tanto de costos (1). Desde el punto de vista médico implica una disminución de la morbimortalidad especialmente en el paciente mayor (2).
Cada vez más pacientes con un mayor número de enfermedades, obligan al anestesiólogo a desarrollar mejores técnicas anestésicas, en relación al pasado que fueron impensables de realizar. Las técnicas multimodales antes, durante y después de la anestesia son más seguras y mejor toleradas. Hoy en día es posible llevar a cabos procedimientos de cirugía, en personas con condiciones médicas clínicas avanzadas, como isquemia miocárdica, arritmias, hipertensión arterial, desordenes de la coagulación, enfermedades pulmonares, diabetes mellitus, y paciente de edad avanzada,
Mejorar la seguridad y eficacia en todos los procedimientos anestésicos para cirugía es prioritario, para equipo quirúrgico, incluyendo a los familiares, quienes tienen su propia responsabilidad en la seguridad de su familiar. La anestesia regional y las técnicas neuroaxiales han sido reportadas con excelentes resultados, la aceptación y confort del paciente también han sido garantizado. Los procedimientos anestésicos espinales, han alcanzado un uso generalizado en pacientes con patología agregada, especialmente en pacientes de la tercera edad (24).
La acción de los anestésicos locales en los nervios raquídeos y los ganglios dorsales es lo que da lugar a la anestesia raquídea. La lidocaína hiperbárica fue considerada durante mucho tiempo el anestésico local de elección en la cirugía anorrectal y cirugía de cadera en pacientes mayores, debido a la rápida instalación del bloqueo sensitivo y motor, a su eficacia, y su rápida regresión. La dosis ha jugado un papel importante en la etapa de recuperación por tratarse de pacientes mayores. En este estudio la dosis espinal Inyectada de ropivacaína fue de 15 mg al 0.75%, suficiente para realizar el procedimiento quirúrgico. Clonidina tiene por objetivo producir una analgesia segmentaria complementaria a los AL (25).
La trombosis venosa profunda y la embolia pulmonar siguen siendo las principales causas de morbilidad y mortalidad en cirugía de la tercera edad, la anestesia espinal disminuye estas complicaciones, ya que permiten y facilitan la deambulación temprana, por lo tanto usar dosis bajas de anestésicos locales para favorecer la deambulación es prioritario, al mismo tiempo que se recupera el paciente de la anestesia, el control del dolor hemodinámico es fundamental.
El dolor postoperatorio puede ser mejor controlado mediante técnicas de analgesia preventiva preoperatoria, como es el caso de la administración de medicamentos adyuvantes inyectados en el espacio subaracnoideo (26). Los fármacos alfa2 como clonidina agonistas, se utilizan cada vez más en pacientes en estado crítico y en anestesia general inhalatoria. Los adyuvantes espinales se utilizan para mejorar el rendimiento de la anestesia espinal y/o para reducir las dosis de AL y reducir sus efectos secundarios, disminuyen la magnitud del consumo de los AL y subsecuentemente las complicaciones, incrementan también la satisfacción del paciente.
Por el momento no existe una dosis estándar establecida que garantice largos periodos de analgesia postoperatoria sin cambios hemodinámicos importantes. La clonidina puede producir bradicardia e hipotensión arterial dependiente directo a la dosis utilizada.
Cuando usamos dosis altas de clonidina mayores de 150 μg, y/o dosis pequeñas menores a 75 μg, se produce buena analgesia asociada. Por ejemplo dosis mayores de 20 μg se han asociado a una disminución de la presión arterial media hasta de un 15% (7), y dosis de 1-2 μg /kg se ha asociado con menos efectos sistémicos de bradicardia e hipotensión incluyendo la sedación (5,6,8,13). Esta puede ser la razón por la cual, en este estudio se presentaron mínimos cambios hemodinámicos, ya que la dosis utilizada fue muy baja, pero suficiente para producir analgesia postoperatoria (27). Mirivirta y colaboradores usaron 15 μg de clonidina en anestesia espinal con bupivacaína hiperbárica 5 mg para pacientes ambulatorios sometidos a cirugía de artroscopia de rodilla sin afectar la presión arterial o la frecuencia cardiaca (11,28).
Lo mismo ocurrió con Ginosar y colaboradores, quienes reportaron en una serie grande de pacientes, con varios anestésicos locales (bupivacaína, mepivacaína, prilocaína o tetracaína) y con varias dosis de clonidina subaracnoidea, para producir anestesia y analgesia espinal perioperatoria, y concluyeron que la analgesia postoperatoria fue dosis dependiente de clonidina (13). Ginosar, Riley y Angst opina que dosis menores a 25 μg de clonidina junto con anestésicos locales, son efectivos para producir buena analgesia (13). En el estudio actual, dosis de ropivacaína hiperbárica de 15 μg espinal proporcionaron una buena analgesia segmentaria postoperatoria en ambos grupos, sin embargo la cantidad de analgésicos de rescate fueron menores (dosis), en el grupo RC con un bajo índice de dolor postoperatorio (23). Popping y colaboradores mostraron que la clonidina mejora la duración de la analgesia postoperatoria exclusivamente cuando se aplican conjuntamente anestésicos locales de acción intermedia. Por lo que los anestésicos locales de acción larga como bupivacaína y ropivacaína con clonidina, no muestran ventajas superiores a los anestésicos locales usados solos. Esta explicación puede ser una de las razones por la cual clonidina subaracnoidea con ropivacaína subaracnoidea muestra pocos cambios postoperatorios (29). Lo cual significa que se requieren más y mejores estudios par dilucidar esta disyuntiva.
La bradicardia y la hipotensión arterial, son los efectos secundarios más frecuentes, asociados a la anestesia espinal, y están relacionado con el bloqueo simpático. La dosis/volumen total de anestésico local inyectado, tiene una relación directa con la respuesta cardiovascular. La bradicardia y la hipotensión arterial son relativamente fáciles de tratar con líquidos intravenosos y medicamentos vasoactivos (26).
Srivastava Swati y cols, reportaron que ropivacaína con clonidina en bloqueo espinal a dosis de 30 μg presento un mayor descenso de presión arterial media y de frecuencia cardiaca, probablemente la dosis sea el factor determinante para mostrar cambios hemodinámicos, una dosis de 15 μg de clonidina espinal, no mostro tales cambios en este estudio, garantizando una mayor estabilidad hemodinámica al utilizar este adyuvante. Lo cual es compatible con nuestros hallazgos.
Kothari y colaboradores concluyeron que al adicionar clonidina subaracnoidea a los AL proporciona un buen bloqueo motor y una adecuada analgesia en el periodo postoperatorio, con buena estabilidad hemodinámica. Lo cual es compatible con los hallazgos de este estudio (18).
Bathari R y cols reportaron un tiempo de analgesia de 390 ± 82.5 min, en cirugía de artroscopia de rodilla con clonidina espinal, a dosis mayores de 30 μg/kg. Resultados similares fueron obtenidos por Kakunjue R. y colaboradores quienes reportaron 217 ± 37.7, minutos de analgesia libre de dosis de rescate, con dosis semejantes. Srivastava Swati y cols demostraron que con el uso de ropivacaína más clonidina se retrasaron los requerimientos de analgésicos con una marcada reducción de los mismos, principalmente en las primeras 24 h postquirúrgicas (13).
Conclusiones
La anestesia espinal fue descrita hace más de 100 años y desde entonces la administración de medicamentos en el espacio subaracnoideo ha sido una lucha constante y exponencial, cada vez contamos con medicamentos capaces de ofrecer mejor anestesia y analgesia simultáneamente. La cirugía de cadera de adultos mayores requiere de buena analgesia y una movilidad temprana. 15 mg de ropivacaína al 0.75% con 15 μg de clonidina por vía subaracnoidea proporciona una analgesia postoperatoria de mayor duración, y es una alternativa para controlar el dolor postoperatorio, sin embargo la dosis de clonidina no permitió mostrar diferencias estadísticas, ya que los intervalos de confianza se traslapan.











 text new page (beta)
text new page (beta)