Introducción
El cáncer de vejiga (CaV) representa el séptimo cáncer más frecuente con una morbimortalidad muy variable debido a estrategias de detección, tratamiento y seguimiento.1-3 Aproximadamente un 25% de los pacientes presentan enfermedad con invasión muscular (>T2), siendo la cistectomía radical (CR), el tratamiento que ofrece el mejor control oncológico.2,4 Múltiples series han reportado una tasa de morbilidad entre un 30-93% a 30 días y una mortalidad mayor al 8%;5-10 ésta variabilidad obedece a la escasez de reportes estandarizados utilizando escalas como Clavien-Dindo (CD),11 haciendo difícil estimar la incidencia real de los eventos adversos y su severidad. En nuestro país no es la excepción ya que hasta el momento existe poca evidencia en relación con esta cirugía.12-14
Debido a que se trata de una cirugía con alto grado de complejidad y frecuentemente son pacientes con varias comorbilidades, es importante estimar el riesgo de complicaciones serias mediante escalas objetivas.11,15,16 Una de las más utilizadas es el sistema de evaluación del estado físico de la Sociedad Americana de Anestesiología (ASA por sus siglas en inglés), considerada como una herramienta de predicción de complicaciones a 30 y 90 días posquirúrgicos.2,15 Sin embargo, a pesar de que han demostrado su efectividad para predecir complicaciones, éstas solo toman características preoperatorias. Es importante reconocer que los pacientes se encuentran expuestos a varios riesgos trans y posoperatorios, que nos obliga a pensar que es indispensable tener una medida posoperatoria más objetiva para calcular el riesgo de complicaciones y escoger la mejor área para la vigilancia inmediata del paciente.17
Hasta ahora, se han intentado utilizar otras escalas como APACHE II y la Escala Fisiológica y de Severidad Posperatoria (POSSUM),17,18 pero la complejidad de estas escalas ha hecho que no sean adoptadas de manera uniforme. En el 2007 Gawande et al.,19 describieron la escala de APGAR quirúrgica (SAS) en pacientes sometidos a cirugía mayor para guiar su manejo posoperatorio, basada en la evaluación de APGAR con un puntaje máximo de diez usada en obstetricia. Esta nueva escala toma en cuenta tres parámetros transoperatorios: 1) sangrado total (ST); 2) TA media mínima (TAMM) y 3) frecuencia cardiaca transquirúrgica mínima (FCTM), observando un riesgo veinte veces mayor para presentar complicaciones graves en aquellos pacientes con un puntaje menor versus puntajes altos.20
Debido a la poca evidencia de publicaciones en nuestro medio sobre complicaciones asociadas a CR, decidimos realizar un reporte estandarizado de estas, usando la escala de CD de las CR realizadas en nuestro hospital con la meta de averiguar la incidencia y gravedad real de estas. Además, como objetivo secundario describir la utilidad de SAS para predecir complicaciones mayores y otros factores relacionados.
Material y métodos
Se trata de un análisis retrospectivo de una base mantenida prospectivamente de CR realizadas en nuestro centro entre 1994 y 2019. Se incluyeron todos los pacientes mayores de 18 años, sometidos a una CR en el periodo de estudio y se excluyeron a todos los pacientes con documentación incompleta del posoperatorio inmediato a 30 días. Recolectamos características demográficas, clínicas y oncológicas. Se incluyeron variables transoperatorias como ST, TAM, FC, requerimientos transfusionales y otros eventos reflejados en el reporte anestesiológico. Las complicaciones fueron reportadas en un periodo de 30 días con la escala CD, definiendo como graves aquellas con un puntaje >3 versus leves o sin complicación entre 0-2. Tanto ASA como SAS fueron calculadas según el reporte de la nota anestesiológica.
Se utilizó estadística descriptiva para la presentación de los datos. Se aplicó la prueba de Kolmogorov-Smirnov para determinar la distribución de los datos. Se realizó un análisis inferencial de comparación de medias utilizando la prueba T de Student para las variables con distribución normal y con pruebas no paramétricas (prueba de U de Mann-Whitney) para aquellas con distribución no normal. Se realizó un análisis de proporciones utilizando la prueba de X2 de Pearson y para los casos en que se encontraron valores esperados por casilla <5 observaciones se utilizó la prueba exacta de Fisher. Para describir la utilidad del SAS, se realizó un análisis de curva ROC y área bajo la curva para determinar el mejor rendimiento predictivo para complicación mayor posterior a CR. Los resultados se resumieron como diferencia de medias y OR, con sus respectivos intervalos de confianza (IC) del 95%. En todos los casos, un valor p<0.05 fue considerado estadísticamente significativo, respectivamente. Para el procesamiento de los datos se utilizó el paquete estadístico IBM SPSS Statistics 25.0.
Resultados
Características preoperatorias
Se incluyeron 61 pacientes. En la Tabla 1, se muestra el resumen de las características demográficas, clínicas, oncológicas, así como la comparación entre grupos de acuerdo con complicaciones mayores frente a complicaciones menores o no complicaciones. La media de edad de la población de estudio fue de 61.16 años (DE 10.1). Los pacientes sin complicación mayor presentaron un IMC de 2.45 kg/m2 menor en comparación con los pacientes con complicación mayor (IC 95% -4.7 a -0.18). No se observó una asociación estadísticamente significativa entre el grado de complicación y la edad, el género, diabetes, hipertensión arterial, tabaquismo, quimioterapia neoadyuvante, escala de Charlson y la clasificación física de ASA.
Tabla 1 Características preoperatorias asociadas a complicaciones mayores
| Características | Población total | Complicación mayor | Sin complicación mayor | OR / Dif. med IC 95% | Valor p |
|---|---|---|---|---|---|
| Pacientes (%) | 61 (100) | 24 (39.3) | 37 (60.7) | ||
| Media de edad (años)±DE | 61.16 ± 10.1 | 60.5 ± 9.9 | 63.24 ± 10.15 | 2.7 -2.5 a 8 | 0.3 a |
| Media de IMC (kg/m2)±DE | 26.11 ± 4.1 | 27.60 ± 4.8 | 25.15 ± 3.2 | -2.45a* -4.7 a -0.18 | 0.06 b |
| Género femenino (%) | 10 (16.4) | 3 (12.5) | 7 (18.9) | 0.61 0.14 a 2.64 | 0.72 d |
| Diabetes (%) | 11 (18) | 6 (25) | 5 (13.5) | 2.13 0.57 a 7.98 | 0.31 d |
| Hipertensión (%) | 25 (41) | 10 (41.7) | 14 (40.5) | 1.05 0.37 a 2.98 | 0.93 c |
| Tabaquismo (%) | 44 (72.1) | 17 (70.8) | 27 (73) | 0.90 0.29 a 2.81 | 0.86 c |
| Quimioterapia neoadyuvante (%) | 22 (36.1) | 7 (29.2) | 15 (40.5) | 0.60 0.20 a 1.81 | 0.36 c |
| Media de Charlson (kg/m2)±DE | 3.33±2.3 | 3.54±2.5 | 3.19 ± 2.2 | -0.35 -1.6 a 0.8 | 0.65 b |
| Media de ASA (kg/m2)±DE | 2.51±0.6 | 2.6±0.6 | 2.4 ± 0.6 | -0.17 -0.5 a 0.16 | 0.27 b |
at de Student; b U de Mann-Whitney, c X2 de Pearson; d exacta de Fisher; *p<0.05.
Características intraoperatorias y desenlaces
El sangrado y tiempo quirúrgico, así como el tipo de derivación no se asoció significativamente con la complicación mayor (Tabla 2). En la Tabla 3, se muestra la incidencia de complicaciones y sus causas específicas.
Tabla 2 Características intraoperatorias y desenlaces asociadas a complicaciones mayores
| Característica | Población total | Complicación mayor | Sin complicación mayor | OR / Dif. med IC 95% | Valor p |
| Pacientes (%) | 61 (100) | 24 (39.3) | 37 (60.7) | ||
| Media de sangrado (ml)±DE | 1352.68±852 | 1564.78±905.7 | 1204.85±792.9 | -359.9 -817 a 97 | 0.12 a |
| Media de tiempo quirúrgico (horas)±DE | 8.54±1.9 | 8.8±1.9 | 8.3±1.8 | -0.55 -1.55 a 0.47 | 0.27 b |
| Tipo de derivación neovejiga (%) | 18 (29.5) | 6 (25) | 12 (32.4) | 0.69 0.22 a 2.2 | 0.53 c |
| No. Reintervención (%) | 16 (26.2) | 16 (66.7) | 0 (0) | - | <0.001* c |
at de Student; bU de Mann-Whitney, cX2 de Pearson; dexacta de Fisher; *p<0.05
Tabla 3 Incidencia acumulada de complicaciones por causa específica.
| Complicación | No. de pacientes | Incidencia acumulada |
|---|---|---|
| Sin complicación | 12 | 19.7% |
| Clavien I | 7 | 11.5% |
| Clavien II | 18 | 29.5% |
| Clavien IIIa | 5 | 8.2% |
| Clavien IIIb | 7 | 11.5 |
| Clavien IVa | 11 | 18% |
| Clavien IVb | 1 | 1.6% |
| Sin complicación | 12/61 | 19.7% |
| Menor (1-2 CD) | 25/61 | 41 % |
| Mayor (>3) | 24/61 | 39.3% |
| IVU | 9/61 | 14.7% |
| Urosepsis | 6/61 | 9.8% |
| Ileo adinámico | 4/61 | 6.6% |
| Hiperlactatemia | 7/61 | 11.5% |
| Dehiscencia de herida | 5/61 | 8.1% |
| TEP | 1/61 | 1.6% |
| Seroma | 5/61 | 8.2% |
| Sepsis abdominal | 11/61 | 18% |
| Infección sitio quirúrgico | 3/61 | 4.9% |
| Neumonía | 2/61 | 3.3% |
| Hemorragia AUI | 1/61 | 1.6% |
| Dehiscencia de AUI | 4/61 | 6.5% |
| Oclusión intestinal | 1/61 | 1.6% |
| LRA | 5/61 | 8.2% |
| SCA | 1/61 | 1.6% |
| Transfusión | 3/61 | 4.9% |
| EAP | 1/61 | 1.6% |
Puntuación de resultado quirúrgico
Debido a la naturaleza de la cirugía y la cantidad media de sangrado (elevada >500 cc), se decidió realizar una modificación al APGAR original, utilizando como límite los cuartiles de sangrado transoperatorio, se asociaron significativamente con las complicaciones mayores (p=0.03). En la Tabla 4, se muestra la comparación de medias de dicho resultado, así como las proporciones de los tres elementos que conforman la escala de APGAR original y modificado.
Tabla 4 Características de puntuación de resultado quirúrgico asociadas a complicaciones mayores
| Característica | Población total | Complicación mayor | Sin complicación mayor | OR / Dif. med IC 95% | Valor p |
| Pacientes (%) | 55 (100) | 23 (41.8) | 32 (58.2) | ||
| Media de APGAR±DE | 5.05±1.7 | 4.48±1.5 | 5.47±1.8 | 0.99 0.9 a 1.9 | 0.032* a |
| Media de APGAR modificado±DE | 5.9±1.8 | 5.26±1.5 | 6.34±2 | 1.08 0.9 a 2.07 | 0.033* b |
| Sangrado APGAR ml (%) | |||||
| <101 | 2 (5.5) | 1 (4.3) | 2 (6.3) | ||
| 101-600 | 10 (18.2) | 2 (8.7) | 8 (25) | 0.44 c | |
| 601-1000 | 7 (12.7) | 3 (13) | 4 (12.5) | ||
| >1000 | 35 (63.3) | 17 (73.9) | 18 (56.3) | ||
| Sangrado APGAR modificado ml (%) | |||||
| <612 | 14 (25) | 3 (13) | 8 (24.2) | ||
| 613-1250 | 13 (23.2) | 4 (17.4) | 5 (15.2) | 0.048* c | |
| 1251-1800 | 16 (28.6) | 11 (47.8) | 9 (27.3) | ||
| >1800 | 13 (23.2) | 5 (21.7) | 11 (33.3) | ||
| MAP APGAR mm/ Hg (%) | |||||
| <40 | 1 (1.8) | 0 (0) | 1 (3.1) | ||
| 40-54 | 9 (16.4) | 5 (21.7) | 4 (12.5) | 0.53 c | |
| 55-69 | 26 (47.3) | 9 (39.1) | 17 (53.1) | ||
| >69 | 19 (34.5) | 9 (39.1) | 10 (31.3) | ||
| FC APGAR lat/min (%) | |||||
| >85 | 10 (18.2) | 6 (26.1) | 4 (12.5) | ||
| 76-85 | 5 (9.1) | 3 (13) | 2 (6.3) | 0.34 c | |
| 66-75 | 7 (12.7) | 4 (17.4) | 3 (9.4) | ||
| 56-65 | 27 (59.1) | 8 (34.8) | 19 (59.4) | ||
| <56 | 6 (10.9) | 2 (8.7) | 4 (12.5) |
at de Student; bU de Mann-Whitney, cX2 de Pearson; dexacta de Fisher; *p<0.05
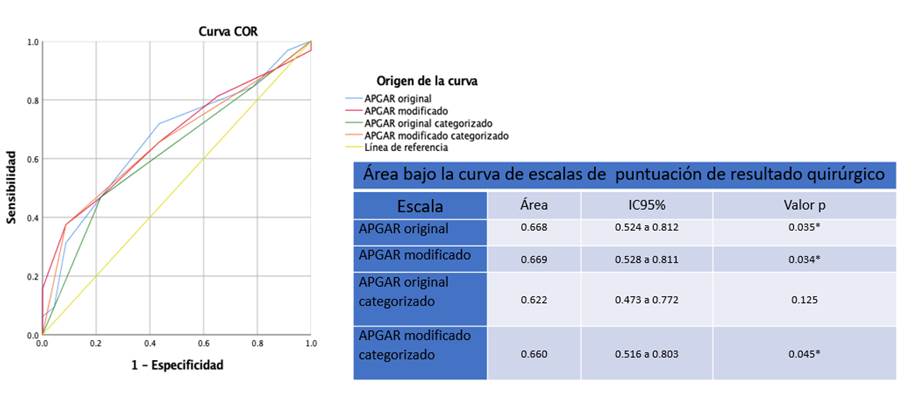
En la Figura 1 se muestra la distribución del puntaje APGAR original y modificado por grupos de comparación. El sangrado transoperatorio categorizado por la escala de APGAR original no mostró una asociación estadísticamente significativa con las complicaciones mayores, sin embargo, el sangrado categorizado según el APGAR modificado si, con un valor p=0.048. En la figura, se muestra el recuento de pacientes con complicación mayor o no, según el grado de sangrado por APGAR modificado. La MAP y la FC categorizada por APGAR no mostraron diferencia estadísticamente significativa con la presencia o no de complicación mayor.
En la figura, también se muestra la curva ROC y las áreas bajo la curva de la puntuación de resultado quirúrgico APGAR original y modificado en su forma continua y categorizado. La escala modificada presentó un área bajo la curva ligeramente mayor de 0.669 (IC96% 0.528 a 0.811), mientras que la de la escala original fue de 0.668 (IC95% 0.524 a 0.812).
Al categorizar el APGAR original no se observó una asociación significativa con la presencia de complicación mayor, aunque se ve una tendencia creciente que, a menor número de APGAR mayor proporción de complicaciones, en la categoría de 2-3 esta tendencia se interrumpe en ambos grupos de comparación. Sin embargo, al categorizar el APGAR modificado si se observa una diferencia estadísticamente significativa entre ambos grupos de comparación. Estos resultados se muestran en la Tabla 5.
Tabla 5 APGAR categorizado asociadas a complicaciones mayores
| Característica | Población total | Complicación mayor | Sin complicación mayor | Valor p |
|---|---|---|---|---|
| Pacientes (%) | 55 (100) | 23 (41.8) | 32 (58.2) | |
| APGAR categorizado (%) | ||||
| 0-1 | 0 (0) | 0 (0) | 0 (0) | |
| 2-3 | 10 (18.2) | 5 (21.7) | 5 (15.6) | 0.13 d |
| 4-5 | 25 (45.5) | 13 (56.5) | 12 (37.5) | |
| 6-7 | 16 (29.1) | 4 (17.4) | 12 (37.5) | |
| 8-10 | 4 (7.3) | 1 (4.3) | 3 (9.4) | |
| APGAR modificado categorizado (%) | ||||
| 0-1 | 0 (0) | 0 (0) | 0 (0) | |
| 2-3 | 6 (10.9) | 3 (13) | 3 (9.4) | |
| 4-5 | 18 (32.7) | 10 (43.5) | 8 (25) | 0.045 d |
| 6-7 | 17 (30.9) | 8 (34.8) | 9 (28.1) | |
| 8-10 | 14 (25.5) | 2 (8.7) | 12 (37.5) |
at de Student; b U de Mann-Whitney, c X2 de Pearson; d exacta de Fisher; *p<0.05.
Discusión
Al igual que en otros países, en México existe una gran variabilidad en la incidencia de complicaciones asociadas a la CR debido a la falta de un sistema estandarizado.1,2 Dos publicaciones previas en nuestro medio.12,13 Martínez-Cornelio et al., reportaron complicaciones tempranas y tardías en pacientes posoperados de CR con derivación tipo Studer, particularmente fuga uretero-ileal (16%) y acidosis metabólica (66%), no haciendo mención de ninguna escala estandarizada para su reporte. El 55% de sus pacientes requirieron vigilancia en terapia intensiva lo cual, usando la clasificación de CD, colocaría a más de la mitad de su población en un grado IV de severidad. Por otro lado, en el ensayo prospectivo publicado por González-Ávila et al., se observó una incidencia total de 31% de complicaciones perioperatorias, sin embargo, éstas sólo fueron clasificadas como médicas, quirúrgicas o muerte, careciendo de temporalidad o gravedad de éstas.
Nuestra serie es la primera en utilizar un sistema estandarizado (escala Clavien-Dindo) para reportar complicaciones posquirúrgicas en pacientes sometidos a CR en México. El 41% de complicaciones tenían un grado de CD mayor, incluyendo a sujetos que únicamente requirieron vigilancia en UTI por hiperlactatemia. En una serie reciente realizada en un centro de pequeño volumen realizado en Canadá,21 se observó una incidencia de complicaciones CD >3 de un 21.9%. La complicación mayor más común fue la dehiscencia de herida quirúrgica, en comparación a la nuestra, donde fueron sepsis abdominal, infección de vías urinarias e hiperlactatemia. Nosotros pensamos que estas diferencias se deben a los criterios de manejo de nuestros pacientes, ya que la decisión de ingreso a UTI no depende particularmente del equipo urológico, sino también de anestesiología. La heterogeneidad en la toma de decisiones sobre la estancia posquirúrgica inmediata elevó nuestra tasa de morbilidad sin ninguna repercusión clínica grave propia del procedimiento, por lo que consideramos establecer criterios homogéneos como grupo multidisciplinario (urología-anestesiología-terapia Intensiva) para determinar el área de egreso posquirúrgica de las CR.
Por otro lado, es importante mencionar que nuestra incidencia puede ser resultado por el número de procedimientos practicados al año (<15 CR/año), que podríamos cumplir con la definición de centro de “bajo volumen” como en Canadá,22 donde en 10 años realizaron más de 150 procedimientos (15 CR/año) estando cerca de cumplir una de las definiciones arbitrarias de centro de alto volumen (16 CR/año), lo cual es difícilmente alcanzable por varios centros en nuestro país y el mundo. En un estudio publicado en 2017, se documentó y apoyó la hipótesis que el alto volumen hospitalario se asocia con una disminución de la mortalidad a corto plazo (>30 procedimientos/año). Esto basado en opiniones y datos por 2927 cirujanos en 927 hospitales en Estados Unidos sobre 19 364 CR efectuadas.23-25 Sin embargo, los resultados del estudio PROMETRICS, reportó que el volumen hospitalario fue un predictor de menos complicaciones posoperatorias mayores pero no de mortalidad.24,25 En términos de mortalidad, al cierre de esta cohorte, ninguno de nuestros pacientes falleció en un periodo de 30 días. No es posible comparar este desenlace con la otras cohortes de nuestro país debido a los diferentes periodos de seguimiento; sin embargo, encontramos una tasa menor a series internacionales que utilizaron parámetros equiparables (1.8 a 3.4%).26
Esto puede obedecer al volumen limitado de nuestra serie ya que, al ser un evento con una incidencia reducida, puede ser que nuestro estudio no haya tenido el poder suficiente para documentarlo.
En cuanto al SAS, al igual que Gawande et al.,19,20 pudimos observar una relación inversamente proporcional entre el puntaje de SAS y el grado de complicaciones. Debido a la naturaleza de esta cirugía se realizó una modificación por cuartiles evidenciando un aumento en el valor predictivo para complicaciones mayores usando esta escala. Consideramos que debido a las diferentes formas de cuantificación de sangrado transquirúrgico y toma de signos vitales por anestesiología en los distintos centros hospitalarios, este proceso de modificación debería ser repetido de manera individual en cada institución.
Es evidente que esta escala es capaz de predecir complicaciones mayores y con esto, cambiar quizá los patrones de vigilancia posoperatoria de los pacientes. La introducción e implementación del protocolo ERAS (Enhaced Recovery After Surgery) ha optimizado la recuperación posquirúrgica en los pacientes con CR.26 En un metaanálisis reciente sobre el efecto del protocolo ERAS en comparación con una atención estándar en el perioperatorio inmediato, se observó menor tiempo de hospitalización, rápida recuperación de la función intestinal, y menor tasa de reingresos a 30 días, lo que confirma que es una estrategia que también puede impactar en costos.27 Por ejemplo, la necesidad de monitoreo en terapia intensiva por situaciones que pudieran ser manejadas en piso, como la acidosis metabólica o la hiperlactatemia que podría impactar en el ahorro de recursos hospitalarios y disminuir la exposición a enfermedades nosocomiales.
Dentro de las limitantes de nuestro estudio podemos encontrar su carácter retrospectivo, hecho por el cual no se le pudo calcular el SAS a la totalidad de nuestra población. Así mismo, contamos con una cohorte reducida de pacientes en un centro de tercer nivel de atención con un número restringido de camas en hospitalización, lo cual disminuye de manera considerable el poder estadístico de nuestro estudio para encontrar eventos de baja frecuencia (mortalidad). El ampliar el seguimiento a más de 30 días podría modificar la incidencia de complicaciones.
Conclusión
En conclusión, por lo reportado en esta serie, la CR continúa siendo una de las cirugías con mayor morbilidad. La aplicación de escalas estandarizadas para el reporte de complicaciones asociadas a la CR nos permitiría conocer una incidencia más “real”, establecer estrategias de prevención (Ej. IVU, hiperlactatemia) y establecer criterios homogéneos de vigilancia con otras especialidades (urología-anestesiología-terapia intensiva). En cuanto al SAS, es claro que puede representar una herramienta útil para sistematizar la vigilancia postoperatoria de los pacientes sometidos a CR; sin embargo, es necesario que cada centro establezca sus valores con base a lo reportado en una cohorte interna.











 text new page (beta)
text new page (beta)