Introducción
La luxación posterior de la articulación glenohumeral (LPH) es infrecuente, representa menos de 5% de todas las luxaciones de hombro, con predominio franco en el género masculino. En los servicios de emergencia no se detecta durante el examen primario en 60 a 79% de los casos por inadecuada exploración o mala interpretación radiológica.1 En cuanto a su etiología, ésta es principalmente de origen traumático, habiéndose reportado con frecuencia como consecuencia de crisis convulsivas2 y, en ocasiones, accidentes por descargas eléctricas. Al ser infradiagnosticada en etapa aguda, pasa a ser, en gran proporción de pacientes, una lesión inveterada. Al presentarse un individuo a rehabilitación con bloqueo de la articulación escapulohumeral de un mes de evolución en el que se llegó al diagnóstico de luxación posterior de hombro, presentamos esta comunicación.
Caso clínico
Masculino de 35 años de edad, profesionista, quien durante un altercado entre automovilistas sufrió una caída de su altura, golpeando el piso con el hombro izquierdo en posición de aducción, flexión y rotación interna; presentó de inmediato dolor intenso e imposibilidad para la función. Acudió a emergencias, en donde se le tomó una radiografía anteroposterior del hombro (Figura 1), se le efectuó el diagnóstico de contusión de hombro (pasó desapercibida la luxación posterior) y se le prescribieron AINE y cabestrillo por 10 días. Tras ese periodo, acudió con un traumatólogo a revisión, quien le infiltró esteroide intraarticular y lo canalizó a rehabilitación con diagnóstico de hombro “congelado”. Veinte días después, el paciente acudió al servicio. En la exploración en rehabilitación se encontró atrofia moderada por desuso del deltoides izquierdo, articulación escapulohumeral bloqueada en rotación interna, 30o de flexión, 50o de extensión, 30o de abducción y nula rotación externa; todo intento de movimiento despertaba dolor, flexo-extensión de codo completa, moderada limitación a 45o para la supinación del antebrazo; el resto de las articulaciones del miembro superior izquierdo, normales. Se encontró apófisis coracoides prominente. El examen muscular mostró deltoides en 2/5, bíceps braquial en 3/5; el resto de la musculatura en hombro no fue valorable por el dolor; sensibilidad y llenado capilar del miembro superior izquierdo, normales; la valoración en la escala de DASH, con puntaje de 79. Con diagnóstico presuncional de luxación posterior de la articulación glenohumeral bloqueada, se solicitó una serie radiográfica (vistas anteroposterior, axilar y en “Y”) del hombro izquierdo (Figura 2) y resonancia magnética (Figuras 3 y 4), que corroboraron el diagnóstico por lesión de Hill-Sachs inversa asociada a lesión del labrum glenoideo posterior (denominada lesión de Bankart-reversa), el cual se enclava en la cabeza humeral y origina su bloqueo, así como deformidad en “coma” del músculo subescapular (Figura 3). Con ese diagnóstico, se canalizó al Servicio de Cirugía Articular de Alta Especialidad.

Figura 1: Radiografía inicial tomada en urgencias después de la lesión. En la luxación posterior del hombro, la cabeza del húmero sale de su cavidad articular (flechas negras) para colocarse detrás de la cavidad glenoidea (flechas blancas). Signo de la “bombilla”. El diagnóstico radiológico puede ser difícil debido a que la radiografía muestra sólo una anomalía: la desaparición del espacio de la articulación glenohumeral.

Figura 2: Serie radiográfica: (A) Anteroposterior del hombro izquierdo con borde glenoideo posterior enclavado en la cabeza humeral, la cual se encuentra bloqueada en rotación interna; (B) axilar del hombro izquierdo; (C) en “Y”. En las tres imágenes se muestra la luxación posterior de la articulación glenohumeral izquierda.
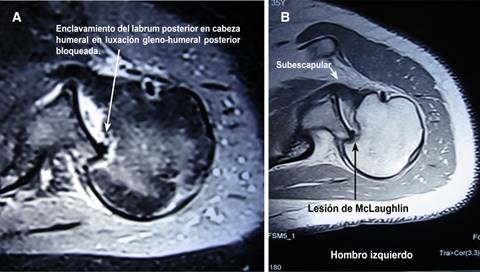
Figura 3: Imagen de resonancia magnética en corte axial con supresión grasa de la articulación glenohumeral izquierda. Muestra en (A) luxación posterior, con enclavamiento del labrum posterior en la cara anterior de la cabeza humeral, ocasionando su bloqueo en rotación interna. En (B), imagen axial ponderada en T2 que deja ver la lesión de McLaughlin (Hill-Sachs reversa) severa (flecha negra) y deformidad en “coma” del tendón del músculo subescapular.
Discusión
La luxación posterior del hombro (LPH) es una lesión infrecuente que comprende de 2 a 5% de todas las luxaciones del hombro y 10% en pacientes con inestabilidad del mismo. Los signos clínicos de la LPH fueron descritos por Cooper3 en 1839; éstos son protrusión dorsal de la cabeza humeral, hombro frontal aplanado y coracoides prominente, rotación externa significativamente limitada o nula, rotación interna fija y abducción restringida a menos de 90o, pero, a diferencia de la dislocación anterior del hombro, puede ser muy poco notoria la deformidad de la cintura escapular, lo que origina que la LPH pueda no ser detectada en el examen primario en 60 a 79% de los casos. Debido a la infrecuencia, aunada al no diagnóstico temprano, su presencia en la literatura médica implica que la mayoría son reportes de casos o pequeñas series; por ello, el tratamiento óptimo de la lesión inversa de Hill-Sachs o lesión de McLaughlin4 aún no está estandarizado -corresponde al nivel IV de evidencia (reporte de casos) o nivel V (opinión de expertos)-.
Desde el punto de vista de su etiología, están involucrados los traumatismos, ya sean directos o indirectos. Con relativa frecuencia, la LPH es secundaria a crisis convulsivas2 y se le ha reportado tras sufrir descargas eléctricas; en esta última situación puede ocasionarse LPH bilateral.
Clínicamente, la LPH debe ser sospechada en todo paciente con traumatismo de hombro o los antecedentes antes mencionados de crisis convulsivas que en la exploración presente limitación importante del movimiento articular del hombro, sobre todo en la rotación externa, abducción y flexión. Es obligatorio el examen radiológico al menos en dos proyecciones (anteroposterior y axial); en ocasiones, la radiografía axial no puede realizarse por la limitación de la abducción, por lo que se recurre a proyección en “Y”; se anota que en la proyección anteroposterior, la LPH puede ser difícil de detectar; éste es el motivo, además, por el que en los servicios de urgencias, la lesión puede pasar desapercibida.5
La tomografía computarizada (TC) auxilia a valorar la lesión y permite la planificación preoperatoria con respecto a los defectos óseos en la cabeza del húmero. La resonancia magnética permite diagnosticar lesiones del rodete glenoideo, del manguito de los rotadores y del tendón de la porción larga del bíceps en la luxación irreducible, además de que permite diagnosticar (en las imágenes axiales) la lesión denominada de Hill-Sachs inversa (la cual corresponde a fractura por impresión en la parte anterior de la cabeza humeral originada por la presión del labrum posterior sobre la misma, la que -como en el caso que se presenta- llega a enclavarse y bloquear la articulación, haciendo irreductible la luxación por maniobras convencionales), así como la propia lesión del labrum glenoideo posterior y de su borde (lesión denominada de Bankart).1 Por otra parte, en las imágenes coronales es posible observar en un plano anterior la glenoides, y en un plano posterior la cabeza humeral, con deformidad en “coma” del músculo subescapular al dirigirse hacia su inserción en el troquín (tuberosidad menor del húmero) (Figura 3). Hay que anotar que es un signo radiológico no reportado en la literatura médica consultada y ésta podría ser su primera mención.
Respecto al tratamiento de la LPH, éste varía de acuerdo al grado de la lesión, que puede ir desde luxación con mínima afectación de la cabeza humeral a severo daño con bloqueo de la articulación y lesión importante de la cabeza humeral mayor del 40% de superficie articular. El tratamiento conservador se utiliza cuando no existe defecto óseo significativo (menos de 20% de la superficie articular dañada) y la luxación tiene menos de seis semanas; la reducción se realiza mediante tracción con el brazo girado internamente y aducido, combinada con presión posterior en la cabeza humeral; puede ser necesaria la contracción.6 Después de la reducción cerrada e inmovilización en posición neutra o rotación interna por tres a cuatro semanas, debe implementarse un programa de rehabilitación. En situaciones severas, con afección del 25 al 40% de la cabeza humeral (como en el caso presentado), es recomendable el tratamiento quirúrgico, ya sea abierto o por artroscopia; los procedimientos, con sus diferentes variaciones,7-15 se muestran en la Tabla 1; tienen como base rellenar el defecto óseo de la cabeza humeral, con reconstrucción de la superficie anatómica de la articulación, que se logra ya sea por transposición del tendón del músculo subescapular, transposición de troquín o aplicación de un aloinjerto. Según el reporte de Guehring16 y su grupo, los mejores resultados se demuestran al efectuar la reconstrucción de la superficie articular mediante un injerto autólogo de la cresta iliaca. Es preciso mencionar que el abordaje abierto no parece ser una desventaja para el resultado funcional. Otras técnicas implican osteotomía de rotación, e incluso, la hemi- o artroplastia total, la cual está indicada en lesiones de Hill-Sachs que abarcan más del 50% de la cabeza humeral. En relación con el pronóstico, la mayoría de los estudios hace referencia a seguimientos hasta de cinco años (Tabla 1) y reporta una capacidad funcional satisfactoria de la extremidad superior después de la cirugía seguida de un programa de rehabilitación adecuado; no obstante, siempre existe cierta disminución de los arcos de movimiento en el hombro.
Tabla 1: Manejo de la luxación posterior del hombro asociada a lesión de Hill-Sachs severa.
| Autor | Año | n/género | Procedimiento | Seguimiento (meses) | Resultados |
|---|---|---|---|---|---|
| Miniaci y Gish(7) | 2004 | 18/M | Aloinjerto | 50 | NR |
| Bock P et al.(8) | 2007 | 6/M | Elevación de la impresión y aloinjerto | 62 | 2 Excelentes |
| 4 Buenos | |||||
| Barbier O et al.(9) | 2009 | 8/M | Aloinjerto que agranda la cavidad glenoidea | 36 | 4 Excelentes |
| 4 Buenos | |||||
| Diklic ID et al.(10) | 2010 | 8/M-3/F | Aloinjerto | 54 | Buenos |
| Schliemann B et al.(11) | 2011 | 29 | Diferentes técnicas | 55 | Buenos |
| Gerber C et al.(12) | 2014 | 21/M | Transposición de la tuberosidad menor | 128 | 18 Excelentes |
| 1 Pobre | |||||
| Shams A et al.(13) | 2016 | 11/M | Transposición del tendón subescapular | 29 | 4 Excelentes |
| 5 Buenos | |||||
| 2 Pobres | |||||
| Khira y Salam(14) | 2017 | 10/M | Aloinjerto | 30 | 10 Excelentes |
| 2/F | 2 Buenos | ||||
| Demirel M et al.(15) | 2017 | 13/M | Transposición de la tuberosidad menor | 30 | 12 Excelentes |
| Guehring M et al.(16) | 2017 | 11/M | Aloinjerto | 60 | 5 Excelentes |
| 5 Buenos | |||||
| 1 Perdido |
NR = No reportado, M = Masculino, F = Femenino.











 text new page (beta)
text new page (beta)



