Introducción
La intubación endotraqueal es un procedimiento que consiste en la inserción de un tubo en el interior de la tráquea; entre sus indicaciones se encuentran la protección y permeabilidad de la vía aérea, la aplicación de ventilación mecánica con presión positiva, el proporcionar una oxigenación adecuada y la administración de anestésicos inhalados en pacientes intervenidos quirúrgicamente.1,2
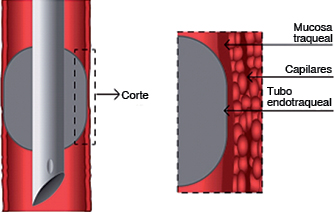
El tubo endotraqueal (TET) es una interfase para el aporte de oxígeno entre el paciente y la máquina de anestesia y/o el ventilador mecánico (Figura 1). Posee un globo en su porción distal que mantiene un sello entre la luz de la tráquea y el tubo (neumotaponamiento) cuando es insuflado, con la consecuente protección de la vía aérea, previniendo la aspiración de las secreciones orofaríngeas y el contenido gástrico hacia el pulmón. Facilita la ventilación con presión positiva, sin fuga de aire de los pulmones.1 El TET debe introducirse hasta la unión del tercio superior con el tercio medio de la tráquea, a una distancia de tres a cinco centímetros por encima de la carina.3 El calibre de los tubos presenta un diámetro interno de 2.5 a 10.0 mm y un calibre externo mayor; se elige el tamaño del TET de acuerdo al género, talla y edad del individuo, porque cuando se hace la laringoscopia, ya está preparado el tubo, aunque hacerlo durante ésta es una opción válida, pero menos frecuente.
Durante el proceso de intubación orotraqueal, frecuentemente el globo es llenado arbitrariamente con tres centímetros de aire con una jeringa de 10 o 20 mL, determinando la presión del globo endotraqueal con la técnica de digitopalpación del balón piloto o siguiendo la técnica de escape mínimo; pocas veces se emplea un dispositivo como el manómetro endotraqueal para medir la presión.
Antecedentes
En 1910, Dorrance describió el globo insuflable en el TET. En 1928, Arthur Guedel y Ralph Waters desarrollaron el primer TET con manguito.4 El material del TET era de caucho, incluyendo el globo, clasificado como de alta presión y bajo volumen. Eran en forma de cono y deformaban el contorno normal de la tráquea, que adoptaba el contorno del globo; ejercían una menor superficie de contacto con la tráquea, con una presión alta y desigual sobre la pared traqueal.
Actualmente, los globos del TET son de alto volumen y baja presión; están elaborados de cloruro de polivinilo (PVC), silicona y otros materiales transparentes, para ver secreciones. La textura del globo es mucho más suave; al insuflarse toma forma cilíndrica, con lo que tiene una mayor área de contacto con la pared traqueal y menor presión.
El manómetro para el control de la presión que se utiliza para inflar y monitorizar la presión del TET y otros dispositivos supraglóticos se conecta por medio de una conexión tipo Luer; se mide la presión en centímetros de agua, en un rango de medición de cero a 120. La insuflación del globo endotraqueal debe permanecer dentro de las presiones recomendadas, que van desde 20 hasta 30 cm de agua, lo que se conoce como “punto de sellado”.
Fisiopatología
El riego capilar de la mucosa traqueal es de 0.3 mL/g/min; la perfusión capilar traqueal ha sido estimada entre 25 y 30 cmH2O (18-22 mmHg),5 y tiene una relación inversamente proporcional a la presión del globo de la cánula traqueal. Una presión endotraqueal mayor de 30 cmH2O causa una disminución de la perfusión traqueal. Los cambios fisiopatológicos se observan de acuerdo al incremento de la presión en el globo: la mucosa de la tráquea se torna pálida a los 41 cmH2O (30 mmHg), blanca a los 50 cmH2O (37 mmHg), y el flujo sanguíneo cesa a los 61.2 cmH2O (45 mmHg).6 Una presión excesiva sostenida en un tiempo mayor de dos horas produce daños ciliares en la tráquea.4
Cuando se emplea la técnica de escape mínimo, existen dos efectos: a) la insuflación por debajo de 20 cmH2O favorece microaspiraciones pulmonares, principal factor de riesgo para la neumonía asociada a ventilación mecánica en pacientes con intubación prolongada, mientras que b) la sobreinsuflación por arriba de 30 cmH2O genera complicaciones agudas como congestión, edema, dolor faríngeo y/o odinofagia, e incluso complicaciones crónicas como ulceración, necrosis, estenosis, malacia, parálisis del nervio laríngeo recurrente y fístula traqueoesofágica.2,3 En los individuos con intubación prolongada, como los que permanecen en terapia intensiva, son más evidentes las secuelas por presiones elevadas del globo.7
Se reporta que el volumen de aire para inflar el globo a una presión de 20 cmH2O no difiere según el tamaño del tubo endotraqueal. Sengupta y colaboradores observaron una relación lineal entre la presión del globo y el volumen de aire obtenido del mismo.2 Sin embargo, Alonso y su grupo encontraron en 1998 que presiones de llenado del globo mayores a 25 cmH2O establecen una correlación estadísticamente significativa entre la presión aumentada del globo del tubo endotraqueal y la presencia de disfonía, odinofagia y/o dolor de garganta.8
Para evitar la sobreinsuflación del globo del tubo endotraqueal se requiere medir la presión del mismo, de preferencia con un dispositivo (manómetro endotraqueal); se recomienda que la presión del globo sea menor a 30 cmH2O (20-30 mmHg), pues la presión de perfusión de la mucosa traqueal es de 34 a 40 cmH2O.6 Cuando la presión es mayor a 50 cmH2O, existe una obstrucción total del flujo sanguíneo traqueal y daño de la mucosa traqueal.9
Es importante conocer la presión del globo del TET contra la mucosa traqueal. En la práctica clínica, la forma cotidiana de verificar el neumotaponamiento es a través de la técnica de escape mínimo; sin embargo, esta técnica no siempre es igual al punto de sellado que se desea.
Material y métodos
El diseño de este estudio es observacional, longitudinal, prospectivo y descriptivo. Se realizó del 1o de mayo de 2013 al 30 de noviembre de 2014 en el hospital del Grupo Ángeles Mocel. El estudio se llevó a cabo en 339 pacientes sometidos a cirugía general con intubación endotraqueal. Previamente a la realización de cada procedimiento, se obtuvo el consentimiento informado. Los criterios de inclusión fueron: individuos de ambos géneros, mayores de 18 años, de forma electiva bajo anestesia general balanceada, con ventilación mecánica, con riesgo de ASA I y II, Mallampati I y II. Los criterios de exclusión fueron: sujetos que ingresaran intubados a quirófano, mujeres embarazadas y personas con predicción de vía aérea difícil. Al llegar a la sala de operaciones, se inició monitoreo con electrocardiograma, oximetría de pulso en forma continua, capnografía y presión arterial no invasiva a intervalos de cinco minutos. Se realizó preoxigenación con mascarilla facial, con fracción inspirada de oxígeno de 100% (FiO2 1). Se llevó a cabo la inducción de la anestesia por vía intravenosa con propofol (2-2.5 mg/kg), fentanilo (3-5 μg/kg) y rocuronio (0.6 mg/kg); dos minutos después de la administración de rocuronio, se realizó la intubación con tubo endotraqueal de baja presión y alto volumen, eligiendo el calibre por observación del tamaño de la glotis durante la laringoscopia directa. Se insufló el manguito con técnica de escape mínimo, con aire de una jeringa, en forma gradual durante la inspiración, hasta dejar de escuchar la fuga alrededor del tubo endotraqueal. A los cinco minutos, se verificó la presión del globo endotraqueal con un manómetro medidor de presión (King Systems KLT900).
Resultados
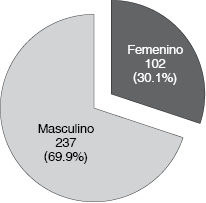
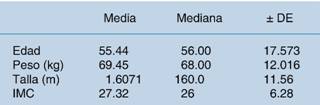
En cuanto a los datos demográficos de los 339 pacientes, 102 (30.1%) fueron del género femenino y 237 (69.9%) del masculino (Figura 2); su rango de edad fue de 23 a 89 años, con una media de 55.4. El peso fue de 68 kg (mediana) y el índice de masa corporal (IMC) fue 26 (mediana) (Cuadro 1).
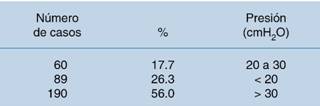
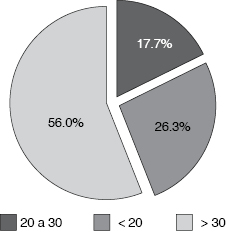
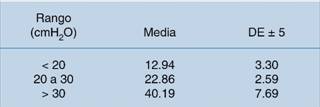
En la muestra de 339 sujetos se encontró que sólo 60 (17.7%) presentaron presiones de 20 a 30 cmH2O; en el resto, 279 individuos (82.3%), fue > 30 cmH2O en 190 casos (56.0%) y < 20 cmH2O en 89 (26.3%) (Cuadro 2 y Figura 3). La media de la presión de insuflación fue de 29.96 cmH2O, con una desviación estándar de 13.514; la presión más baja fue de 8 cmH2O y la presión más alta fue de 56 cmH2O. La media por rango de presión fue de 12.94 (< 20), 22.86 (20 a 30) y 40.19 (> 30) cmH2O (Cuadro 3).
Discusión
El globo del TET es la piedra angular para la protección de la vía aérea y la creación de un circuito cerrado que permita la transmisión del volumen corriente (VT) sin fuga en la vía aérea. En un intento por disminuir la incidencia de complicaciones secundarias al inadecuado globo traqueal, actualmente se fabrican tubos con globos de alto volumen y baja presión; sin embargo, a pesar de este hecho, la mayoría de las complicaciones relacionadas con la fuga de gas y la estenosis orotraqueal por intubación endotraqueal están relacionadas con el inadecuado manejo del globo del TET.10
Desafortunadamente, la insuflación del globo del TET con manómetro de presión de la vía aérea no se realiza rutinariamente durante la colocación del tubo endotraqueal ni existe vigilancia en el transcurso del tiempo que permanece colocado e insuflado, por lo que no se tiene un adecuado control de la presión y el paciente queda expuesto a una serie de complicaciones tales como microaspiraciones silentes, ventilación inadecuada por fuga del volumen corriente o edema de la mucosa traqueal por isquemia, que puede presentarse clínicamente como edema y dolor faríngeo, disfonía y hasta ulceración. Una razón que quizá influya en el infrecuente monitoreo de la presión del globo, es que la tasa de complicaciones de la intubación orotraqueal se relaciona con la duración de la intubación. En pacientes intubados por una semana o menos, las complicaciones son de 37%, mientras que en aquellos intubados por más de una semana, llega a ser de 52%.7
En este estudio se encontró que el 82.3% de las presiones del globo del TET se encontró fuera de rango, lo que demuestra que la técnica de escape mínimo tiene un alto grado de inexactitud, con tendencia a la sobreinflación. Los mismos resultados fueron demostrados en el estudio que realizaron Ovilla Pérez y sus colegas en el Hospital General de México.11
En cuanto a la normatividad de los estándares básicos para el monitoreo de la anestesia, en Canadá, la Sociedad de Anestesiólogos Canadienses (CAS) establece el uso del manómetro para la presión del globo del TET como parte del monitoreo básico.12 La Sociedad Americana de Anestesiólogos (ASA) sólo establece que el correcto posicionamiento del TET se debe verificar con un método cuantitativo como la capnografía, la capnometría o la espectroscopia de masas, durante todo el procedimiento.12,13 En México, la Norma Oficial Mexicana NOM-006-SSA3-2011 para la práctica de la anestesiología establece en los lineamientos del manejo transanestésico que es necesario vigilar la permeabilidad de la vía aérea y asegurar la ventilación pulmonar a través del uso del capnógrafo, sin hacer mención en el monitoreo de la presión del globo al manómetro.14
La medición y vigilancia de la presión del globo en todo procedimiento de insuflación del TET deben ser imperativas y de carácter obligatorio, por las consecuencias que ocasionan.
Conclusiones
La insuflación por escape mínimo es una técnica subjetiva que tiene un alto grado de inexactitud y no sustituye al uso del manómetro. Al no realizar la insuflación del globo del TET con un manómetro, existe una tendencia a la sobreinsuflación inadvertida; su empleo rutinario es la mejor forma de evitar consecuencias. Un globo inflado con presión menor a 20 cmH2O puede favorecer una aspiración silente de contenido faríngeo a través de los canales formados entre los pliegues del globo y es el principal contribuyente de la neumonía asociada a la ventilación mecánica en las unidades de cuidados intensivos. Un globo con presión elevada puede originar complicaciones por isquemia de la mucosa traqueal, que van desde problemas subjetivos frecuentes como odinofagia y disfonía hasta necrosis y estenosis laringotraqueal. El control de la presión del globo endotraqueal debe formar parte del monitoreo básico durante el transanestésico para ofrecer una atención de calidad a los pacientes. La manometría del globo endotraqueal debería incluirse en el monitoreo básico de la Norma Oficial Mexicana NOM-006-SSA3-2011 para la práctica de la anestesiología.











 text new page (beta)
text new page (beta)