Introducción
La colecistectomía laparoscópica es el procedimiento quirúrgico programado más realizado a nivel mundial. El cáncer de vesícula biliar (CVB) es una neoplasia maligna poco frecuente, con una incidencia a nivel mundial del 0.2 al 2.1%.1,2 El CVB en etapas tempranas se diagnostica en menos del 10% de los pacientes, aunque esta cifra va en aumento debido al mayor número de colecistectomías a nivel mundial. Su pronóstico es malo, principalmente por la rápida progresión tumoral y la presencia de metástasis al diagnóstico.3,4 La laparoscopia es una herramienta importante para estadificar neoplasias gastrointestinales, ya que permite visualizar enfermedad diseminada oculta en los estudios de radiología antes de proceder a la laparotomía para el intento de resección.5 El CVB se puede sospechar de forma preoperatoria, identificar intraoperatoriamente o diagnosticar de forma incidental en el resultado final de patología.6
Material y métodos
Se realizó un estudio longitudinal, retrospectivo, observacional del registro del Servicio de Patología de todos los individuos a quienes se les realizó una colecistectomía laparoscópica o abierta en el Hospital Ángeles Mocel de enero de 2009 a diciembre de 2013 (cinco años). Se obtuvo un total de 903 colecistectomías y se recabó el diagnóstico patológico final para todos los casos, buscando el total de personas a quienes se les hubiera diagnosticado cáncer de vesícula biliar en el resultado postoperatorio. Sólo se tomaron en cuenta sujetos con diagnóstico de CVB reportado por patología en el postoperatorio.
Resultados
Del total de colecistectomías (n = 903), se encontró una prevalencia para CVB a cinco años del 0.4% (total: cuatro casos en cinco años). En la figura 1 se describen los diagnósticos del total de pacientes. De los cuatro individuos con carcinoma de vesícula biliar, tres (75%) tuvieron pólipos vesiculares. No hubo asociación de cáncer con colesterolosis ni vesícula en porcelana (Figura 2). El 100% fueron reportadas como alitiásicas. Dos (50%) tuvieron colecistitis crónica, uno (25%) colecistitis aguda y uno (25%) colecistitis xantogranulomatosa (Figura 3). La relación hombre - mujer fue 1:1 y el rango de edad fue de 58 a 90 años (media de 64.6). No contamos con la estadificación del cáncer ni la supervivencia de los sujetos, ya que no se nos dio acceso a los expedientes del hospital.
Discusión
Debido a la alta frecuencia y aceptación de la colecistectomía laparoscópica, cada vez es más frecuente el hallazgo transoperatorio de cáncer de vesícula biliar, lo que permite diagnósticos en etapas más tempranas.7 El cirujano general debe estar preparado para enfrentarse al CVB sospechado o diagnosticado de forma incidental y conocer los criterios para el manejo del mismo cuando se reporta por patología en el postoperatorio.
El sistema de estadificación TNM (tumor, lymph node and metastasis) del Comité Conjunto Americano para el Cáncer (American Joint Committee on Cancer, AJCC) (Cuadro 1) divide al CVB en localizado (etapa I) e irresecable (etapa II a IV).8 Cuando se sospecha durante la cirugía, la recomendación de la National Comprehensive Cancer Network (NCCN, 2015)9 es que la colecistectomía sola puede ser curativa si el estadio histológico es T in situ o T1a; se debe intentar siempre mantener la integridad de la vesícula biliar, utilizar bolsas endoscópicas para extraer la vesícula y, en caso necesario, convertir el procedimiento laparoscópico a abierto.3,4,7
Cuadro 1: Estadificación TNM para cáncer de vesícula del Comité Conjunto Americano para el Cáncer.

La fuente original de este material es el Manual para estadificación del cáncer del Comité Conjunto Americano (AJCC), séptima edición (2010).
Los factores de riesgo descritos para CVB son género femenino, historia de colelitiasis y edad mayor a 60 años.10 En el caso de sospecha clínica o por imagenología, la laparoscopia diagnóstica es una herramienta importante para estadificar al paciente previamente a la resección tumoral. La examinación laparoscópica completa incluye la inspección del hígado, ligamento gastrohepático, porta hepatis, pelvis y cavidad peritoneal, para posteriormente realizar la colecistectomía abierta.
La colecistectomía y la linfadenectomía se pueden realizar por vía laparoscópica.5,11 En caso de que el cirujano no cuente con experiencia, el enfermo debe ser referido a un experto. En el caso de tumores T1-2 y algunos T3, el manejo recomendado es la colecistectomía radical, que incluye la resección en bloque de la vesícula biliar, resección hepática de su fosa y resección de los ganglios linfáticos portales (ligamento hepático). También se puede realizar la colecistectomía radical “extendida”, que incluye una resección amplia de la fosa de la vesícula biliar con márgenes de 2 cm si el tumor está confinado a la vesícula biliar, o de los segmentos V y IV si afecta al hígado, conductos biliares extrahepáticos y el primero (ganglios del conducto cístico y pericoledocianos) y segundo relevos ganglionares (ganglios pancreaticoduodenales posterosuperiores, retroportales, celiacos derechos y del grupo de la arteria hepática). El modo de diseminación del CVB es por contigüidad, linfático, vascular, neural, intraperitoneal e intraductal.12,13
En el caso de hallazgo de CVB postoperatorio, la muestra debe ser estudiada de manera cuidadosa para identificar la profundidad de invasión, el grado y localización del tumor (estadio T), valorando involucro al hígado, peritoneo, infundíbulo, linfático, vascular, perineural, cístico y nódulos adyacentes. Es esencial la reetapificación de los individuos postoperados con estudios contrastados de tomografía o resonancia magnética antes de la reintervención. La tomografía por emisión de positrones (PET) no tiene utilidad rutinaria, pero ayuda a detectar metástasis.
La reintervención tiene dos objetivos fundamentales: resecar el parénquima hepático (R0) con otras estructuras adyacentes y la linfadenectomía locorregional.7 El manejo quirúrgico es el mismo ya descrito previamente y recomendado por las guías del National Comprehensive Cancer Network (NCCN). Para estadio T1a no se ha demostrado que sea necesaria la reintervención. La recomendación en este caso es la vigilancia estrecha del sujeto. Para estadio T1b el manejo es controvertido; sin embargo, algunos autores definen que es suficiente con la resección amplia del lecho vesicular más linfadenectomía del pedículo hepático. Para los estadios T2, 3 y 4, el manejo quirúrgico es la radicalización con extensión a los segmentos hepáticos descritos, linfadenectomía y escisión del sitio de los trócares.14 El uso de la quimioterapia adyuvante es controversial; sin embargo, en estudios recientes no se ha demostrado su utilidad en estadios avanzados. El esquema tradicional de quimioterapia adyuvante es a base de 5-fluorouracilo (5-FU) y gemcitabina. La radioterapia adyuvante ha mostrado un factor predictor benéfico en personas con nódulos linfáticos positivos o en estadios T2 o mayores. En el caso de neoplasia irresecable preoperatoriamente o en el transoperatorio, lo indicado es la quimioterapia sistémica con el esquema mencionado.14
Se sabe que la inflamación es un factor necesario pero no suficiente para la aparición de cáncer, como se encontró en este estudio: el 100% de los pacientes tuvieron datos de inflamación aguda o crónica.15-17
Los pólipos de la vesícula biliar incluyen un grupo heterogéneo de anormalidades que incluyen los pólipos verdaderos, tumores polipoides como adenomas o adenocarcinomas y pseudopólipos. Actualmente se recomienda colecistectomía para pólipos mayores de 10 mm cuando se diagnostican por USG.18,19 Pólipos menores de 10 mm se manejan de forma conservadora con observación periódica.20
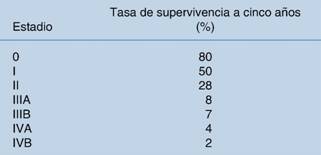
La tasa de supervivencia para el CVB por estadio se muestra en el cuadro 2, de acuerdo con los datos reportados por la AJCC en el 2010.8
Conclusiones
La incidencia encontrada para CVB en nuestro hospital se encuentra dentro de la tasa reportada estimada a nivel mundial. La presencia de pólipos fue el hallazgo más importante a correlacionar en nuestro estudio. El cirujano debe estar preparado para enfrentarse al cáncer de vesícula biliar y ofrecer al individuo el manejo más conveniente de acuerdo con los hallazgos transoperatorios.











 nueva página del texto (beta)
nueva página del texto (beta)