Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Similars in
SciELO
Similars in
SciELO
Share
Archivos de cardiología de México
On-line version ISSN 1665-1731Print version ISSN 1405-9940
Arch. Cardiol. Méx. vol.72 n.4 Ciudad de México 2002
Editorial
¿Quién debe implantar el marcapaso definitivo, el cardiólogo o el cirujano cardiovascular?
Who should implant the definitive pacemaker, the cardiologist or the cardiovascular surgeon?
Norberto García Hernández*
* Hospital de Cardiología, Centro Médico Nacional Siglo XXI del IMSS.
Correspondencia:
Dr. Norberto García Hernández.
Hospital de Cardiología CMN Siglo XXI, IMSS.
Av. Cuauhtémoc 330 Col. Doctores, México D.F.
tel. 5627-6900 ext. 2118.
Recibido: 7 de marzo de 2002
Aceptado: 9 de septiembre de 2002
Palabras clave: Marcapaso definitivo. Implante.
Key words: Definitive pacemaker. Implanted.
Tradicionalmente el médico que atendía al paciente dejaba el implante de un marcapaso definitivo y la decisión del modo de estimulación al mismo personaje basado únicamente por su habilidad o experiencia en el acto quirúrgico, y la vigilancia a largo plazo corría a cargo de otro médico, ajeno a las decisiones del primero. Los cirujanos de tórax fueron quienes originalmente se dedicaron al implante de los marcapasos definitivos, ya que inicialmente se requería de una toracotomía o una mediastinoscopía.1 Posteriormente, con la aparición de los introductores y el acceso por vía venosa subclavia, los cardiólogos han venido desplazando a los cirujanos quienes disminuyeron el número de implantes de 75 % a 38%. En una encuesta en Estados Unidos, de 87,000 médicos interrogados en 3,300 hospitales, el 62% de los cardiólogos eran quienes implantaban los marcapasos definitivos.2
La decisión del profesional médico que implanta un marcapasos definitivo, tiene como consecuencia el método del implante en sí; los cirujanos prefieren la disección de la vena cefálica y los cardiólogos prefieren la punción de la vena subclavia. Ambas técnicas tienen datos a favor y en contra con relación a facilidades y complicaciones.
Progresivamente el desarrollo tecnológico de los marcapasos los hicieron cada vez más complejos y en la actualidad no sólo es importante el acto quirúrgico del implante en sí, sino el seguimiento a mediano y largo plazo del sistema paciente-electrodo-marcapaso.
Las interrelaciones de dicho sistema resultan en ocasiones demasiado complejas, que la Sociedad Norteamericana de Estimulación y Electrofisiología (NASPE) ha dado los lineamientos para el entrenamiento o especialización en marcapasos definitivos, bajo la premisa de que el profesional médico que implanta deberá también ser capaz de los cuidados postoperatorios y el seguimiento a largo plazo. En dichos lineamientos se especifican los requerimientos específicos para cardiólogos, cirujanos generales o de tórax, electrofisiólogos, cardiólogos y cirujanos pediatras, para el implante, seguimiento y extracción de marcapasos y electrodos.3
Ya no es posible considerar al implante del marcapaso definitivo como una cirugía menor y rutinaria, dejándose en manos de gente que no cumple el tiempo suficiente y los conocimientos adecuados en relación a las indicaciones, modos de estimulación, técnicas de implante, programabilidad del sistema, solución a las complicaciones y evaluación de resultados basados en la calidad de vida.
El síndrome del marcapaso no sólo es el resultado de una mala selección del modo de estimulación, sino de la mala evaluación del paciente y la ignorancia de los parámetros programables. El modo de estimulación debe ser el más cercano a la fisiología cardiovascular normal pues de lo contrario viene como consecuencia una asincronía de la activación y de la contracción del corazón.4 Se sabe en la actualidad que no sólo basta con mantener al paciente con una frecuencia cardíaca adecuada en reposo, sino que se debe restablecer la sincronía atrio-ventricular e intraventricular, que le permita mejorar su capacidad no sólo en reposo sino durante las actividades cotidianas o aún en ejercicio.5 De base el paciente puede tener asincronía en la activación y contracción del corazón, con alteración no sólo de la función diastólica sino de los intervalos sistólicos y un vaciamiento alterado tanto del ventrículo izquierdo como del derecho.6 El implante de un marcapaso aún con sistemas atrio-ventriculares puede alterar más esta asincronía y ser la causa de la persistencia de los síntomas o insuficiencia cardíaca.7 Se han seleccionado sitios alternos de implante tanto en el ventrículo derecho y del izquierdo que intentan resincronizar la mecánica cardiovascular, procedimiento que amerita la colocación del electrodo en ventrículo izquierdo vía una de las ramas del seno coronario o el uso del ecocardiograma durante el implante para seleccionar el mejor sitio de resincronización.8,9 Un paciente que requiere de un marcapaso definitivo no es igual a otro, por lo que no es válido implantar el mismo sistema a todos ellos, independientemente de la patología de base; bloqueo A-V, enfermedad del seno con o sin incompetencia cronotrópica, duración del complejo QRS, conducción retrógrada, insuficiencia cardíaca, hipertrofia septal etc. La indicación del implante del marcapaso debe de acompañarse también de la indicación del modo de estimulación y del sitio más adecuado para el implante que puede ser en el ápex del ventrículo derecho, en el tracto de salida, así como en diversas tributarias del seno coronario para estimular el ventrículo izquierdo, solo o en combinación con otras cámaras del corazón.10
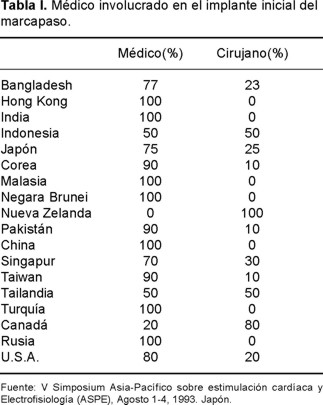
La mala programación del marcapaso también puede resultar en recurrencia o empeoramiento de la sintomatología. Debe optimizarse el intervalo A-V, la frecuencia cardíaca máxima y la mínima, el sensor de actividad, los umbrales de sensado y captura en todas las cámaras estimuladas. En ocasiones debe incrementarse el modo de estimulación de VVI a DDD o viceversa, de DDD a DDI o VVI como consecuencia de pérdida de captura atrial o por una taquicardia atrial. Por todo lo anterior, la sofisticación no sólo en la tecnología del marcapaso sino también en la técnica del implante ha motivado que los profesionales dedicados al implante deban conocer todos estos aspectos o estar en íntima relación con expertos en el funcionamiento del marcapaso. Por ello, cada vez es mayor el número de cardiólogos especializados en estimulación cardíaca, que sin ser cirujanos, optan por ser quien implante y sigan a largo plazo el funcionamiento de dichos sistemas (Tabla I). Diversos centros a escala mundial muestran la tendencia de implantes a favor del cardiólogo en vez del cirujano. Tan capaz puede ser un cardiólogo o un cirujano cardiovascular para el implante de un marcapaso definitivo, si dicho procedimiento se toma con toda la seriedad y los conocimientos que cada caso amerita, y el seguimiento se efectúa adecuando todos los parámetros programables a la fisiología del corazón. Por otro lado, tan malo puede resultar un cardiólogo o un cirujano que únicamente implantan marcapasos y que ignoren las necesidades e indicaciones del paciente, así como el funcionamiento de los sistemas electrodos-marcapasos.
No debería haber ningún problema de quien implanta un marcapaso definitivo, ya sea el cardiólogo o el cirujano cardiovascular, siempre y cuando dicho personaje haya estudiado el caso solo o en combinación con el especialista en marcapasos y hayan concluido con antelación, en el mejor sistema de estimulación. Asimismo, poder resolver sobre la marcha el mejor sitio de implante y los mejores parámetros programables, las distintas alternativas de estimulación atrial, como AAI, DDD, VDD o multisitio, de acuerdo con los parámetros que obtenga durante el procedimiento.
Un cardiólogo especializado en marcapasos no necesariamente debe ser un electrofisiólogo, ambas especialidades actualmente son tan extensas y complejas que brindan la oportunidad para actividades separadas.
La Sociedad Norteamericana de Electrofisiología y Estimulación (NASPE) tiene un riguroso y exigente nivel académico para certificar a los especialistas en marcapasos, que incluye a prestigiosos centros de aprendizaje y profesores. No discrimina entre cardiólogos, cirujanos generales o cardiovasculares, electrofisiólogos, pediatras o cirujanos pediatras. Exige un mínimo de implantes al año como primero y segundo operador, así como del seguimiento de los sistemas. Es deseable que en nuestro medio se contara con una normatividad similar o parecida de acuerdo a nuestras propias circunstancias.
En conclusión, aún no está definido quién debe implantar un marcapaso definitivo si el cardiólogo o el cirujano cardiovascular. Existe la tendencia a un mayor número de implantes por parte del cardiólogo especializado en marcapasos. En cualquier caso no se debe de implantar por rutina un sistema VVI, sólo porque es más barato, más sencillo de implantar y más fácil de programar.
Referencias
1. PARSONET V, CRAWFORD CC, BERNSTEIN AD: The 1981 United States survey of cardiac pacing practices. J Am Coll Cardiol 1984; 3: 1321-1332. [ Links ]
2. BERNSTEIN AD, PARSONET V: Survey of cardiac pacing and defibrillation in the United States in 1993. Am J Cardiol 1996; 78: 187-196. [ Links ]
3. HAYES DL, NACCARELLI GV, FURMAN S, PARSONET V, and the NASPE pacemaker training policy conference group: Report of the NASPE policy conference training requirements for permanent pace-maker selection, implantation and follow-up. PACE 94; 17: 6-12. [ Links ]
4. BURKHOFF D, OIKAWA RY, SAGAWA K: Influence of pacing site on canine left ventricular contraction. Am J Physiol 1986; 251: H428-H435. [ Links ]
5. ROSENQVIST M, ISAAZ K, BOTVINICK EH, DAE MW, COCKRELL J, ABBOTT JA ET AL: Relative importance of activation sequence compared to atrioventricular synchrony in LV function. Am J Cardiol 1991; 67: 148-156. [ Links ]
6. HEYNDRICKX GR, VANTRIMPONT PJ, ROUSSEAU MF, POULEUR H: Effects of asynchrony on myocardial relaxation at rest and during exercise in conscious dogs. Am J Physiol 1988; 254: H817-H822. [ Links ]
7. SAXON LA, STEVENSON WG, MIDDLEKAUFF HR, STEVENSON LW: Increased risk of progressive hemodynamic deterioration in advanced heart failure patients requiring permanent pacemakers. Am Heart J 1993; 125: 1306-1310. [ Links ]
8. BLANC JJ, ETIENNE Y, GILARD M, MANSOURATI J, MUNIER S, BOSCHAT J ET AL: Evaluation of different ventricular pacing sites in patients with severe heart failure: results of an acute hemodynamic study. Circulation 1997; 96: 3273-3277. [ Links ]
9. GIUDICI MC, KARPAWICH PP: Alternative sites pacing: it's time to define terms. PACE 1999; 22: 551-553. [ Links ]
10. KASS DA, CHEN-HUAN C, CURRY C, TALBOT M, BERGER R, FETICS B, NEVO E: Improved left ventricular mechanics from acute VDD pacing in patients with dilated cardiomyopathy and ventricular conduction delay. Circulation 1999; 99: 1567-1573. [ Links ]














