Introducción
La incidencia de las úlceras pépticas, tanto duodenales como gástricas, ha disminuido a consecuencia de dos eventos: el descubrimiento de H. pylori y el advenimiento de los fármacos antisecretores, como los antagonistas del receptor de la histamina e inhibidores de la bomba de protones (IBP).1 De 2 a 10% de las úlceras pépticas se complican por perforación, más frecuentemente en úlceras duodenales (60%).2 El reconocimiento y diagnóstico temprano de una perforación es sumamente importante para un manejo adecuado y disminución de la morbimortalidad.
En la actualidad no existe consenso sobre el manejo de elección para la perforación de úlcera péptica, sin embargo, en gran medida dependerá del estado preoperatorio del paciente y del criterio del cirujano.
Caso clínico
Masculino de 58 años, con antecedente de vasculitis granulomatosa tratado con azatioprina, metotrexato y prednisona. Cinco meses previos a su ingreso a nuestro hospital, el paciente fue tratado por sepsis a consecuencia de un cuadro de neumonía por Pneumocystis jirovecii, motivo por el que se le retiraron azatioprina y metotrexato, y se continuó tratamiento sólo con prednisona a dosis de 10 mg al día.
Cinco días previos a su admisión, el paciente cursó de manera electiva con sigmoidectomía, colorrectoanastomosis e ileostomía de protección sin complicaciones por enfermedad diverticular, con adecuada evolución al postoperatorio inmediato. Sin embargo, al cuarto día de postoperatorio inicia con dolor súbito en epigastrio que es constante y con intensidad 9/10 en la escala visual análoga del dolor (EVA), sin irradiaciones, acompañado de náusea y, en una ocasión, vómito gastrobiliar, además de distensión abdominal y disminución de los volúmenes urinarios. A la exploración física se encuentra con taquicardia, cardiopulmonar sin alteraciones, abdomen distendido con dolor generalizado a la palpación, ausencia de ruidos peristálticos y datos de irritación peritoneal. Ileostomía con adecuada coloración y con gasto intestinal.
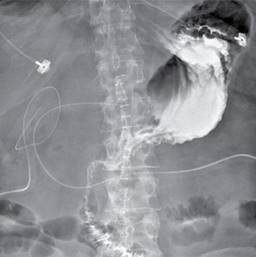
Durante el abordaje se realizaron pruebas de laboratorio (Tabla 1) y una tomografía de abdomen con doble contraste (Figura 1), en la cual se hizo evidente la salida de material de contraste hacia la cavidad abdominal a nivel de la primera porción del duodeno y abundante aire libre.
Tabla 1: Laboratorios.
| Biometría hemática | Resultado | Valores de referencia |
|---|---|---|
| Leucocitos (103/μl) | 12.1 | 4.8-10 |
| Hemoglobina (g/dl) | 13.4 | 14.5-18.5 |
| Plaquetas (103/μl) | 311.0 | 150-450 |
| Proteína C reactiva (mg/dl) | 19.08 | 0-0.3 |
| Procalcitonina (ng/dl) | 0.81 | 0-0.5 |
| Función renal | ||
| Creatinina (mg/dl) | 0.6 | 0.4-1.4 |
| Nitrógeno ureico en sangre (mg/dl) | 19.0 | 6-20 |
| Sodio (mEq/l) | 142.0 | 137-145 |
| Potasio (mEq/l) | 3.6 | 3.5-5.6 |
| Calcio (mg/dl) | 8.1 | 8.5-10.5 |
| Cloro (mEq/l) | 106.0 | 100-112 |
| Gasometría venosa | ||
| pH | 7.37 | 7.35-7.45 |
| pO2 (mmHg) | 29.0 | 80-100 |
| HCO3 (mEq/l) | 20.9 | 22-26 |
| pCO2 (mmHg) | 38.7 | 35-45 |
| Exceso de base | -3.3 | 0 ± 2 |
| Lactato (mmol/l) | 3.8 | 2 |
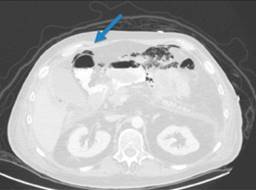
Figura 1: Tomografía computarizada con contraste oral e intravenoso. En ventana para pulmón, donde se observa aire libre intraabdominal que diseca los planos del mesenterio.
Se realizó laparotomía exploradora de urgencia, en la cual se evidenció la presencia de una úlcera duodenal circunferencial con sección completa de la primera porción del duodeno (Figura 2), abundante líquido biliar libre y en pozos de café; se realizó cierre de muñón duodenal con duodenostomía, antrectomía y derivación gastroyeyunal en omega de Braun manual con colocación de drenajes cerrados adyacentes a la anastomosis, con una duración del procedimiento de cuatro horas.

Figura 2: Hallazgos quirúrgicos. En la zona marcada, sección completa de primera porción del duodeno inmediatamente después del píloro.
En el postoperatorio inmediato, el paciente ameritó manejo en la Unidad de Cuidados Intensivos por inestabilidad hemodinámica con mejoría paulatina en los días posteriores; retiro de ventilación mecánica invasiva y apoyo aminérgico al tercer día del postoperatorio. Se realizó serie esofagogastroduodenal en el cuarto día postquirúrgico, la cual se reportó con adecuado paso del medio de contraste hacia yeyuno sin evidencia de fuga (Figura 3). Inició la dieta por vía oral, sin complicaciones, el paciente cursaba con gasto seroso mínimo que se retiró en el quinto día postoperatorio, así como disminución progresiva de gasto por duodenostomía hasta su egreso al día siete postoperatorio, por lo que fue egresado tras su mejoría. En seguimiento ambulatorio se retiró duodenostomía en el día 23 del postoperatorio.
Discusión
Más allá de las funciones de regulación, absorción y alcalinización del quimo, el duodeno se encuentra en una región anatómica de alta complejidad, lo cual representa un reto para el cirujano en el contexto de lesiones de carácter quirúrgico. Dichas lesiones no suelen ser frecuentes, sin embargo, en ausencia de trauma, la lista de causas es encabezada por enfermedad ulcerosa péptica y en segundo lugar por iatrogenia. No obstante, en el caso específico del paciente presentado, la causa de la perforación se atribuyó a la exposición a esteroides en dosis altas, lo que contribuye a disminución en la secreción de moco y de HCO3, del mismo modo genera una discapacidad en la reparación epitelial.3,4
El manejo para perforaciones pequeñas se encuentra actualmente estandarizado por guías internacionales,5 sin embargo, en el caso de úlceras perforadas gigantes (perforaciones mayores a 3 cm) queda aún por definir cuál es la conducta a seguir con respecto al manejo del muñón duodenal.
Dichas lesiones resultan de importancia dado el grado de complejidad en el manejo, ya que frecuentemente cursan con pérdida de tejido e inflamación abundante (duodeno difícil). Asimismo, una vez realizado el cierre del muñón duodenal, existe alta tendencia a la fuga o estallamiento duodenal, debido a la alta presión intraluminal, mal cierre del muñón (extrusión de mucosa a través de cierre) o autodigestión enzimática.6
Se entiende que la realización de una reconstrucción Billroth I elimina la posibilidad de un duodeno difícil, no obstante, dado los casos en los que no es posible (cirugía de urgencia, paciente inestable, etcétera), se han descrito algunas técnicas para disminuir el número de complicaciones asociadas al cierre de muñón duodenal.
En el contexto de un duodeno liberado, con integridad de pared, sin involucro de cabeza de páncreas y no edematoso; en un estudio comparativo retrospectivo de 2,034 casos en 2011, se incluyeron el cierre con engrapadora lineal, sutura manual y en bolsa de tabaco, no se encontró diferencia estadística en cuanto a fuga ni a hemorragia.7
En 1933 se publicó por primera vez la técnica Bsteh-Nissen, descrita inicialmente para el manejo de úlceras con penetración a páncreas. Consiste en la resección de bordes afectados de duodeno y una adecuada movilización del mismo para posteriormente realizar una anastomosis de duodeno sano a borde ulceroso en cabeza de páncreas.8
Bennett y colegas hicieron modificaciones a la técnica de Bancroft descrita en 1932, esto resultó en la técnica actualmente utilizada, la cual consiste en la preservación de la arteria gástrica derecha y gastroepiploica derecha para asegurar la irrigación, dado que se realiza antrectomía a 4-5 cm del píloro, posteriormente se diseca mucosa de capa seromuscular de duodeno, luego se empuja la misma hacia lumen de duodeno para obtener un colgajo seromuscular con el cual se realiza cierre colgajo-pared.9
En 1950 Welch y colaboradores utilizaron por primera vez la duodenostomía para el manejo del duodeno difícil, esta técnica consiste en la colocación de una sonda que comunique la luz duodenal con el exterior, existen diversas modalidades (terminal, lateral, Stamm, etcétera); sin embargo, quedan fuera de los límites de esta revisión.8,9
En nuestro caso se optó por el manejo con duodenostomía, cuyo objetivo era liberar la presión intraluminal dada la pérdida en la integridad de los tejidos en la boca de la úlcera, tal como se ha recomendado por la literatura reciente.3
Conclusiones
El manejo del muñón duodenal difícil resulta un reto para el cirujano debido a la carencia de guías internacionales para el tratamiento óptimo en el escenario del paciente inestable, por este motivo, debe personalizarse el tratamiento dependiendo de las condiciones hemodinámicas del paciente, características de la lesión, condiciones del hospital y material disponible para buscar los mejores resultados con disminución de complicaciones.











 text new page (beta)
text new page (beta)