Introducción
Los tipos de cáncer de páncreas son neoplasias malignas usualmente agresivas con altas tasas de mortalidad, éstas pueden ser sólidas o quísticas. Las neoplasias pancreáticas sólidas más comunes son el adenocarcinoma ductal pancreático (ACDP) y tumores neuroendocrinos pancreáticos (TNEP). Las neoplasias quísticas premalignas y malignas más comunes incluyen la neoplasia mucinosa papilar intraductal y la neoplasia quística mucinosa.1-3
En México el cáncer de páncreas es la quinta neoplasia más frecuente en hombres y la séptima en mujeres.4
El principal factor de riesgo de cáncer de páncreas es la historia de dicho cáncer en un familiar de primer grado.5,6
La presentación clínica de cáncer de páncreas depende principalmente de la localización del tumor dentro de éste. La mayoría (85%) de los tipos de cáncer pancreáticos se desarrollan dentro de la cabeza del páncreas. Alrededor de 10% se producen en el cuerpo del páncreas y 5% en la cola.7,8
El diagnóstico de cáncer de páncreas puede ser difícil de establecer, sobre todo en pacientes con síntomas no específicos. En pacientes que se presentan con ictericia obstructiva, la sospecha de cáncer de páncreas es muy alta, de manera que se realizan diversos estudios de imagen como ecografía abdominal o tomografía axial computarizada (TAC) de abdomen o ambos para descartar el problema.4,9-12
Los criterios de resecabilidad son:
La cirugía de Whipple o pancreatoduodenectomía es la única terapia potencialmente curativa para el tratamiento del cáncer resecable de páncreas. La cirugía de Whipple implica la resección del conducto biliar común, la vesícula biliar, el duodeno, 15 centímetros de yeyuno y el páncreas hasta la mitad del cuerpo. La tasa de mortalidad operatoria en cirujanos experimentados es inferior a 5%; sin embargo, aumenta hasta 20-30% en cirujanos no experimentados. Las muertes postoperatorias se deben a complicaciones como fístulas pancreáticas y biliares, hemorragia e infección.17-19
Los estudios de comparación entre pancreatoduodenectomía abierta (OPD) y laparoscópica (LPD) revelaron que en pacientes sometidos a cirugía LPD la pérdida de sangre disminuye, el tiempo quirúrgico es más prolongado, el índice de complicaciones postoperatorias es similar, hay disminución del dolor y la estancia hospitalaria es más corta.20-23
El presente trabajo sometió a pacientes a cirugía laparoscópica con resultados similares a los de la literatura universal.
Objetivos
Describir la experiencia del manejo de cáncer pancreático resecable con cirugía de Whipple laparoscópica en pacientes del Hospital General y Central de Chihuahua.
Objetivos específicos:
Conocer las características sociodemográficas y manifestaciones clínicas de los participantes.
Determinar los antecedentes personales de importancia.
Medir el tiempo promedio operatorio, la pérdida de sangre, la cosecha de ganglios linfáticos y los márgenes libres de enfermedad.
Determinar el tipo y frecuencia de complicaciones, así como la tasa de mortalidad de los pacientes y la estancia hospitalaria.
Material y métodos
Se describirá la experiencia del Hospital General y Central de Chihuahua en el manejo de pacientes con cáncer resecable de páncreas con el procedimiento Whipple laparoscópico, en el periodo comprendido del 01 enero de 2011 al 31 de julio de 2015.
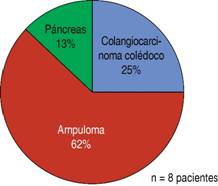
Durante este periodo se intervinieron ocho pacientes (tres mujeres y cinco hombres) con diagnóstico de cáncer de páncreas y edad media de 53 años (52.87) (Cuadro I y Figuras 1 y 2).
Cuadro I: Características de los pacientes.
| Variable | Media ± DE/n (%) |
|---|---|
| Edad (años) | 52 ± 12 |
| Género | |
| Femenino | 3 (38) |
| Masculino | 5 (62) |
| Tabaquismo | |
| Sí | 7 (88) |
| No | 1 (12) |
| Abuso de alcohol | |
| Sí | 7 (88) |
| No | 1 (12) |
| Obesidad | |
| Sí | 4 (50) |
| No | 4 (50) |
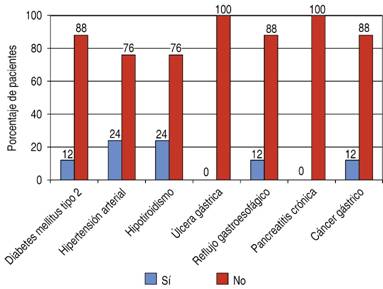
Figura 1: Antecedentes heredofamiliares y personales patológicos de los pacientes sometidos a procedimiento de Whipple laparoscópico.
Los estudios de imagen obtenidos fueron tomografía computarizada y colangiopancreatografía retrógrada endoscópica. En todos los pacientes se planteó el abordaje laparoscópico (Figura 3).
Resultados
En cinco pacientes se realizó pancreatoduodenectomía (tiempo operatorio promedio 280 minutos y pérdida sanguínea de 837.5 ml), de los pacientes que se convirtieron a cirugía abierta (Cuadro II), dos fallecieron: uno de ellos durante el transinmediato por causas de sangrado (lesión a vena mesentérica), el otro paciente falleció en el postoperatorio inmediato (dehiscencia de hemoclip). En el procedimiento se encontraron las siguientes complicaciones: un paciente con fístula pancreática de alto gasto, un paciente con fuga biliar y dos con abscesos intraabdominales. La estancia hospitalaria media fue de 11 días.
Cuadro II: Hallazgos obtenidos del procedimiento quirúrgico Whipple laparoscópico.
| Variable | Media ± DE/n (%) |
|---|---|
| Tiempo quirúrgico (min.) | 308 ± 112 |
| Pérdida de sangre (mililitros) | 1,050 ± 979 |
| Número de ganglios linfáticos | Promedio 10 ganglios* |
| Márgenes libres | 4 (50) |
| Días de estancia hospitalaria | 14 ± 9 |
| Frecuencia de complicaciones | 7 (88) |
*n = 3 pacientes.











 text new page (beta)
text new page (beta)