Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Similares em
SciELO
Similares em
SciELO
Compartilhar
Archivos de neurociencias (México, D.F.)
versão On-line ISSN 1028-5938versão impressa ISSN 0187-4705
Arch. Neurocien. (Mex., D.F.) vol.10 no.3 Ciudad de México Jul. 2005
Artículo de revisión
Stent carotídeo
Carotid Stent
Arturo Abundes Velasco
Servicio de Hemodinámica del Hospital de Cardiología, Centro Médico Nacional Siglo XXI, Instituto Mexicano del Seguro Social.
Correspondencia:
Arturo Abundes Velasco. Servicio de Hemodinámica del Hospital de Cardiología, Centro Médico Nacional Siglo XXI, Instituto Mexicano del Seguro Social.
Av. Cuauhtémoc # 330. Col. Doctores.
06725. México, D.F.
E–mail: arab155@hotmail.com
Recibido: 17 junio 2005.
Aceptado: 30 junio 2005.
RESUMEN
Presentamos una revisión acerca de la enfermedad obstructiva carotídea, sus riesgos y algunos aspectos de diagnóstico, el tratamiento quirúrgico y mediante la aplicación de stents. Destacamos a la alteroesclerosis, su importancia epidemiológica a futuro próximo, su impacto en la morbimortalidad y sus consecuencias en México. Hacemos hincapié en la importancia del diagnóstico clínico y posteriormente el apoyo mediante métodos diagnósticos no invasivos bien seleccionados. El control de los factores de riesgo es la estrategia básica que debemos apoyar y hacemos énfasis en la utilidad de la terapia con antiplaquetarios e hipolipemiantes potentes. Se menciona el tratamiento quirúrgico como la base terapéutica tradicional en subgrupos de pacientes seleccionados en donde ha probado disminuir la morbi–mortalidad. En la actualidad se discute la conversión progresiva al tratamiento endovascular con stents, los ventajas y desventajas de cada una de ellas, basados en los resultados de estudios que comparan a ambas estrategias. Resaltamos los más importantes y recientes estudios en relación al avance tecnológico de los stents y de los sistemas de protección distal antiembólicos, mostrando una mejora importante de los resultados inmediatos y a largo plazo y por último, señalamos algunos pasos y cuidados del aspecto técnico para la ejecución apropiada del procedimiento. Este trabajo no pretende ser una norma sino es una visión del autor acerca de esta patología y, sus recomendaciones para el abordaje.
Palabra clave: obstrucción carotídea, tratamientos médicos, quirúrgicos, stents.
ABSTRACT
This work is a review on the carotid obstructive disease and aspects about diagnostic and therapeutical approaches. We focus on atherosclerosis, its epidemiologic relevance in a near future, as well as its impact on morbidity and mortality and its consequences in Mexico. We emphasize the importance of clinical diagnosis and non–invasive diagnostic tests; also, the fact that the control of risk factors is the core of the strategy to follow, as well as pharmacologic therapy with antiplatelet agents and lipidlowering drugs. Surgical treatment is the traditional therapeutical approach in selected patients, where it has proved to diminish both morbidity and mortality. Nowadays, endovascular treatment with stents has be come more popular. The advantages and disadvantages of both approaches based on the results from several studies that compare them are discussed. The most important and recent studies regarding the techological advances of stents and distal antiembolic protection systems including immediate and longterm results, are shown. Finally, some guidelines concering technical aspects for the accurate performance of the procedure are given. This work is only the authors view and recommendations on this pathology's diagnostic and therapeutical approaches, and does not attempt to be stablished as an standard procedure.
Key words: carotid obstruction, treatments medical, sugical, stenis.
La ateroesclerosis
De acuerdo a los datos reportados por el INEGI en México la esperanza de vida se ha incrementado en forma considerable, en 1950 era en mujeres de 50, en hombres de 45 años ya en el año 2000 en mujeres de 77 y hombres 72 años y se calcula que aumente una década para el año 2030 gráfica 1.

Este importante cambio de la esperanza de vida se ha asociado a un incremento de la incidencia de enfermedades oncológicas y degenerativas dentro de las cuales la más importante es la ateroesclerosis.
La causa más importante de muerte en el mundo y en nuestro país se deriva a las complicaciones de la ateroesclerosis como el infarto agudo, la muerte súbita, las arritmias malignas, el accidente vascular cerebral, los aneurismas aórticos etcétera.
En el ser humano entre las regiones arteriales más propensas a la ateroesclerosis se encuentran las carótidas, las arterias coronarias, la aorta abdominal y las arterias íleo femoral.
El paciente portador de cardiopatía isquémica se asocia a enfermedad vascular periférica o carotídea en aproximadamente el 30 al 35%, por lo tanto cuando se aborda a un paciente portador de esta entidad es preciso realizar un estudio clínico y de ser necesario con métodos diagnósticos no invasivos en forma integral de la anatomía arterial.
Se espera que en los próximos años en México nos enfrentemos a un incremento epidémico de esta entidad y sus consecuencias, por lo que es importante se inicien campañas de detección y sobre todo de prevención.
Por otro lado, debemos estar preparados para el estudio y manejo de las complicaciones de la ateroesclerosis, lo que implica que se requieren inversiones muy importantes en el orden económico y de preparación de recursos humanos para atender adecuadamente a los pacientes potenciales en todo el país.
La enfermedad obstructiva carotídea
La causa más común de obstrucción de las arterias carótidas es la ateroesclerosis; sin embargo, existen otras causas más raras como son el antecedente de radioterapia de cuello, las obstrucciones extra arteriales, la reestenosis poscirugía o posangioplastía.
Una de las complicaciones más temidas de esta enfermedad es el accidente vascular cerebral con secuelas neurológicas habitualmente irreversibles.
La enfermedad carotídea asintomática tiene un riesgo mayor de complicaciones cerebrales cuando la estenosis es mayor del 80%, y cuando existen síntomas el riesgo se presenta con obstrucciones del 50% o más.
Con el conocimiento de la historia natural de esta entidad, se establecen las siguientes probabilidades de riesgo por año de padecer un accidente vascular cerebral (AVC) como se muestra en la tabla 1.

La estenosis ateroesclerosa carotídea puede condicionar un evento cerebrovascular por, embolia, por progresión del trombo o por oclusión total con enfermedad contra lateral.
El riesgo de un evento cerebro vascular es dependiente de la severidad de la estenosis, de la presencia de lesión ulcerada y/o con trombos y de los síntomas neurológicos inestables. (AVC reciente o isquemia cerebral transitoria).
Los métodos diagnósticos
La historia clínica sigue siendo el pilar fundamental para el diagnóstico, la exploración detallada del paciente es muy importante.
Es indispensable contar con la valoración por un neurólogo del paciente en estudio sobretodo si se pretende realizar algún procedimiento de revascularización y esta valoración deberá repetirse durante y posterior al procedimiento.
Ante la sospecha clínica de esta entidad podemos contar con métodos diagnósticos para valorar la severidad de la obstrucción de la carótida (ultrasonido y duplex, angiorresonancia magnética) y para valorar la repercusión a nivel cerebral (gamagrama cerebral, tomografía axial computarizada y resonancia magnética).
El ultrasonido carotídeo duplex es un método sencillo de gran utilidad y que se puede realizar en la mayoría de los centros hospitalarios, con un costo accesible, se ha reportado una gran sensibilidad y especificidad comparada con la angiografía carotídea.
Los criterios de grados de velocidad para valorar la estenosis de la carótida interna mediante el empleo del ultrasonido carotídeo y duplex se muestran en la tabla 21.

La correlación de la angiografía con el duplex carotídeo en estenosis moderada tiene una sensibilidad del 92% y especificidad del 81%, y en lesiones mas criticas con obstrucciones entre el 70 al 99%, resulta del 97de sensibilidad y 98% de especificidad.
La importancia del diagnostico no invasivo estriba en el menor riesgo de provocar un evento vascular isquémico comparado con la angiografía, la combinación de duplex carotídeo con angiorresonancia pre intervención ha demostrado mejores resultados al disminuir la tasa de AVC.2
Con los avances en los nuevos equipos de resonancia magnética es probable que en el futuro podamos no sólo valorar la severidad de las obstrucciones, sino la composición de las placas e identificar las que aun no siendo significativas por obstrucción tengan mayor riesgo de ruptura, sangrado o embolización con lo que probablemente las indicaciones actuales de intervención sea mas especificas en el futuro.
Jian–Ming 3 evaluó mediante resonancia magnética con multicontraste la precisión valorar mediante este equipo alas placas ateroesclerosas carotídeas y compararla con la clasificación histológica del American Heart Association de placas de ateroesclerosis de pacientes programados para endarterectomía quirúrgica y analizando los especímenes quirúrgicos obtenidos (ver tabla 3). Las imágenes se emplearon para clasificar las placas de acuerdo a la capa fibrosa, calcificación, núcleo lipídico o necrótico, hemorragia y fibrosis. La correlación de la clasificación obtenida mediante RMN y la histológica posquirúrgica fue del 80.2%, (202/252) y la correlación fue excelente con las lesiones mas severas y complejas (IV–VIII).

Se recomienda una evaluación ya sea mediante tomografía axial computada o resonancia magnética, antes de cualquier intervención, ya que es de importancia pronostica el conocimiento del estado cerebral previo, siendo de malo cuando existe severo daño, atrofia o múltiples infartos previos.
La angiografía carotídea sigue siendo el estándar de oro para el diagnóstico de esta entidad y es obligatorio realizarla antes de cualquier intervención ya sea quirúrgica o aplicación de stent, y deberá ser un estudio tanto de los troncos supra aórticos en forma selectiva, así como de la circulación intracraneal y muy importante la valoración del estado funcional del la circulación del polígono de Willis.
Las indicaciones para realizar una angiografía carotídea selectiva con la finalidad diagnóstica en la actualidad se pueden apreciar en la tabla 4.

Tratamiento médico
Los tratamientos actuales del control de los factores de riesgo para ateroesclerosis han sido mejorados sustancialmente con disminución del tabaquismo, el control de hipertensión arterial y con la terapia agresiva hipolipemiante mediante las estatinas.
En un estudio muy interesante desarrollado en pacientes que se programaron para endarterectomía quirúrgica, se observó que en el grupo de pacientes tratados agresivamente mediante pravastatina previa a la cirugía comparado con un grupo control se demostró que las placas ateroesclerosis extraídas contenían significativamente menos contenido de lípidos, de LDL oxidado y macrófagos, lo que habla de una muy efectiva disminución de la progresión de la placa o incluso regresión de la misma y del importante componente inflamatorio4.
Se ha demostrado la eficacia de el tratamiento antiagregante plaquetario agresivo que consiste en la asociación de aspirina y clopidogrel después de la endarterectomía carotídea, disminuyendo las embolizaciones poso pe rato rias de un 18% en pacientes tratados únicamente con aspirina a un 2.2% de los tratados además con clopidogrel5.
El estudio doble ciego controlado Caress6 comparo la incidencia de eventos embólicos asintomáticos, monitorizados mediante Doppler intracraneal, en pacientes con enfermedad carotídea sintomática significativa, comparando un grupo tratado con aspirina únicamente a los tratados mediante aspirina mas clopidogrel y a los 7 días de tratamiento de demostró una reducción de estos eventos de un 43.7% en el grupo con tratamiento doble comparado con un 72.7% del grupo tratado con aspirina sola.
La estrategia de terapia médica apropiada que ha demostrado beneficios indiscutibles y que deben tomarse en cuenta en todos los pacientes se muestran en la tabla 5.

Tratamiento quirúrgico
Existen dos importantes estudios comparando el tratamiento medico vs endarterectomía quirúrgica en donde se demuestra una importante reducción del riesgo de accidente vascular cerebral a favor del tratamiento quirúrgico en pacientes seleccionados.7–8
En el estudio NASCET el riesgo de AVC fue significativamente disminuido mediante la cirugía, con tratamiento médico 26% y con el quirúrgico 9%. En el otro importante estudio ACAS también en forma consistente se mejora el pronóstico mediante el tratamiento quirúrgico disminuyendo el riesgo de 10.6% con tratamiento medico vs 4.8% mediante cirugía.
Guías para indicar la revascularización basados en nascet y acas
• Sintomáticos: Indicada en lesiones del 60% en las mujeres y del 50% en los hombres siempre y cuando el riesgo de EVC o muerte sea de 6% o menor.
• Asintomáticos: Indicada en lesiones del 70% en mujeres y del 60% en hombres, siempre y cuando el riesgo de EVC o muerte sea menor del 3%.
Existe una clasificación de riesgo quirúrgico basado en el estado neurológico, factores angiográficos adversos, riesgos médicos (enfermedad pulmonar obstructiva crónica, insuficiencia renal, etcétera) que marcan los resultados quirúrgicos inmediatos y las posibles complicaciones, del riesgo I es de bajo riesgo de II–III riesgo intermedio y IV–VI alto, ver tabla 69

Tratamiento mediante aplicación de stents
El stent carotídeo es en la actualidad un tratamiento alternativo al quirúrgico 10–18. La meta es la prevención del accidente vascular cerebral en ambos procedimientos en la enfermedad carotídea extra craneal.
La causa mayor de complicaciones iniciales durante la aplicación del stent se relacionaba al problema de embolización distal17, lo que ha fomentado en el desarrollo e investigación de los sistemas de protección distal.
La edad avanzada es el marcador más importante de complicaciones neurológicas, como él que se evidencia en los resultados en los pacientes mayores de 80 años18 (tabla 7).

Varias situaciones de riesgo mayores para cirugía representan las indicaciones ideales para el stent, como la reestenosis después de cirugía, la estenosis debido a la radiación de cuello y el antecedente de cirugía radical de cuello, y lesiones en el segmento distal de la arteria carótida interna o la bifurcación retro mandibular.
En general, los factores sistémicos y de comorbilidad aumentan el riesgo de la cirugía, mientras que los locales anatómicos y de las características de la lesión aumentan el riesgo del stent. (>90% estenosis), oclusión total, tortuosidad, calcificación y ateroesclerosis de los vasos carotídeos, origen tortuoso y angulado de la arteria carótida interna.
Está claramente definido las indicaciones más aceptadas para la aplicación de stents las cuales son:
1. Estenosis Carotídea posradioterapia
2. Lesiones Carotídeas quirúrgicamente inaccesibles (región cervical extracraneal alta)
3. Lesiones aorto–ostiales
4. Estenosis en el tercio proximal de carótida común.
Con el advenimiento los avances técnicos los resultados clínicos han mejorado en los últimos años, haciendo posible incluso realizar el procedimiento en las indicaciones probables y dudosas de antaño. En la actualidad mediante una adecuada selección podrían ser tratadas con stent las siguientes:
1. Posendarterctomía carotídea
2. Comorbilidad quirúrgica elevada (enfermedad cardiopulmonar severa).
3. Enfermos con ACV en evolución.
Hay que tomar en cuenta que existe en esta técnica una curva de aprendizaje por lo que se recomienda para iniciar la experiencia y bajar la morbimortalidad elegir casos de menor riesgo e incrementar la dificultad de los mismo con forme se obtenga más experiencia.
Se considera de mayor riesgo para la cirugía a pacientes con re estenosis por enderarterectomía previa y pacientes con estenosis posradiación.
Existe mayor riesgo de complicaciones para ambos métodos si existe un accidente vascular cerebral (AVC) en evolución, o antecedentes de isquemia cerebral transitoria progresiva, o un AVC reciente.
Por otro lado, existen pacientes con enfermedades múltiples (insuficiencia renal, enfisema pulmonar, trastornos metabólicos etcétera) que incrementan los riesgos para cualquier método.
En una tercera parte de los pacientes con afección carotídea coexiste enfermedad coronaria significativa lo que incrementa los riesgos de muerte e infarto al miocardio, en especial si el paciente presenta un síndrome isquémico agudo, enfermedad del tronco o múltiples vasos por lo que se recomienda estratificar al paciente con métodos no invasivos y en la mayoría de ellos realizar una coronariografía diagnóstica que de acuerdo a los resultados encontrados podría estar indicada la revascularización coronaria previa a la carotídea.
Lesiones altas (cervical 1–2) de carótidas implican una dificultad técnica mucho mayor para la cirugía.
Basados en la historia natural de la enfermedad las indicaciones de stent son:
• Asintomáticos: hombres con lesiones del 60% y mujeres con lesiones del 70%, con posibilidad de complicaciones por el procedimiento menos del 3%.
• Sintomáticos: lesiones del 50% o mayor y con posibilidad de complicaciones menor del 5%.
Las contraindicaciones relativas para aplicar un stent son las siguientes:
1. Tortuosidad severa, arco aórtico ateromatoso, calcificado y deformado con acceso muy difícil.
2. Trombo pedunculado en el sitio de la lesión.
3. Insuficiencia renal severa (medio de contraste).
4. AVC reciente (3 semanas).
5. Pacientes que no toleren antiplaquetarios orales.
En un estudio multi céntrico (Alemania, Austria y Suecia), enrolaron 2,142 pacientes de alto riesgo, seguidos por 30 meses, 57% sintomáticos, empleando stent en el 98%. El sistema de protección se empleo en la mitad de la serie. La muerte o AVC resulto en 3.0%. La mortalidad 0.7%, AVC mayor 1.4% y menor 0.8%, concluyendo que el stent carotídeo es una alternativa a la cirugía en este grupo de pacientes19 (ver fotografías 1–3)(1,2,3).



PROTECCIÓN DISTAL
Mediante el empleo de filtros se reporta que aproximadamente entre el 60 al 100% de las veces es posible recolectar detritus posteriores a la dilatación con balón o a la aplicación del stent.
En el análisis de los detritus recuperados, se encuentran restos de trombos viejos, fragmentos de calcio, neutrófilos, cristales de colesterol, trombo reciente y células espumosas20–21.
El riesgo de embolización se incrementa por la manipulación agresiva del catéter guía, la dilatación con el catéter balón (en particular de diámetro grandes), el implante del stent y la dilatación pos–stent22–23.
Los registros oficiales de los estudios clínicos de empleo de sistemas de protección distal, preliminares fueron prometedores e indicaban que estas estrategias se asociaban con una incidencia mas baja de eventos embólicos neurológicos, en particular disminuye notablemente la tasa de AVC mayor24–26. Estos hallazgos han sido confirmados con estudios más recientes como podemos apreciar en la tabla 8.
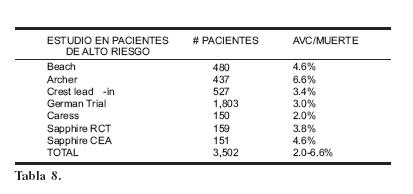
De acuerdo a las guías de AHA/ACC en pacientes de bajo riesgo que se someten a cirugía es aceptado un riesgo de AVC en pacientes asintomáticos menor del 3% y en sintomáticos menor del 6%.
Es en base a estos resultados con estudios más modernos utilizando sistemas de protección distal en donde se aprecia que el resultado mediante la aplicación de stents es equivalente a la cirugía sin los inconvenientes de la misma (la herida, el mayor dolor, más días de hospitalización, la cicatriz etcétera).
Los resultados de estudios como el Beach, Archer, Sapphire, Caress, Crest y German Trial27–28, han demostrado equivalentes resultados a la endarterectomía en casos bajo riesgo para esta última, por lo que en la actualidad, el espectro de pacientes tratados con stent comparados con cirugía van en expansión. En nuestro país existe un notable rezago en el número de instituciones que realizan este procedimiento por lo que pocos pacientes se han beneficiado con esta terapéutica, es importante informar a la población, incidir en la educación médica.
Protocolo y selección clínica
La selección cuidadosa antes del procedimiento es esencial para la aplicación del stent. Los pacientes diagnosticados mediante métodos no invasivos de estenosis carotídea, pueden ser ingresados al hospital el día previo o el mismo día del procedimiento, (obtiene una firma de hoja de consentimiento de riesgo beneficio), todos los pacientes se evalúan por un neurólogo para documentar el estado clínico antes del procedimiento y calificar con la escala de riesgo de AVC y otras mediciones funcionales. Pacientes sintomáticos o pacientes con la historia de AVC o isqumia cerebral transitoria y aquéllos con un examen neurológico anormal se requiere una TAC o RM para documentar lesiones resultantes. Antes de la aplicación del stent, a todos los pacientes se les debe realizar una angiografía de troncos supra–aórticos. La terapia antiplaquetaria se inicia a todos los pacientes diariamente con aspirina a dosis de 300 mg y clopidogrel 75 mg día, preferentemente iniciarlo cuatro días antes al procedimiento. En caso de no haber recibido antes clopidogrel se debe administrar una carga de 450 mg a 600 mg una hora antes del procedimiento.
Técnica
Se emplea anestesia local al sitio de acceso vascular femoral. Se evalúa el estado neurológico. Se monitoriza el electrocardiograma, la frecuencia cardiaca y la tensión arterial a lo largo del procedimiento29.
Es importante el reconocer y saber manejar las complicaciones durante el procedimiento: (bradiarritmias, hipotensión, sincope). Los pacientes pueden deambular a las 6 horas después del procedimiento (si se aplica algún dispositivo del sellado del acceso vascular y pudiera indicarse la deambulación temprana (en las primeras 2 horas) y se recomienda una evaluación por un neurólogo a las 24 horas del procedimiento30.
La angiografía
El acceso arterial femoral es el abordaje recomendado preferido. La evaluación de angiográfica diagnóstica es de indispensable para determinar el origen de las arterias braquiocefálicas del arco aórtico (inyecciones selectivas), ambas bifurcaciones carótidas en por lo menos dos proyecciones ortogonales, las arterias vertebrales. Las arterias intracraneales se estudian a través de las arterias carótida y la arteria vertebral dominante. La angiografía inicial completa inmediatamente antes del procedimiento de las arterias braquiocefálicas tiene varias ventajas, el valorar la severidad de la estenosis carotídea, detectar condiciones anatómicas desfavorables para el abordaje, evaluar el estado de la carótida contra lateral, valorar las limitaciones de flujo intracerebral distal del la arteria carótida interna por enfermedad obstructiva y las imágenes obtenidas previas sirven como guías para el procedimiento intervencionista (road maping).
Los riesgos principales se relacionan al uso de medio de contraste iodado y el riesgo de un evento neurológico. En un equipo muy experimentado en donde se incluye a un neurorradiólogo el riesgo es de (0.1–0.2%).
La plataforma
Empleamos un introductor 6 o 7 Fr, a través vía femoral, en la aorta torácica descendente una distancia corta debajo del origen de la arteria de la subclavia izquierda. Mediante un catéter preformado se cánula selectivamente la arteria carótida externa y se introduce una guía tipo amplatzer de alto soporte y se avanza el introductor hasta la carótida común (el road maping es útil en esta fase). En cuanto el introductor se encuentre posicionado se administran 4,000 a 5,000 unidades de heparina a través del introductor. El tiempo usual del procedimiento es entre 20 a 40 minutos por lo que raramente se requieren dosis extras de heparina. Las dosis mayores de heparina pueden aumentar el riesgo de hemorragia cerebral severa. La colocación del introductor en la arteria carótida común en forma segura y expedita es la clave del éxito del procedimiento.
Atravesando la estenosis
Se adquieren angiogramas básicos empleando el introductor. Se seleccionan las proyecciones apropiadas, que sirve para mostrar la severidad máxima de la estenosis. Es útil la angiografía cuantitativa para medir el porcentaje de la estenosis y el diámetro de la arteria carótida común. La angulación de la proyección puede no ser la misma para valorar la estenosis máxima.
La proyección activa debe separar las arterias carótida interna y externa lo máximo y mostrar claramente sus orígenes u ostiums.
Para vigilar el estado neurológico en forma continua y particularmente la fuerza de la extremidad superior, se le da al paciente un juguete que se apriete y emita un chillido en el brazo contralateral de la arteria carótida tratada del paciente.
Sistema de protección del distal
Siempre que se pueda deben ser utilizados ya que han mostrado su utilidad al disminuir la probabilidad de complicaciones31.
Pre dilatación de la lesión
En la actualidad, la mayoría de procedimientos del stent carotideo se realiza usando protección del distal. El trabajo de experimental de Ohki et al 20 que demostró que material embolico es liberado a través de las ventanas de la aplicación de un stent directo y que la predilatación fija a la pared estos elementos antes de implantar el stent. Para la predilatación se emplean catéteres balón coronarios de bajo perfil de 4mmx40mm.
Si se emplean stents de nitinol por lo general son de 20 mm de longitud, y si son del tipo del Wallstent de 40 mm (este último tiende a acortarse una vez liberado, la longitud final en general suele ser de 30 mm). Se recomienda una guía 0.014 de alto soporte para el avance del stent. Actualmente, todos los stents autoexpandibles (Nitinol y Wallstent) son compatibles con guías 0.014.
El implante del stent
• stent expandible con balón: las únicas indicaciones para usar stents expandibles con balón en la carótida son:
1. Estenosis ostial de la arteria carótida común.
2. Lesión de la arteria carótida interna alta en el segmento intrapetrosos.
3. Cuando los stents auto expandibles no pueden avanzar suavemente a través de la estenosis (sin resistencia) a pesar del pre dilatación con catéter balón adecuado.
• stent autoexpandible: son los que rutinariamente se emplean. Se selecciona el diámetro del stent auto expandible por lo menos de 1 a 2 mm más grande que el segmento del vaso de referencia de mayor diámetro que va a ser cubierto por el stent, (casi siempre la arteria carótida común). En el caso del Wallstent, un stent de 20 mm largo es el apropiado ya que al no expandirse a 10 mm en términos generales terminará cubriendo de 30 a 40 mm de longitud. En el caso de stent de nitinol, se emplean longitudes 30 o 40 mm longitud (10 mm en el diámetro). En casi todos los casos el stent se aplica desde la carótida común dirigido hacia la interna por lo que se encarcela a la carótida externa, lo cual no es un problema mayor. Las angiografías subsecuentes usualmente muestran permeabilidad de esta arteria y solo en raras ocasiones su oclusión15. Si esta se ocluye o se estenosa posteriormente o después de la posdilatación del stent o si el paciente tiene síntomas (dolor mandibular, dolor facial) este vasos se puede recanalizar a través de la malla del stent empleando las técnicas convencionales utilizadas en las arterias coronarias.
Posdilatación
Usualmente el stent es posdilatado con un catéter con balón de 5 a 5.5 mm (raramente 6.0 mm de diámetro, pero nunca más grande).
El retiro del dispositivo de protección distal
A. Sistema de oclusión con globo tipo: percusurge
a. La aspiración:
• Antes de desinflar el globo de oclusión, se pasa un catéter con punta en biselado largo para aspiración, el cual se pasa a través de la guía metálica.
• Se realiza succión constante con una jeringa de 20 o 30 ce el catéter de aspiración se retira despacio hacia la bifurcación y se empuja hasta la cercanía del globo.
• Con esta maniobra se aspira aproximadamente 50 a 60 mi de sangre.
• El objetivo es la aspiración del material embólico atrapado por el balón para prevenir una embolia mayor una vez que se desinfla el globo.
b. El desinflado:
• Aun con la aspiración activa se monta nuevamente el sistema de desinflado (el adaptador del microseal).
• En cuanto la aspiración está completa, el globo se desinfla y se realiza el último angiograma.
B. Los filtros: emplea en general un catéter especial para la recuperación de los filtros.
La valoración por angiografía al final:
a. Carotídea:
1. Después de la posdilatación del stent se realiza una angiografía final con sustracción digital en la misma proyección en donde se visualizó la máxima estenosis.
2. Si se empleo un dispositivo de protección distal se debe tener atención especial en el sitio donde se mantuvo tal dispositivo.
b. Intracranial:
• No se acostumbra la adquisición de angiografías de vasos intracraneales después del implante del stent.
El retiro del introductor y la hemostasia en el sitio de acceso:
El introductor es retirado con una guía metálica en su interior hasta la arteria iliaca y se intercambia por un introductor corto de tamaño apropiado 7 u 8 F. Teniendo cuidado que el tiempo activado de coagulación se encuentre por debajo de 150 segundos. En la actualidad la hemostasia del sitio de acceso se puede realizar con dispositivos de cierre (angioseal), Se prefiere emplear sistemas 6F por lo que el sistema de cierre puede ser para esta medida, con estas técnicas el paciente pudiera ser dado de alta el mismo día30.
CONCLUSIONES
Con el equipo y las técnicas actuales la mortalidad y la morbilidad de accidente vascular cerebral con la aplicación de stent carotídeo se encuentran en el rango del 3%, equivalente o más baja que los pacientes tratados quirúrgicamente7,8.
Se ha confirmado en estudios clínicos serios y rigurosos la baja tasa de re estenosis con la aplicación de stent así como de morbimortalidad y eventos cerebro vasculares 16–18.
En ambas técnicas tanto la quirúrgica como en la aplicación de stent pueden ocurrir los eventos embólicos. Cada una de estas técnicas la incidencia de isquemia o embolia dependerá del procedimiento técnico meticuloso y una especialización del personal, así como del volumen de pacientes tratados.
Los dispositivos de neuro protección han reducido mucho más el riesgo de embolias, y por lo tanto se han mejorado aun más los resultados del stent carotídeo.
Existe también una mejoría de los equipos disponibles para los stents carotídeos. La tendencia es bajar el perfil y que el tipo de entrega sea sobre la cuerda, se están diseñando introductores especiales, así como guías metálicas y catéteres con balón. Es probable que diferentes diseños de stents se requieran para las diferentes anatomías de la bifurcación carotídea.
El stent carotídeo es una opción aceptada para pacientes de alto riesgo quirúrgico17,32–36, se están realizando estudios clínicos comparando ambos métodos en los casos convencionales de estenosis carotídea37–38. Ya se ha definido en la actualidad que la aplicación de los stents carotídeos son equivalentes a la alternativa quirúrgica pero sin los inconvenientes de esta última.
El estudio (ICSS) International Carotid Stenting Study, inicio el enrolamiento en mayo del 2001 y concluirá el estudio en diciembre del 2007 esperando incluir a 1,500 pacientes y que dará respuestas más concretas acerca del papel de la terapia endovascular carotídea.
Los stents biodegradables y actualmente los stents medicados podrán mejorar los resultados a largo plazo actuales, más que nada incidiendo en la disminución de la re estenosis.
REFERENCIAS
1. Faught WE, Mattos MA, Van Bemmelen PS, Hodgson KJ, Barkmeter LD, Ramsey DE. et al. Color–flow duplex scanning of carotid arteries: new velocity criteria based on receiver operator characteristic analysis for threshold stenoses used in the symptomatic and asymptomatic carotid trials. J Vase Surg (United States) 1994; 19(5):818–27. [ Links ]
2. Kuntz KM, Skillman JJ, Whittemore AD. Carotid endarterectomy in asymptomatic patients–is contrast angiography necessary? A morbidity analysis. J Vase Surg 1995; 22(6):706–14. [ Links ]
3. Jian–Ming Cai, Hatsukami TS, Ferguson MS, Small R, Polissar NL, Yuan C. Classification of human carotid atherosclerotic lesions with in vivo multicontrast magnetic resonance imaging. Circulation 2002; 106:1368–73 [ Links ]
4. Milita Crisby, Gunilla Nordin–Fredriksson, Prediman K. Shah, Juliana Yano, Jenny Zhu, Jan Nilsson Pravastatin. Treatment increases collagen content and decreases lipid content, inflammation, metalloproteinases, and cell death in human carotid plaques: implications for plaque stabilization. Circulation 2001; 103: 926–33. [ Links ]
5. David A. Payne, Chris I. Jones, Paul D. Hayes, Matthew M. Thompson, et al. Beneficial effects of clopidogrel combined with aspirin in reducing cerebral emboli in patients undergoing carotid endarterectomy. Circulation 2004; 109:1476–81. [ Links ]
6. Hugh S. Markus, FRCP Dirk W. Droste, Manfred Kaps, Vincent Larrue, Kennedy R. The clopidogrel and aspirin for reduction of emboli in symptomatic carotid stenosis (CARESS) Trial. Circulation. 2005; 111:2233–40. [ Links ]
7. Beneficial effect of carotid endarterectomy in symptomatic patients with high–grade carotid stenosis. North American Symptomatic Carotid Endarterectomy Trial Collaborators. N Engl J Med 1991; 325:445–53. [ Links ]
8. Endarterectomy for asymptomatic carotid artery stenosis. Executive committee for the asymptomatic carotid atherosclerosis study. JAMA 1995; 273:1421–8. [ Links ]
9. Sundt's Philadelphia, P: WB Saunders Co;1994;241–7. [ Links ]
10. Mathias la K. Stenting in arteriosclerotic disease in the carotid artery. J Interven Cardiol 1997; 10:469–77. [ Links ]
11. Diethrich EB, Ndiaye M, Reid DB. Stenting in the carotid artery: initial experience in 110 patients. J Endovasc Surg 1996;3:42–62. [ Links ]
12. Roubin GS, Yadav S, Iyer SS. Carotid stent–supported angioplasty: a neurovascular intervention to prevent stroke. Am J Cardiol 1996;78:8–12. [ Links ]
13.Theron JG, Payelle GG, Coskun O, Huet HF, Guimaraens L. Carotid artery stenosis: treatment with protected balloon angioplasty and stent placement. Radiology 1996; 201:627–36. [ Links ]
14.Wholey MH, Wholey M, Mathias K, Roubin GS, Diethrich EB, Henry M, et al. Global experience in cervical carotid artery stent placement. Catheter Cardiovasc Interv 2000; 50:160–7. [ Links ]
15. Vitek JJ, Iyer SS, Roubin GS. Carotid stenting in 350 vessels; Problems faced and solved. J Invasive Cardiol 1998; 10:311–4. [ Links ]
16. Roubin GS, New G, Iyer SS, Vitek JJ, Al–Mubarak N, Liu MW, et al. Immediate and late clinical outcomes of carotid artery stenting in patients with symptomatic and asymptomatic carotid artery stenosis: A 5–year prospective analysis. Circulation 2001; 103:532–7. [ Links ]
17. Shawl F, Kadro W, Domanski MJ, Lapetina FL, Iqbal AA, Dougherty KG. Safety and efficacy of elective carotid artery stenting in high–risk patients. J Am Coll Cardiol. 2000; 35(7):1721–8. [ Links ]
18. Endovascular versus surgical treatment in patients with carotid stenosis in the carotid and vertebral artery transluminal angioplasty study (CAVATAS): a randomized trial. Lancet 2001; 2;357(9270):1729–37. [ Links ]
19. Theiss W, Hermanck P, Mathias K, Ahmadi R, Heuser L, Hoffman F. Pro CAS: A prospective refristry of carotid angioplasty and stenting. In Munich, Germany: German Societies of Angiology and Radiology 2002;19. [ Links ]
20. Ohki T, Feith FJ. Carotid artery stenting: utility of cerebral protection devices. J Invasive Cardiol. 2001 ;13(1):47–55. [ Links ]
21. Mathur A, Roubin GS, Iyer SS. Predictors of stroke complicating carotid artery stenting. Circulation 1998; 97:1239–45. [ Links ]
22. Ohki T, Marin ML, Lyon RT. Ex vivo human carotid artery bifurcation stenting: correlation of lesion characteristics with embolic potential. J Vase Surg 1998; 27:463–71. [ Links ]
23. Al–Mubarak N, Roubin GS, Vitek JJ, Iyer SS, New G, Leon MB. Effect of the distal–balloon protection system on microembolization during carotid stenting. Circulation 2001; 23:104(17);1999–2002. [ Links ]
24. Henry M, Amor M, Klonaris C, Henry I, Masson I, Chati Z, et al. Angioplasty and stenting of the extracranial carotid arteries. Tex Heart Inst J. 2000;27(2):150–8. [ Links ]
25. Reimers B, Corvaja N, Moshiri S, Sacca S, Albiero R, Di Mario C, et al. Cerebral protection with filter devices during carotid artery stenting. Circulation 2001 ;3;104(1):12–5. [ Links ]
26. Al–Mubarak N, Colombo A, Gains AP, Iyer SS, Corvaja N, Cleveland TJ. Multicenter evaluation of carotid artery stenting with a filter protection system. JACC 2002; 39(5):841–6. [ Links ]
27. Sapphire. Carotid stenting superior to endarterectomy in high–risk patients.http://www.clevelandclinic.org/heartcenter/pub/news/archive/2002/sapphire11_02.asp 2005. [ Links ]
28. Carotid revascularization using endarterectomy or stenting systems (CARESS): phase I clinical trial. J Endovasc Ther 2003; 10(6):1021–30. [ Links ]
29. Gomez CR, Roubin GS, Dean LS, et al. Neurological monitoring during carotid artery stenting: the Duck Squeezing Test. J Endovasc Surg 1999; 6:332–6. [ Links ]
30. Al–Mubarak N, Roubin GS, Vitek JJ, NewG, Iyer SS. Procedural safety and short–term outcome of ambulatory carotid stenting. Stroke 2001; 32(10):2305–9. [ Links ]
31. Al–Mubarak N, Vitek JJ, Iyer S, New G, Leon MB, Roubin GS. Embolization via collateral circulation during carotid stenting with the distal balloon protection system. J Endovasc Ther. 2001; 8(4):354–7. [ Links ]
32. Mathur A, Dorros G, Iyer SS, Vitek JJ, Yadav SS, Roubin GS. Palmaz stent compression in patients following carotid artery stenting. Cathet Cardiovasc Diagn 1997; 41(2):137–40. [ Links ]
33. MathurA, Roubin GS, Gomez CR. Elective carotid artery stenting in the presence of contralateral occlusion. Am J Cardiol 1998; 81:1315–7. [ Links ]
34. Al–Mubarak N, Roubin GS, Iyer SS, Gomez CR, Liu MW, Vitek JJ. Carotid stenting for severe radiation–induced extracranial carotid artery occlusive disease. J Endovasc Ther 2000; 7(1):36–40. [ Links ]
35. Al–Mubarak N, Roubin GS, Liu MW, Dean LS, Gomez CR, Iyer SS. Early results of percutaneous intervention for severe coexisting carotid and coronary artery disease. Am J Cardiol 1999; 84(5):600–2, A9. [ Links ]
36. New G, Roubin GS, Iyer SS, Vitek JJ, Wholey MH, Diethrich EB. Safety, efficacy, and durability of carotid artery stenting for restenosis following carotid endarterectomy: a multicenter study. J Endovasc Ther 2000;7(5):345–52. [ Links ]
37. Hobson RW 2nd, Howard VJ, Brott TG, Howard G, Roubin GS, Ferguson RD. Organizing the Carotid Revascularization Endarterectomy versus Stenting Trial (CREST): National Institutes of Health, Health Care Financing Administration, and industry funding. Curr Control Trials Cardiovasc Med 2001; 2(4):160–4. [ Links ]
38. Roubin GS, Hobson RW 2nd, White R, Diethrich EB, Fogarty TJ, Wholey M, et al. Crest and Caress to evaluate carotid stenting: time to get to work. J Endovasc Ther 2001; 8(2):107–10. [ Links ]














