Introducción
La enfermedad por arañazo de gato (EAG) es causada por Bartonella henselae, bacilo Gram negativo pleomórfico intracelular. Su principal reservorio es el gato doméstico, el cual se infecta a través de la mordedura de la pulga Ctenocephalides felis; la transmisión en humanos se da por inoculación en la piel secundaria a un arañazo o mordedura de gato, o también directamente por mordedura del vector artrópodo.1,2
Dentro de las manifestaciones clínicas, el cuadro típico está caracterizado por la formación de la pápula o pústula de tres a ocho días después del arañazo en el sitio de la lesión, junto con una adenopatía regional crónica y solitaria que aparece dos semanas posteriores. También puede presentarse con manifestaciones menos frecuentes, en las cuales se incluye el compromiso extra-ganglionar, destacando la fiebre persistente.3
Se puede sospechar de la enfermedad cuando el paciente refiere algún contacto previo con un gato; sin embargo, el diagnóstico se realiza mediante la detección de anticuerpos anti-Bartonella henselae de tipo IgG e IgM mediante la inmunofluorescencia indirecta (IFI).4
En la literatura existen pocos reportes de casos clínicos pediátricos con manifestaciones atípicas, por lo que el objetivo es la presentación de un paciente preescolar en quien fue difícil llegar al diagnóstico de EAG, dado que solamente presentaba manifestaciones sistémicas.
Presentación del caso
Paciente masculino de tres años y cinco meses de edad que ingresa al Servicio de Emergencia del Hospital Belén de Trujillo, en Perú, por presentar fiebre de tres semanas de evolución caracterizada por picos febriles de hasta 39.9 oC, sin predominio horario, que al inicio cedía a antipiréticos como paracetamol. Además, el paciente tenía hiporexia, así como disminución de peso.
A los seis días de iniciada la fiebre, es evaluado por médico particular, quien diagnostica faringoamigdalitis e indica amoxicilina más ácido clavulánico 50 mg/kg/día por cinco días; por persistencia de fiebre al término del tratamiento acude al hospital, donde se decide su hospitalización para un mayor estudio. No refiere viajes en los últimos tres meses, ni contacto con pacientes con tuberculosis.
Al examen físico, el paciente se observó en regular estado general, eutrófico, febril, pálido +/+++, no presentaba adenopatías, faringe no congestiva y tampoco tenía hepatomegalia o esplenomegalia.
Se solicitaron diferentes estudios durante su estancia hospitalaria para identificar posible causa de la fiebre. El hemograma completo reveló leucocitosis de 14.3 x 103 con 69% de neutrófilos, 5% de abastonados, 64% de segmentados; el valor de proteína C reactiva fue de 34.85 mg/L. El perfil hepático, perfil de coagulación, aglutinaciones para Salmonella, serología para toxoplasmosis, hepatitis, sífilis, monotest para virus de Epstein-Barr, examen de orina, urocultivo, así como el panel inmunológico resultaron negativos, lo mismo que PPD (3 mm).
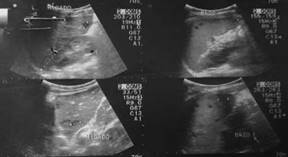
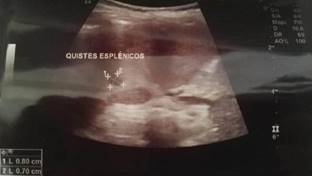
Al quinto día de hospitalización se solicita ecografía abdominal (Figuras 1 y 2), donde se evidencian múltiples microabscesos en hígado y bazo, por lo que se sospecha de etiología bacteriana. Además, se le realiza un aspirado de médula ósea (mielocultivo y mielograma). Se inicia antibiótico como terapia empírica, con ceftriaxona más metronidazol; tras tres días de tratamiento y persistencia del cuadro febril, se decide cambiar a imipenem más metronidazol.
En el mielograma no se observa infiltración neoplásica y el mielocultivo fue negativo para Salmonella y Brucella. Se solicita tomografía axial computarizada abdominal, donde se observan imágenes de microabscesos esplénicos y hepáticos.
Al no presentar mejoría se amplió la anamnesis, encontrándose el antecedente de haber recibido un arañazo de gato en el antebrazo derecho una semana antes de la aparición de la sintomatología, por lo que se solicita IFI para Bartonella henselae. Pasados 10 días, se obtienen resultados de anticuerpos positivos de tipo IgG: 1/256 e IgM > 1/20, por lo que se diagnostica enfermedad por arañazo de gato (sistémica), iniciándose tratamiento sugerido por infectólogo con azitromicina (10 mg/kg VO c/24 horas por 30 días), rifampicina (10 mg/kg VO c/12 horas por 42 días) y gentamicina (3 mg/kg EV c/24 horas por 14 días).
Se realiza una ecografía control a los 10 días de iniciado el tratamiento y los resultados fueron hepatomegalia leve e imágenes hipoecoicas-quísticas focales en hígado y bazo, sugestivas de abscesos en remisión.
Discusión
La EAG es una zoonosis que afecta predominantemente a niños, tiene como principal reservorio al gato y como vector a las pulgas. El agente etiológico asociado con mayor frecuencia es B. henselae; sin embargo, otras especies como B. quintana o B. clarridgeiae también pueden causar la enfermedad. La B. henselae es un bacilo Gram negativo pleomórfico, intracelular y de crecimiento lento. Una vez infectada la persona, se requiere un periodo de incubación entre siete y 10 días para el desarrollo de la enfermedad.5,6
Las manifestaciones de la EAG pueden ser como presentación típica con adenitis regional en 85-90% de los casos, la cual inicia con la aparición de una pápula o pústula no dolorosa en el sitio de la lesión y posterior tumefacción de los ganglios regionales próximos al sitio de inoculación, siendo el orden de frecuencia los ganglios axilares, epitrocleares, de cabeza y cuello, inguinales y femorales. En 50% se acompaña de fiebre, cefalea, hiporexia y mialgias.7 Por otro lado, la forma atípica con compromiso sistémico se da en un 5-10% de casos, incluso en personas inmunocompetentes y se puede evidenciar como síndrome oculoglandular de Parinaud, neurorretinitis, compromiso cerebral, óseo, miocarditis, glomerulonefritis, o bien, como fiebre de origen desconocido (FOD) con compromiso hepatoesplénico, tal como el caso de nuestro paciente. Esta última forma constituye un reto diagnóstico por los múltiples diagnósticos diferenciales que van desde infecciones por otros virus y bacterias como CMV, Epstein-Barr, Salmonella, Brucella, hasta neoplasias.8,9
Con relación con el diagnóstico de la enfermedad, si bien el antecedente epidemiológico del contacto con un gato y las imágenes hipoecoicas en la ecografía abdominal orientan al diagnóstico, el examen serológico confirmatorio es mediante IFI. En la actualidad, se considera que tiene sensibilidad y especificidad de 66-83 y 95-98%, respectivamente.10
En cuanto al tratamiento, las especies de Bartonella in vitro han demostrado ser sensibles a diferentes tipos de antibióticos; sin embargo, esto varía cuando la actividad es in vivo. Esta disminución en su actividad puede ser por falta de penetración de la membrana celular o por baja actividad bactericida. La mayoría de casos de EAG con linfadenopatía regional no amerita tratamiento antibiótico; no obstante, en las presentaciones sistémicas, éstos ayudan a acelerar la resolución de los signos y síntomas. Hasta ahora no existe un consenso sobre los medicamentos idóneos, ni la duración exacta de la terapia, se suele asociar gentamicina más un fármaco oral como azitromicina, rifampicina, doxiciclina o trimetoprim más sulfametoxazol.7 Además de la terapia antimicrobiana, algunos autores sugieren el uso de corticoides en las presentaciones atípicas y con fiebre prolongada, pero no hay consenso.11











 text new page (beta)
text new page (beta)