INTRODUCCIÓN
La palabra bezoar se deriva del arabe “panzehr” y del persa “padzahr”, que significan en ambos casos antídoto (expulsar veneno), a los cuales se les otorgaban propiedades protectoras principalmente contra envenenamientos. Los bezoares son concreciones o masas de materia, se definen como conglomerados de materiales no comestibles o no digeridos -ingeridos voluntaria o involuntariamente- que se retienen en el tracto gastrointestinal y son incapaces de transitar a través de éste1-3.
CLASIFICACIÓN
Los bezoares pueden estar conformados por una gran variedad de materiales y, de acuerdo con su composición, generalmente se clasifican en 4 tipos1-3:
Fitobezoares: Constituyen el tipo más común y se componen de material vegetal y/o frutal, como el apio, las calabazas, piel de uva, naranja, pasas, sandía, calabaza o champiñón (que contiene celulosa o hemicelulosa, tanino y/o lignina, y que tienen una especial capacidad de formar conglomerados al mezclarse con los ácidos grasos)1-3.
Tricobezoares: Compuestos de cabello. Es una condición poco común y se diagnostica generalmente en mujeres jóvenes. Se asocia principalmente a patología psiquiátrica y a tricofagia1-3.
Farmacobezoares: Son una complicación poco común causada por conglomerados de medicamentos que poseen un recubrimiento entérico, fármacos de lenta liberación, medicamentos formadores de masa que tratan el estreñimiento, antiácidos o colestiramina, que debido a la insolubilidad del soporte polimérico puede contribuir a la formación de bezoares1-3.
Lactobezoares: Compuestos de productos lácteos, en el cual los principales afectados son lactantes1-3.
Actualmente se reconoce un quinto grupo, los polibezoares, que se forman de una amplia gama de materiales ingeridos como metales y plástico4,5.
Pueden existir otros tipos de bezoares de diferente etiología, y se pueden categorizar como atípicos3. Su composición puede incluir plástico, metales, gusanos-parásitos, papel, productos textiles y en general cualquier producto no digerible que pueda causar una formación de masa con secreciones mucosas y alimentos semidigeridos1.
CUADRO CLÍNICO
Los bezoares pueden ser asintomáticos o presentar sintomatología variada del tracto gastrointestinal; comúnmente cursan con malestar abdominal, sensación de plenitud postprandial, dolor abdominal, disfagia o anorexia, el estreñimiento ha sido identificado como síntoma en casi todos los pacientes3,7,9,10. De no tener un diagnóstico temprano pude cursar con complicaciones como ulceraciones, sangrado, obstrucción intestinal y perforación2. En casos de obstrucción o perforación intestinal completa, puede tener manifestaciones graves como abdomen agudo, vómitos, distención abdominal, hipotensión, desorientación y shock3.
LOCALIZACIÓN
La localización más frecuente de los bezoares suele ser la gástrica, aunque pueden migrar hacia el intestino delgado y rara vez al intestino grueso3,6. Son una causa rara de obstrucción intestinal, ya que representan entre el 0.45% al 4% de los casos de obstrucciones/suboclusiones intestinales7.
DIAGNÓSTICO
El diagnóstico se suele realizar por la sospecha clínica, a la palpación abdominal se pueden encontrar masas intragástricas o halitosis por los elementos en putrefacción. Sin embargo, estas observaciones no son definitivas y mucho más difíciles de diferenciar, se confirma por imagenología, siendo la radiografía de abdomen simple el primer estudio a realizar, logrando identificar el bezoar en un 56%2,4,5. La serie gastrointestinal superior con medio de contraste suele ser útil para estimar su tamaño, sin embargo, pueden interferir con los procedimientos endoscópicos diagnósticos y terapéuticos al impedir la visualización2,4. La ecografía y la tomografía computarizada son más precisas y pueden identificar bezoares adicionales; el estándar de oro actualmente es la endoscopia digestiva ya que permite la visualización y la toma de muestras de tejido del bezoar3,4.
TRATAMIENTO
Está dirigido a eliminar el bezoar y a prevenir su recurrencia, el cual dependerá de su composición, tamaño, ubicación y patología asociada para determinar el tratamiento adecuado3. Se puede dividir en 3 categorías: lavado o disolución, fragmentación y/o recuperación2,7.
Existen diferentes métodos de disolución o recuperación de bezoares, que pueden utilizarse de forma conjunta. Los productos utilizados suelen ser la celulasa, acetilcisteína, bicarbonato de sodio y más recientemente la instilación de Coca-Cola de 3,000 ml en 12 horas5,7.
Otros métodos como la terapia combinada endoscópica y química tiene éxito en más de 90% de los casos, siendo la cirugía el método de elección cuando ésta última fracasa o existe alguna complicación5.
PRESENTACIÓN DE CASO
Paciente del sexo masculino de 35 años, con antecedente de enfermedad renal crónica etapa 5 de acuerdo a la Kidney Disease Improving Global Outcomes (KDIGO) desde 2009, por hipoplasia renal. Hipertensión arterial sistémica desde 2009, en tratamiento con amlodipino 5 mg cada 12 horas y prazosina 1mg cada 12 horas. Cursó con diagnóstico de trastorno depresivo mayor, con ideación suicida, en tratamiento con escitalopram (desconocen dosis), sin embargo, suspendió 5 meses previos a su agudización. Etilismo y tabaquismo negado. Colocación de catéter Tenckhoff en 2009, la cual fue disfuncional, por lo que horas más tarde se reintervino para recolocar el catéter, sin complicaciones posteriores. Transfusiones positivas en 5 ocasiones, se desconoce cantidad de concentrados eritrocitarios, sin datos de reacción postransfusinal.
Inició el padecimiento el día 01-04-21, con cuadro clínico caracterizado por dolor abdominal, diaforesis, hiperoxia, astenia, adinamia y malestar general, iniciando manejo ambulatorio con omeprazol y butilhioscina, sin mejoría. El día 06-05-21 acudió por presentar vómito de en pozos de café e intolerancia a la vía oral, con prueba antigénica para COVID-19 negativa.
Ingresó a urgencias el día 07-05-21; a la exploración física presentó tensión arterial: 110/77 mmHg; frecuencia cardiaca: 99 lpm; temperatura: 36 ºC; frecuencia respiratoria 20 rpm y saturación oxígeno: 90%; se encontró tranquilo, somnoliento, consciente y orientado, ligera coloración cianótica, normocéfalo, pupilas isocóricas normorreflécticas, narinas permeables, mucosa oral con adecuado estado de hidratación, cuello sin megalias, tórax simétrico, con presencia de hipoventilación bibasal. Abdomen con presencia de catéter Tenckhoff, doloroso a la palpación superficial y profunda, sin datos de irritación peritoneal, extremidades íntegras sin edema.
Biometría hemática y gasometría arterial del 07 de mayo: tabla 1. Química sanguínea del 7 y 9 de mayo: tabla 2.
Tabla 1 Biometría hemática y gasometría arterial del 07 de mayo
| Leucocitos | 7.07 | PH | 7.1 |
| Neutrófilos | 5.5 (78%) | pCO2 | 46.3 |
| Linfocitos | 0.66 (9.3%) | pO2 | 82.5 |
| Hemoglobina | 9.1 | HCO3 | 16.8 |
| Hematocrito | 26.9 | pO2/fiO2 | 3.93 |
| VCM | 89.1 | SatO2 | 90% |
| Plaquetas | 250 | Lac | 2.46 |
Tabla 2 Química sanguínea del 7 y 9 de mayo
| Parámetro | 07/mayo | 09/mayo |
|---|---|---|
| Glucosa | 76 mg/dl | 121 mg/dl |
| BUN | 142 | 129 |
| Creatinina | 18.7 | 14.6 |
| Urea | 303 | 276.1 |
| Sodio | 136 | 134 |
| Potasio | 6.4 | 6.5 |
| Cloro | 96 | 94 |
| Calcio | 9.8 | |
| Fósforo | 6.6 | |
| Magnesio | 2.0 | |
| Colesterol | 123 | |
| Triglicéridos | 334 | |
| AST | 36 | |
| ALT | 41 | |
| LDH | 146 | |
| GGT | 120 |
AST: aspartato aminotransferasa; ALT: alanini aminotransferasa; LDH: deshidrogenasa láctica; GGT: gamma-glutamil transferasa.
Ingresando al servicio de medicina interna para su manejo con los diagnósticos de:
Sangrado de tubo digestivo.
Hipertensión arterial.
Enfermedad renal crónica KDIGO 5 en tratamiento con diálisis peritoneal.
Alcalemia metabólica.
Hipercalemia severa.
Linfopenia.
Anemia grado II OMS.
Encefalopatía urémica.
Probable pericarditis urémica.
Solicitando valoración por el servicio de cirugía por dolor abdominal intenso generalizado, así como náusea y vómito e imposibilidad para evacuar de más de 24 horas. Identificando abdomen distendido, doloroso a la palpación media, ruidos peristálticos disminuidos, metálicos, sin datos de irritación peritoneal. Colocándosele sonda nasogástrica (obteniendo 50 cc de drenado en pozos de café). Radiológicamente se identifican en placa simple de abdomen niveles hidroaéreos en hueco pélvico, y la presencia de catéter Tenckhoff en adecuada posición, en cámara gástrica la sospecha de obstrucción a nivel de píloro (figura 1).
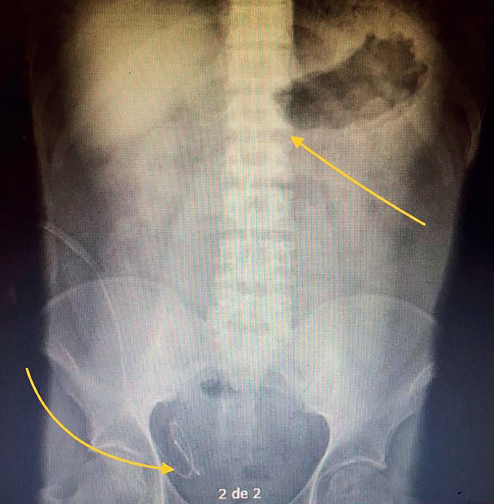
Figura 1 Rx simple de abdomen AP que demuestra niveles hidroaéreos en hueco pélvico, y la presencia de catéter Tenckhoff en adecuada posición, en cámara gástrica la sospecha de obstrucción a nivel de píloro.
Se le realizó tomografía axial computada el 10-05-2021, donde se identificó: asas de intestino delgado de contenido heterogéneo a expensas de gas y líquido, múltiples imágenes amorfas hiperdensas con atenuaciones que van de 252 HU a 820 HU, en duodeno y yeyuno, así como estriación de su grasa, hacia íleon presenta dimensiones y morfología conservados. Colon con material de residuo en su interior, así como material hiperdenso y disminución de su calibre desde su porción descendente. A nivel de grasa mesentérica adyacente a región ileocólica se observa estriación así como congestión de vasos a ese nivel e imágenes saculares dependientes de pared. Escaso aire libre perihepático, perivesicular y subdiafragmático. Conclusión ileítis con datos de íleo. Neumoperitoneo duodeno y yeyuno de contenido heterogéneo de etiología a determinar. Estriación de la grasa y congestión de vasos mesentéricos (figuras 2 y 3).
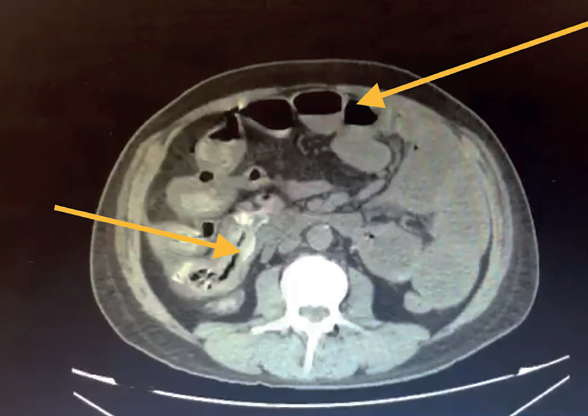
Figura 2 Asas de intestino delgado de contenido heterogéneo a expensas de gas y líquido, con niveles hidroaéreos, múltiples imágenes amorfas hiperdensas con atenuaciones que van de 252 HU a 820 HU, en duodeno y yeyuno.
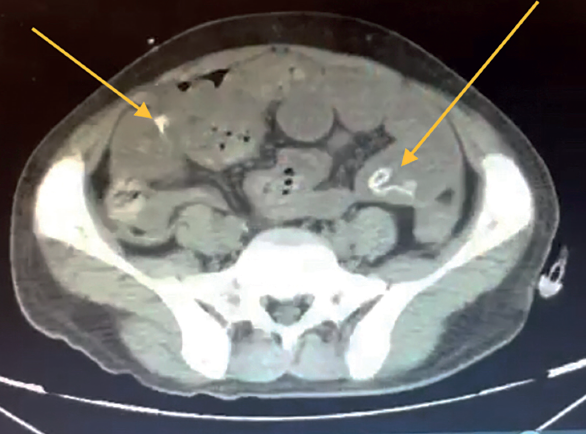
Figura 3 Colon con material de residuo en su interior, así como múltiples materiales hiperdensos y disminución de su calibre desde su porción descendente. A nivel de grasa mesentérica adyacente a región ileocólica, se observa estriación, así como congestión de vasos.
Por lo que se decidió la realización de laparotomía exploradora el 10-05-2021, con los siguientes hallazgos transoperatorios: líquido libre en cavidad abdominal de aproximadamente 200 cc de características purulentas, asas intestinales dilatadas. Presencia de bezoar de material textil y plástico a 10 cm de válvula ileocecal, intestino grueso con áreas de isquemia los cuales recuperan coloración, con múltiples nadas de fibrina. Presencia de isquemia y parches de necrosis a 50 cm de válvula ileocecal. Catéter Tenckhoff disfuncional, Obtendiendo 200 cc de sangrado (figuras 4, 5, 6 y 7). integrando el diagnóstico de oclusión intestinal secundario a bezoar de textiles y plásticos, realizando lavado de cavidad abdominal, creación de ileostomía y retiro de catéter Tenckhoff.
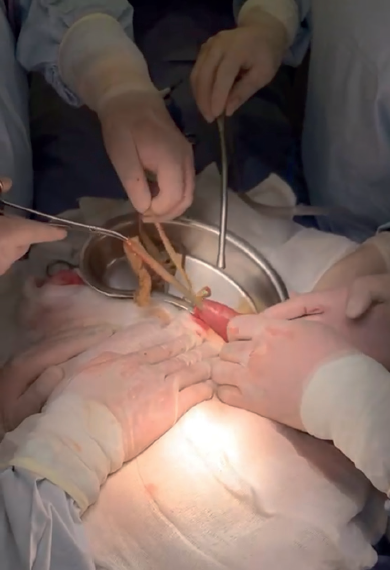
Foto: Valencia Martínez et al.
Figura 4 Enterotomía realizada a nivel de íleon para la extracción de bezoar de telas.

Foto: Valencia Martínez et al.
Figura 5 Enterotomía realizada con aspiración de material fecaloide junto con extracción de bezoar de textiles y plástico.

Foto: Valencia Martínez et al.
Figura 6 Obtención de material textil proveniente de compresas, así como múltiples plásticos provenientes de bolsas de diálisis peritoneal.

Foto: Valencia Martínez et al
Figura 7 Obtención de material textil proveniente de compresas, así como múltiples plásticos provenientes de bolsas de diálisis peritoneal.
Se inició hemodiálisis postquirúrgica, sin embargo, presentó choque séptico de probable origen abdominal, sangrado de tubo digestivo alto inactivo e hipercalemia severa, siendo necesario manejo avanzado de la vía aérea, así como uso de aminas vasoactivas vasopresina y norepinefrina, continuando hemodinámicamente inestable. Falleció el 13-05-2021.
DISCUSIÓN
Un bezoar es una aglomeración compacta de material parcialmente digerido o no digerido, que suele aparecer en la mayoría de los casos en el estómago, el cual puede ser ingerido de forma intencional o accidental, son secundarios a diversas causas como alteraciones del vaciamiento gástrico, cirugías gástricas previas, exceso de alimentos ricos en fibra, mala masticación, ingestión de materiales sólidos difíciles de digerir, alteraciones en la motilidad intestinal, entre otros.
La pica, como entidad individual en los pacientes con enfermedad renal crónica (ERC), no ha sido ampliamente estudiada, a pesar de que se ha reportado una alta prevalencia. El término “pica” proviene del vocablo latino para denominar a la urraca o magpie -ave perteneciente a la familia del cuervo- cuyo nombre científico es Pica pica. El manual diagnóstico y estadístico de los desórdenes mentales (DSM-V) identifica la pica como un término que sirve para definir un trastorno de ingesta y conducta alimentaria, el cual está caracterizado por su relación con trastornos emocionales o mentales12, además de la posibilidad de favorecer la formación de bezoares como parte de la evolución de la ingesta de material extraño. Pocos estudios han analizado la epidemiología de la pica en población con ERC, la evidencia que existe es solamente en pacientes en diálisis crónica; hemodiálisis (HD) y diálisis peritoneal (DP), y la mayor parte de la información en esta área proviene de reportes de caso, en los principales resultados de estudios realizados en pacientes en diálisis, en los que la prevalencia de pica varía entre 10 y 46%13.
La enfermedad renal crónica del paciente representa un reto al limitar los hallazgos de la exploración abdominal, asociado a las alteraciones psicológicas referidos por el paciente, mismos que pudieran complicar el manejo, y que a la vez abren la necesidad de intensificar la búsqueda de comportamientos prejudiciales para la salud del paciente. Se necesita tener un alto grado de sospecha puesto que los pacientes generalmente niegan u ocultan la información sobre ingesta de material extraño (solo un 50% los pacientes admiten tener este comportamiento).
La sintomatología depende del tiempo de evolución, elasticidad gástrica y tamaño del bezoar, siendo principalmente inespecíficos, como dolor abdominal vago, anorexia, vómitos, baja de peso, masa abdominal palpable y obstrucción intestinal. El caso presentó datos de sangrado de tubo digestivo alto, con el hallazgo quirúrgico del bezoar a 10 cm por arriba de la válvula ileocecal, compuesto por material textil y plástico (poco frecuente); como dato relevante, la urgencia asociada clínicamente a la obstrucción intestinal, que pudiera haber estado condicionada por la peritonitis diagnosticada en el transoperatorio y la asociación del bloqueo intestinal provocada por el bezoar, complica el abordaje terapéutico del paciente.
El diagnóstico suele realizarse mediante la sospecha clínica y es confirmado por imágenes, desde radiografía simple de abdomen hasta tomografía computarizada, sin embargo, el método de elección es la endoscopia. En el estudio radiográfico simple de abdomen se puede observar un defecto de repleción que puede ser desplazable, una masa opaca de aspecto moteado en el interior de un estómago dilatado, en el ultrasonido abdominal se puede ver una masa hiperecogénica intragástrica con sombra posterior y múltiples interfases por el aire y los restos alimentarios atrapados en el bezoar. En la TAC abdominal, se puede objetivar una masa intragástrica con aspecto de malla, a veces con círculos concéntricos y de baja atenuación delimitada por el contraste oral suministrado, el cual no debe administrarse con sospecha de oclusión.
CONCLUSIONES
Las alteraciones bioquímicas y emocionales de los pacientes con enfermedad renal crónica representan un reto para el manejo clínico. Lo que hace necesario replantear el diagnóstico y manejo de los pacientes con ERC, ya que además del abordaje quirúrgico, el interrogatorio sobre aspectos clínicos permitirá un análisis integral del paciente y mejorar las opciones terapéuticas en el paciente; la experiencia con este tipo de pacientes permite considerar a la pica como un posible factor presente en los pacientes con ERC y que requiere de especial atención al momento de su interrogatorio, dado la experiencia clínica y las observaciones en diferentes estudios revisados, lo cual a partir de esta revisión podrá aportar elementos para nuevas investigaciones sobre su incidencia en pacientes con ERC.











 text new page (beta)
text new page (beta)