INTRODUCCIÓN
El movimiento de rotación de la Tierra sobre su propio su eje, de aproximadamente 24 horas de duración, genera la alternancia de luz-oscuridad, la cual es una señal temporal que sincroniza al sistema circadiano humano, que se manifiesta a través de los ritmos biológicos tales como: el ritmo de temperatura corporal, la ingesta de alimentos, el ritmo de actividad-reposo, así como los niveles de secreción hormonal que también muestran variaciones circadianas, es decir, periodos cercanos a 24h1. Resulta interesante que cuando los organismos se encuentran en condiciones (sobre todo experimentales), sin señales temporales como lo es el ciclo luz-oscuridad, continúa la expresión de los ritmos circadianos con periodos constantes, esto sugirió cuando se observó por primera vez la existencia de un reloj biológico endógeno responsable de generar estos ritmos, los cuales se sincronizan con el ciclo ambiental de luz-oscuridad en casi todos los animales, incluido el humano. En 1972, los estudios de lesiones electrolíticas indicaron que los núcleos supraquiasmáticos (NSQ) del hipotálamo son los marcapasos principales del sistema circadiano en los mamíferos2,3. Por otro lado, también se identificó que el tracto retinohipotalámico (TRH) es una proyección directa de información fótica desde la retina al NSQ4. El TRH no está involucrado en la vía visual, solo modula la percepción inconsciente de los niveles de luz ambiental, que es el mecanismo a través del cual el ciclo luz-oscuridad sincroniza al reloj circadiano endógeno. Entre las propiedades cuantitativas de los ritmos circadianos se encuentran: el período, que es el tiempo que se requiere para que se repita el ciclo; la fase, se refiere a cualquier punto temporal a lo largo del periodo y que sirve de referencia; la amplitud, es la intensidad de la variable y relación de fase, se refiere a la comparación de dos ritmos distintos, biológicos o uno biológico y uno ambiental (figura 1).
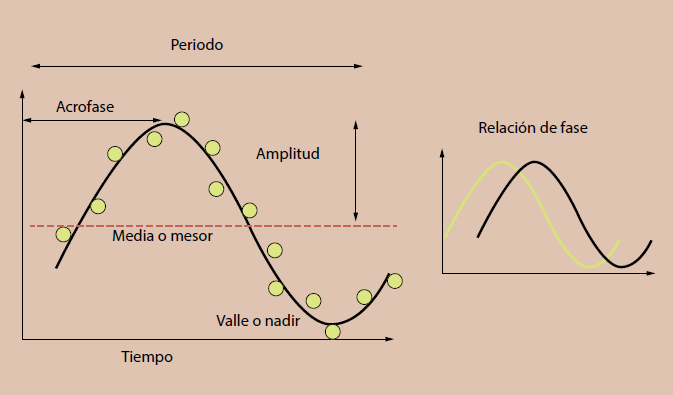
Figura 1 Propiedades de los ritmos circadianos. Periodo: tiempo que tarda en producirse una oscilación completa; fase: momento en que ocurre un hecho característico dentro del ciclo (círculos amarillos); acrofase: momento en que la variable presenta su valor máximo; relación o ángulo de fase: se refiere es la comparación de dos ritmos distintos, biológicos o uno biológico y uno ambiental y la frecuencia: es el número de ciclos con el mismo periodo que se repiten en una unidad de tiempo.
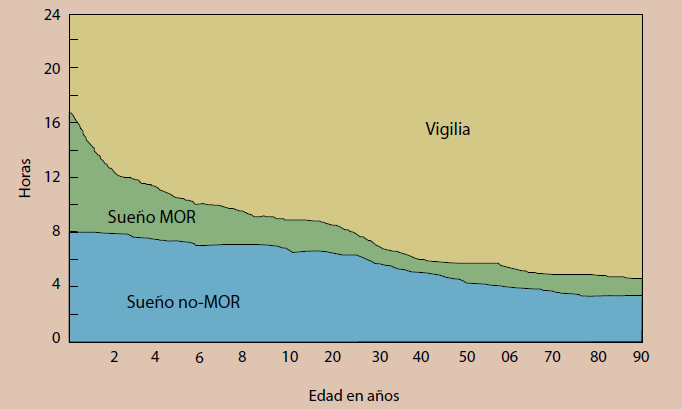
Uno de los ritmos circadiano más notable, pero también el más sensible a las perturbaciones ambientales, a cambios asociados con la edad y a procesos patológicos intrínsecos, es el ritmo sueño-vigilia (figura 2). Solo recientemente se comenzó a explorar y comprender la importancia de los procesos fisiológicos que subyacen al control circadiano de esta importante variable5.
EL SUEÑO Y SUS ETAPAS
El desarrollo del electroencefalograma (EEG) y sobre todo la polisomnografía han permitido entender el sueño no solo como la ausencia de vigilia, sino como un proceso activo. Durante la fase de sueño, hay cambios distintos en la actividad electroencefalográfica, los movimientos oculares y el tono muscular, estos parámetros se utilizan para dividir el sueño en dos categorías principales: el sueño de movimientos oculares rápidos (MOR) y el sueño no-MOR (NMOR) o de ondas lentas6. El sueño MOR se asocia con actividad de EEG con ondas desincronizadas rápidas y de bajo voltaje similar a la de la vigilia, disminución del tono muscular y propensión de la persona a soñar aspectos muy reales. El sueño NMOR se asocia con una musculatura relajada y una actividad EEG más sincronizada. Dentro del sueño no-MOR hay una división en etapas (1 a 4) de profundidad creciente7. La etapa 1 o de sueño ligero es una transición entre el sueño y la vigilia. La etapa 2 del sueño es superficial, pero de ondas lentas y el EEG e irregular, presenta espigas de ondas (frecuencias de más o menos 7 Hz). Las etapas más profundas del sueño, 3 y 4, el sueño se hace lento y profundo (figura 3). En una noche de sueño normal trascurre pasando a través de etapas progresivamente más profundas del sueño y aproximadamente 90 minutos después, se produce el primer episodio MOR y luego se repite el ciclo. Los episodios de MOR se hacen progresivamente más largos durante la noche y los episodios de no-MOR, especialmente las etapas 3 y 4, se acortan. Sin embargo, este proceso normal del dormir se ha visto afectado de diferentes maneras; así, la Revolución Industrial trajo consigo el trabajo nocturno y los turnos rotativos, la invención de la luz eléctrica extendió los límites del día y los viajes aéreos trajeron la posibilidad de viajar rápido a través de zonas horarias, todo lo anterior a generado horarios irregulares o no convencionales, produciendo una gran variabilidad de trastornos circadianos, entre ellos los propios del ciclo de sueño-vigilia8.
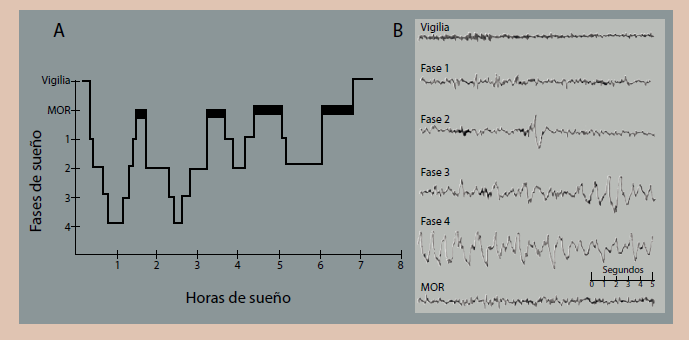
Figura 3 Fases del sueño. a) Hipnograma, donde se puede observar la alternancia de las fases del sueño durante las horas que se permanece dormido. b) Registro de EEG, donde puede observar la actividad eléctrica cerebral en cada una de las fases del sueño, es posible notar las similitudes del sueño MOR y la vigilia.
TRASTORNOS CIRCADIANOS DEL SUEÑO
La clasificación internacional de trastornos del sueño, de la Asociación Americana de Desórdenes del Sueño9, considera como trastornos principales del sueño en: disomnias intrínsecas, disomnias extrínsecas, trastornos respiratorios relacionados con el sueño, hipersomnias de origen central, las parasomnias o trastornos del sueño médicos/psiquiátricos, trastornos del movimiento relacionados con el sueño y los trastornos circadianos del sueño que fueron incluidos hasta 2005 en la segunda edición de esta clasificación10.
Los trastornos circadianos del sueño se han categorizado por separado, en parte para reconocer que en la mayoría de los casos la etiología involucra una mezcla de factores internos (cronofisiológicos) y ambientales o un desajuste temporal entre los dos (tabla 1).
Tabla 1 Trastornos circadianos del sueño
| Trastorno del sueño | Síntomas |
|---|---|
| Síndrome de avance de fase de sueño | |
| Síndrome de retraso de fase de sueño | |
| Trastorno del sueño por turnos de trabajo | |
| Jet-lag (viaje hacia el este) | |
| Jet-lag (viaje hacia el oeste) |
El problema subyacente en la mayoría de los trastornos circadianos del sueño es que el paciente no puede dormir cuando lo desea, lo necesita o lo espera. Los episodios de vigilia pueden ocurrir en momentos no deseados como consecuencia de episodios de sueño que ocurren en momentos inadecuados y, por tanto, el paciente puede quejarse de insomnio o somnolencia excesiva. Para varios de los trastornos circadianos del sueño, una vez que este se inicia, el episodio principal de sueño tiene una duración normal con etapas MOR y NMOR normales.
PRUEBAS DE DIAGNÓSTICO Y TÉCNICAS
En el diagnóstico de cualquier trastorno del sueño no hay sustituto para una historia clínica cuidadosa y detallada. Los síntomas de presentación generalmente son insomnio o hipersomnia, estos síntomas son comunes en pacientes con trastornos circadianos del sueño, pero hay muchas otras causas a las que pueden atribuirse y que deben excluirse definitivamente antes de hacer el diagnóstico. En el paciente, sin otra patología del sueño, un registro diario de actividades, comidas, ejercicio, siestas y la hora de acostarse es una herramienta esencial para evaluar los trastornos circadianos del sueño. Estos registros deben mantenerse durante 2 semanas o más, ya que una perturbación debida a cambios de trabajo o viajes a través de zonas horarias puede tener efectos sobre el ciclo sueño-vigilia varias semanas después.
En los pacientes que llevan un registro de actividades deficiente o cuyos diarios no son informativos pueden estudiarse mejor con monitores portátiles de actividad, estos dispositivos son pequeños microprocesadores con sensores de movimiento, generalmente colocados en la muñeca (figura 4); y memoria suficiente para monitorear los hábitos de un sujeto durante días o semanas. Además de sus ventajas diagnósticas como medidas objetivas de la actividad del sujeto, estos dispositivos pueden ser muy útiles para evaluar la eficacia de las estrategias de tratamiento al comparar los registros previos y posteriores a la intervención.
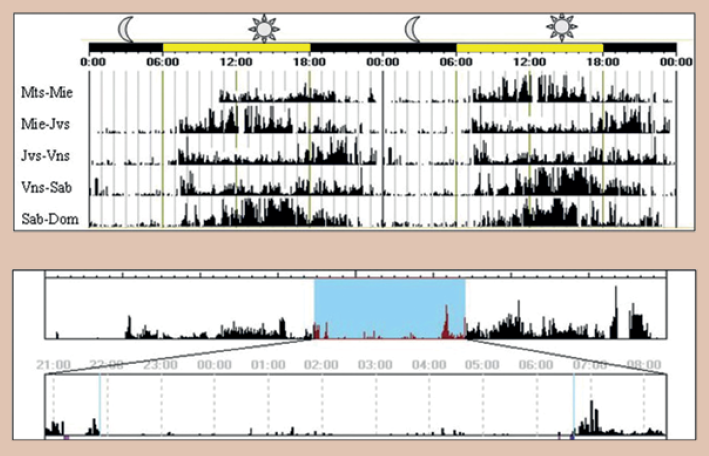
Figura 4 Registro de actividad e intensidad de luz en 24 horas durante una semana. La actigrafía permite un registro continuo de la actividad locomotora y exposición a luz de semanas a meses, lo que la hace imprescindible en la detección de alteraciones circadianas del sueño.
Por otro lado, la polisomnografía es una forma poco práctica de estudiar pacientes durante días o semanas de manera continua, para la observación de la patología circadiana; sin embrago, las grabadoras portátiles para EEG ambulatorio han permitido recopilar datos de sueño-vigilia durante períodos continuos de 24 horas o más en el entorno natural del paciente, y el desarrollo de sistemas computarizados para evaluar las cantidades masivas de datos recopilados ha hecho que esto sea útil herramienta para estudiar a estos pacientes.
CLASIFICACIÓN DE LOS TRASTORNOS CIRCADIANOS DEL SUEÑO
Síndrome de jet-lag o cambio de zona horaria
Los viajes a través de zonas horarias se han vuelto comunes en el mundo moderno y son acompañados frecuentemente por el síndrome de jet-lag, nombre que se aplica al conjunto de síntomas que se presentan inmediatamente después del viaje, los síntomas incluyen insomnio, somnolencia diurna, malestar gastrointestinal y malestar general. Estos síntomas generalmente son transitorios y duran de 2 a 14 días, que depende del número de zonas horarias cruzadas y la dirección del viaje11. La gravedad de los síntomas también varía con la magnitud de la diferencia horaria y aumenta con la edad, aunque existe una gran diferencia interindividual; resulta interesante que no todos los que viajan a través de zonas horarias experimentan el desfase horario.
Como trastorno, el desfase horario se explica en términos de un desajuste entre la hora del reloj biológico y el horario impuesto por la nueva zona horaria. El reloj biológico se ajusta gradualmente al nuevo horario a una velocidad de aproximadamente 1 h/día en condiciones normales, cada uno de estos días se conoce como ciclos transitorios, los síntomas se presentan durante este periodo de transición o resincronización. Se ha demostrado experimentalmente que la administración diaria de alimento en el momento adecuado del día puede resincronizar al sistema circadiano a cualquier número de horas de diferencia de tiempo en cuestión de 2 o 3 días12.
Trastorno del sueño por trabajo nocturno
Una gran cantidad de personas en el mundo trabajan en turnos nocturnos o en turnos rotatorios13. Este tipo de horarios de trabajo lleva a muchos de estos trabajadores a adoptar horarios de sueño-vigilia que están permanentemente desincronizados con su reloj interno. Los síntomas son similares a los del jet-lag: insomnio, somnolencia, malestar gastrointestinal y malestar general. Pero mientras que la mayoría de las personas que sufren de jet-lag experimentan estos síntomas solo de manera transitoria, las personas que sufren de trastornos del sueño en el trabajo nocturno a menudo tienen una alteración crónica entre el sistema circadiano y sus horarios externos. Debido a las perturbaciones ambientales y las presiones sociales, junto con factores biológicos, existen dificultades inherentes para dormir durante el día. Además, muchos trabajadores de turno nocturno intentan volver a un horario regular en los días libres, lo que les dificulta aún más adaptarse a las noches de trabajo. Sin embargo, a pesar de los años en un horario de trabajo nocturno permanente, incluso en ausencia de tales días libres, el sistema circadiano puede no ajustarse14. Para estos pacientes se ha sugerido la exposición programada a la luz artificial brillante durante la noche y la oscuridad durante el día (dormir en habitaciones completamente oscuras de las 09:00 a las 17:00 horas cada día), se ha podido observar que no solo se sincronizaron los ritmos circadanos de los trabajadores a sus horarios de trabajo, también hay una mejora significativa en el estado de alerta y el rendimiento durante las horas nocturnas15.
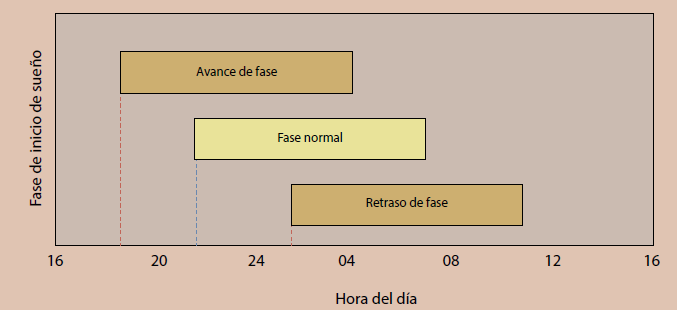
Síndrome de retraso de fase de sueño
Un concepto de particular relevancia para este trastorno es el retaso en la fase de inicio del sueño6. Las personas con este trastorno encuentran imposible adelantar sus episodios de sueño diarios a la hora deseada al acostarse más temprano por la noche o al despertarse más temprano por la mañana (figura 5). Este síndrome disminuye el rendimiento escolar o laboral y parece ocurrir con mayor frecuencia en adolescentes o adultos jóvenes, y se debe tener cuidado para distinguirlo de la privación crónica del sueño, que también es común en ese grupo de pacientes. El paciente tiene una incapacidad crónica para conciliar el sueño a una hora más temprano y no simplemente una falta de voluntad para acostarse en un horario regular. Los pacientes con este síndrome generalmente no reciben ayuda con medicamentos hipnóticos, aunque la afección puede fomentar la dependencia de drogas o alcohol. Un tratamiento que se ha utilizado en pacientes con este trastorno es la cronoterapia, que consiste en retrasar el episodio de sueño diario varias horas cada día durante varios días sucesivos hasta que alcance la hora deseada. En un estudio controlado de 20 pacientes con este síndrome se demostró que la exposición matutina a la luz brillante seguida de la restricción a la luz por la noche puede adelantar de manera efectiva los ritmos de sueño y vigilia16. No está claro si estos pacientes recaerán o no, pero dado que los tratamientos son benignos y los dispositivos para la exposición a la luz son disponibles comercialmente, no es un problema importante en el manejo de estos pacientes.
Síndrome de avance fase de sueño
En este síndrome prevalece la incapacidad constante para permanecer despierto por la noche y un despertar espontáneo a una hora del reloj mucho antes de lo deseado (figura 5). Esta condición afecta más a menudo a los ancianos y puede estar relacionada con un acortamiento del período intrínseco del reloj circadiano en la edad avanzada17. Los estudios también sugieren que los ancianos están expuestos constantemente a una luz ambiental menos brillante que las personas más jóvenes, y la exposición nocturna a la luz artificial brillante al inicio de la fase de oscuridad es prometedora en el tratamiento de este trastorno del sueño.
COMENTARIOS FINALES
La clasificación de los trastornos del sueño permite un diagnóstico adecuado, una mejor comprensión de la presentación clínica y consecuentemente la estandarización de tratamientos, así como la interceptación adecuada de datos con fines de investigación. Sin embargo, hay muchos otros trastornos del sueño en la Clasificación Internacional que no se han clasificado como trastornos circadianos del sueño propiamente, pero que pueden tener algún aspecto que los relaciona conceptual o fenomenológicamente con los procesos circadianos. En algunos casos, los vínculos son claros, en otros son más especulativos, pero la investigación adicional sobre estas influencias circadianas parece indicada en casi todas las disomnias y trastornos relacionados con el sueño.
Por lo anterior, se considera que el estudiante de medicina y el médico general debería tener conocimientos de cronobiología médica o al menos las bases de los ritmos circadianos. Como una manera de aportar información sobre estas alteraciones, se enumeran en la tabla 2 una serie de recomendaciones para el buen dormir18.
Tabla 2 Recomendaciones de higiene del sueño
| 10 reglas básicas para un buen sueño |
|---|
| 1. Mantenga horarios de sueño y vigilia constantes |
| 2. Dormir en una habitación con baja iluminación y poco ruido ambiental |
| 3. No utilizar la cama para otras actividades: leer, estudiar, comer, trabajar, etc. |
| 4. Restrinja las siestas a 30 minutos al medio día |
| 5. Evitar hacer actividad física vigorosa antes de dormir |
| 6. Pase más tiempo afuera, sin gafas de sol, especialmente al final del día |
| 7. Aumentar la exposición general a la luz |
| 8. Coma un refrigerio ligero (es decir, leche o pan) antes de acostarse |
| 9. Evite la cafeína, el tabaco y el alcohol al menos 4 horas antes de dormir |
| 10. Limite los líquidos en la noche |











 text new page (beta)
text new page (beta)