INTRODUCCIÓN
El cáncer de mama representa un grupo heterogéneo de neoplasias que se caracterizan por una diferente biología, clínica y pronóstico. El carcinoma mucinoso de mama, también conocido como coloide, representa un subtipo histológico raro, abarcando el 2-4% de todos los cánceres de mama. Generalmente, contienen abundante mucina extracelular, en más del 90% de las células1-3.
Dependiendo del componente mucinoso, se puede subdividir en dos tipos: puro y mixto. Es necesario realizar esta distinción, dado que las manifestaciones clínicas y patológicas son diferentes. Por ejemplo, los subtipos puros suelen tener un crecimiento más lento, menos metástasis a ganglios y menor recurrencia en comparación a los mixtos4.
Para considerar un carcinoma mucinoso de tipo puro, el componente mucinoso debe ser al menos del 90% del tumor5. La mayoría suele presentar receptores positivos de progesterona y estrógenos, en contraparte, suelen ser negativos para receptores de andrógenos, por lo que su pronóstico suele ser favorable6-8.
Por otra parte, los carcinomas mucinosos de tipo mixto suelen contener 50-90% de áreas de mucina y su pronóstico suele ser peor que los de tipo puro7.
Clínicamente, suele presentarse en mujeres perimenopáusicas o postmenopáusicas6,9. La etiología acostumbra ser multifactorial y los factores de riesgo asociados son similares a otros cánceres de mama; sin embargo, los eventos reproductivos suelen contribuir menormente en este tipo de tumores1.
La mastografía es el estudio de imagen de elección, los hallazgos más característicos suelen ser masas bien definidas, multilobuladas, asociadas a calcificaciones pleomórficas. En el ultrasonido es posible apreciar quistes calcificados o no calcificados10.
La supervivencia a 10 años reportada para los carcinomas mucinosos puros es de 87-90%, mientras que en los subtipos mixtos es de 54-66%8.
Dada la baja incidencia de este tipo de tumor, el objetivo del presente reporte de caso es presentar el abordaje diagnóstico y terapéutico en un caso de carcinoma mucinoso de mama en un centro de referencia, así como revisión de la literatura.
CASO CLÍNICO
Paciente del sexo femenino, de 84 años, con diagnóstico de carcinoma mucinoso de mama. Sin antecedentes médicos de importancia. Un año previo al diagnóstico, la paciente comenzó a percibir un tumor de crecimiento lento y progresivo en el cuadrante superior externo de la mama izquierda. A la exploración clínica se palpa un tumor de 3 x 3 cm de diámetro, de bordes irregulares, móvil, asociada a leve retracción de la piel circundante. No se palpan adenopatías axilares ni supraclaviculares. Se solicitó una mastografía bilateral y se realizó una biopsia guiada por ecografía.
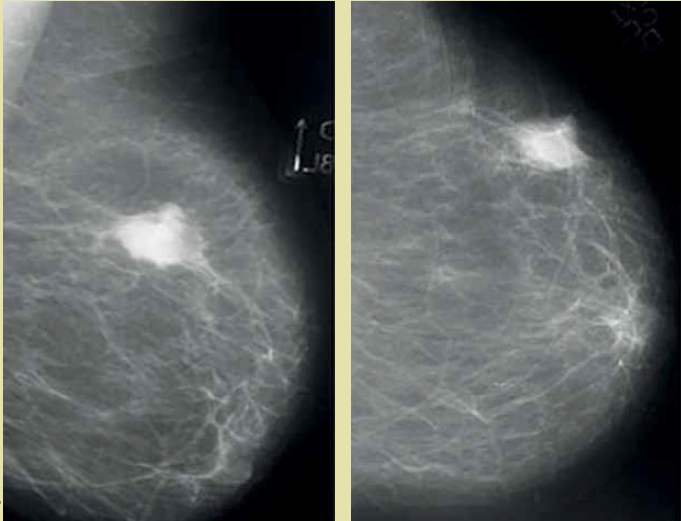
Se realizó mastografía por tomosíntesis con un equipo Selenia (figura 1) en donde se evidencian áreas dispersas de tejido fibroglandular (patrón mamario tipo B), se localizó nódulo en mama izquierda, redondeada de alta densidad, contornos no circunscritos de ٣٢ x 21 mm en sus diámetros mayores; calcificaciones redondeadas difusas bilaterales.
Santiago Sanabria et al.
Figura 1 Mastografía. Se localiza nódulo en mama izquierda de alta densidad, de densidad aproximada de 32 x 21 mm en sus diámetros mayores, acompañada de calcificaciones.
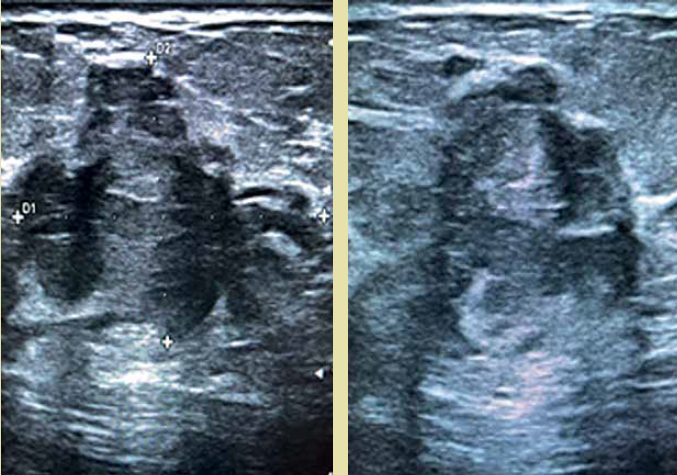
En el ultrasonido (figura 2), en la mama izquierda se observó un tumor de 30x20mm en sus diámetros mayores, ubicado en el radio de las 12, a 6 cm del pezón, con bordes irregulares, márgenes imprecisos, con tenue refuerzo posterior, ecos internos heterogéneos, orientación no paralela, no circunscritos y bordes espiculados. Se clasifica como BI-RADS 5.
Santiago Sanabria et al.
Figura 2 Ultrasonografía. Se evidencia lesión con bordes irregulares y espiculados, márgenes imprecisos, con tenue reforzamiento posterior y ecos internos.
Se realizó biopsia por punción con aguja gruesa en donde se diagnosticó carcinoma mucinoso al estudio histopatológico (figura 3) con grado nuclear bajo. Inmunorreactividad nuclear para receptor de estrógeno de 100% e intensidad 3+ (puntaje Allred 8), receptor de progesterona de 90% e intensidad de 3+ (puntaje Allred 8); la expresión de HER-2/neu fue negativa (0) y un índice proliferativo medido con Ki-67 que resultó alrededor de 4%.
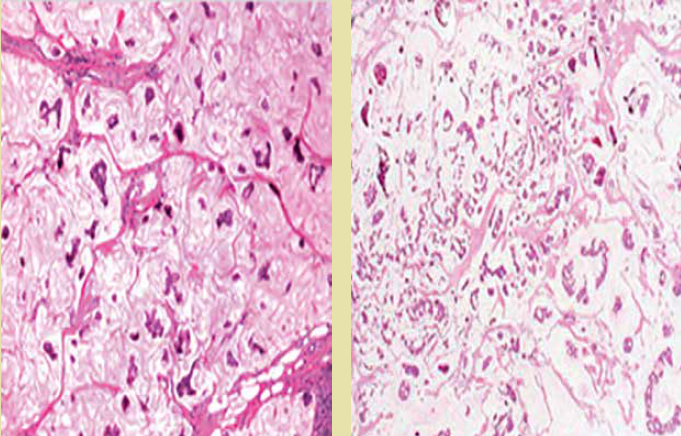
Santiago Sanabria et al.
Figura 3 Histopatología. Se muestran grupos de células tumorales invasoras con producción de abundante mucina extracelular.
Se realizó una cuadrantectomía con ampliación de márgenes y ganglio centinela. Se evidenció un tumor sólido con áreas de aspecto mucinoso con bordes parcialmente delimitados de 30 x 20 mm, color pardo blanquecino. La microscopía mostró células tumorales de grado nuclear intermedio con lagos de mucina amorfa rodeadas por escasas bandas de tejido conectivo. Sin invasión linfovascular.
En el postoperatorio, la paciente presentó respuesta favorable y fue dada de alta. Posterior al evento quirúrgico se otorgó terapia endocrina con anastrozol, el cual es un inhibidor de la aromatasa, con dosis de 1 mg vía oral de manera diaria y a su vez, radioterapia como tratamiento adyuvante, y se obtuvo un pronóstico favorable. Actualmente, la paciente no ha presentado recaídas y ha tenido respuesta favorable al tratamiento.
DISCUSIÓN
El carcinoma mucinoso de mama, igualmente conocido como coloide, carcinoma mucoso o carcinoma gelatinoso, es un tipo de cáncer de mama raro, tan solo representa el 4% de todos los casos de cánceres invasivos8,11,12. Las lesiones mucinosas comprenden un amplio espectro que va desde lesiones que pueden ser completamente benignas, hasta las malignas. Es importante distinguir su comportamiento para brindar un manejo adecuado a la paciente10.
Las mucinas son glicoproteínas de alto peso molecular, multifuncionales, que son producidas por los tejidos epiteliales y se pueden subdividir en dos categorías: aquellas unidas a la membrana y las formadoras o secretoras de gel. En la glándula mamaria, MUC1, es una mucina unida a la membrana que se encuentra tanto en estados normales, como en todos los tipos de neoplasias epiteliales de la mama, generalmente de carácter benigno. Por otra parte, MUC2 y MUC6 son secretadas en carcinomas mucinosos. Otros tipos como MUC3, MUC4 y MUC5AC no tienen una asociación específica en algún tipo de tumor. Existen otras entidades productoras de mucina, con las cuales se deben realizar diagnósticos diferenciales como: carcinoma papilar sólido con características mucinosas, carcinoma lobular invasivo y las lesiones mucocele-like10. Los carcinomas mucinosos de mama suelen presentar pocas alteraciones genómicas, las cuales se pueden identificar por metilación de DNA específica13.
La Organización Mundial de la Salud lo clasifica en dos subtipos: “puros”, que consisten en tumores con producción extracelular de mucina; y “mixtos”, que están compuestos en un 50-90% de mucina junto con un componente de infiltrado ductal epitelial14-16.
En cuanto al subtipo “puro”, se reporta su incidencia del 2-3% de todos los carcinomas de mama y representa a más del 90% de los cánceres que presentan un infiltrado mucinoso17. Se considera que la existencia de abundante material mucoso en el subtipo puro, actúa como una barrera mecánica y disminuye la invasión celular en los márgenes tumorales, lo cual actúa como un factor determinante en la progresión del tumor y en su excelente pronóstico4,17. Se reporta únicamente, una incidencia del 15% de metástasis, siendo el sistema óseo el sitio más común9. Generalmente, suelen expresar receptores hormonales positivos y Her2neu negativo. A su vez, se pueden subdividir en “hipocelulares” (tipo A) e “hipercelulares” (tipo B). Esta subdivisión radica en el patrón de crecimiento. Los hipocelulares pueden presentar diversos patrones de crecimiento como: tubular, cribiforme, papilar o micropapilar. Los hipercelulares únicamente tienen un patrón de crecimiento, que se considera “anidado”6.
Por su parte, los carcinomas mucinosos “mixtos” contienen menos del 90% de mucina, con expresión de otros componentes en su arquitectura como cáncer ductal o lobulillar-like (tanto in situ como invasivo). Existen autores que dividen a su vez a los carcinomas mucinosos mixtos en “mixtos parciales”, que contienen menos del 50% de mucina y “carcinomas mucinosos mixtos” a aquellos con un rango de mucina del 50-90%6.
Clínicamente, pueden presentarse como nódulo palpable o bien como nódulo no palpable, el cual puede ser detectado por medio de la mastografía. Dichas lesiones pueden o no asociarse a calcificaciones. La edad promedio al momento del diagnóstico es a los 65-70 años. Generalmente se presentan en pacientes postmenopáusicas y son raros en pacientes jóvenes. El involucro ganglionar suele ser excepcional y se presentan en el subtipo mixto6,13,18.
En los estudios de imagen se pueden apreciar tumores que aparentemente son benignos o menos agresivos, dado que presentan características mastográficas como: márgenes definidos, forma lobulada o redondeada, con reforzamiento posterior. Cabe hacer mención que 20% de estos tumores suelen ser ocultos a la mastografía. La apariencia puede ser diversa a la ultrasonografía, especialmente en tumores mucinosos mixtos, los cuales pueden presentar una ecogenicidad que varía desde hipoecogénica a heterogénea10,15. La ecogenicidad suele ser moderada, esto en relación a la cantidad de mucina en su interior, lo cual, igualmente puede tender hacia la isoecogenicidad. En el presente caso, las características por estudios de imagen levantaban altamente la sospecha de malignidad, dado que no cumplían lo típicamente descrito, en cuanto a las características benignas que suelen ser similares. En la resonancia magnética se puede apreciar una masa bien circunscrita, hiperintensa en T2, con apariencia sugestiva de benignidad4,6. Dada las características que presentan, no es raro que se diagnostiquen erróneamente como tumores benignos19.
Microscópicamente, los tumores están compuestos por pequeños grupos de células epiteliales uniformes con atipia nuclear leve que flotan en abundante mucosidad. Los grupos de células están dispuestos como estructuras sólidas, acinares o micropapilares. La mucina es casi en su totalidad extracelular. Según la celularidad, los carcinomas mucinosos se pueden subdividir en tipos A y tipos B. El tipo A es paucicelular, sin diferenciación neuroendocrina; y el tipo B es muy celular con menos mucina extracelular y típicamente muestra diferenciación neuroendocrina10,20.
En las características inmunohistoquímicas, los carcinomas mucinosos de mama son los más frecuentes de los subtipos moleculares Luminal A, dado que es de bajo grado, presenta la expresión de receptores de estrógenos y progesterona positivos, Her2neu negativo y en ocasiones excepcionales metástasis a ganglios linfáticos15. La sobreexpresión de Her2neu ocurre en el 15-20% de los tumores invasivos de mama, en el caso de los carcinomas mucinosos, tan solo ocurre en el 2.6-9%, por ello suelen presentar un mejor pronóstico. En los casos que presentan Her2neu positivo se benefician ampliamente de los anticuerpos monoclonales como el trastuzumab2. De igual forma, pueden presentar la expresión de E-cadherina y p120; sin embargo, únicamente se deben realizar en aquellos tumores con componente no mucinoso o aquellos sugestivos de un carcinoma lobular invasivo20,21.
En cuanto al tratamiento, al tratarse de tumores raros o histológicamente especiales, las recomendaciones están basadas en reportes de caso o pequeñas series de casos. La intervención quirúrgica es la piedra angular en todas las edades. Además, dado que estos tumores suelen expresar receptores de estrógenos y progesterona positivos, se benefician de la terapia endocrina, que usualmente suele emplearse inhibidores de aromatasa de tercera generación como el anastrozol. Este ha demostrado ser efectivo, bien tolerado y se puede considerar como un tratamiento de primera línea en pacientes con receptores hormonales positivos, tomando en cuenta de igual forma a pacientes mayores. Otra opción viable es el empleo del tamoxifeno6,15.
El tratamiento quirúrgico debe ofrecerse a toda paciente, sin importar su grupo etario. Se ha observado mayor supervivencia y menor tasa de recurrencia en pacientes mayores que fueron sometidas a una intervención quirúrgica. Una situación controvertida es la biopsia de ganglio centinela, la cual no se encuentra indicada en pacientes mayores de 70 años, con receptores hormonales positivos y Her2neu negativo, dado que no modifica la supervivencia. Sin embargo, se reporta en la literatura médica, que los carcinomas mucinosos puros y mixtos deben ser abordados de diferente manera, ya que estos últimos tienden a presentar involucro a ganglios más frecuentemente, lo que tiene repercusión en el pronóstico6,15.
Otra cuestión a considerar es la radioterapia. Se ha estudiado que esta no tiene un impacto significativo en pacientes que no tienen involucro ganglionar, incluso no se ha observado reducir las tasas de recurrencia local, ni tener un impacto en la supervivencia. La radioterapia adyuvante no ha demostrado tener un beneficio adicional en la supervivencia, en comparación a otras alternativas en el tratamiento9,15.
El pronóstico suele ser más favorable a comparación de los cánceres ductales invasivos, dado que es más común que expresen receptores para estrógenos y progesterona y menor probabilidad de metástasis11,12. Se ha reportado que la supervivencia global a cinco años está estimada en 95-99% y a 10 años es del 80%6,10,15.
En cuanto al manejo ofrecido a la paciente, se optó por un manejo quirúrgico en primera instancia. El pronóstico en esta paciente fue favorable, dado que presentaba receptores hormonales positivos y Her2neu negativo. La paciente continua en vigilancia, sin recaídas al día de hoy.
CONCLUSIÓN
El carcinoma mucinoso de la mama es una neoplasia rara en incidencia. Suelen ser lesiones tumorales pequeñas, con características benignas, no suelen presentar metástasis y tienen una alta expresión de receptores de estrógenos y progesterona y a su vez una baja expresión de receptores HER2/neu.
El pronóstico suele ser favorable y más alentador que aquellos tumores invasivos. La edad de la paciente es un determinante para el pronóstico, así como la invasión nodular axilar, la negatividad de receptores HER2 y el tamaño del tumor. La tasa de recurrencia es baja, mientras que la sobrevida es alta.
Debido a la rareza de estos casos, aún no hay guías consensuadas que abarquen el abordaje específico del carcinoma mucinoso. Se requiere de investigaciones y consensos para poder dar un enfoque dirigido a este cáncer.











 text new page (beta)
text new page (beta)