INTRODUCCIÓN
El síndrome de Ogilvie, también llamado seudoobstrucción colónica aguda, se define como una dilatación aguda del colon en ausencia de obstrucción mecánica distal1. Descrito por primera vez en 1948 por Sir William H. Ogilvie, quien observó obstrucción no mecánica en 2 pacientes con invasión maligna del plexo celíaco2.
Las causas son poco claras, sin embargo, se atribuye a una falta de coordinación entre la actividad simpática y parasimpática colónica; se presenta en pacientes hospitalizados, y las causas más comunes son evento vascular cerebral, infarto agudo de miocardio, puerperio patológico y sepsis3.
Los pacientes con esta patología desarrollan distensión abdominal con presencia de dolor en el 83%, náusea en 63%, vómito en 57%. La complicación principal que se reporta es la perforación espontánea, con una mortalidad mayor del 50%4.
El tratamiento generalmente debe ser escalado y de acuerdo con las condiciones del paciente, el tiempo de evolución y el riesgo de ruptura; la primera opción es la descompresión nasogástrica y el reposo intestinal5. Si no hay respuesta en 24 a 48 horas, la siguiente opción es el uso intravenoso de neostigmina, la cual aumenta la actividad colinérgica mejorando la actividad motora del cólon6. En casos en los que la dilatación persista por más de 3 días, el método de elección es la descompresión colonoscópica, la cual puede causar perforación y complicación en un 3%5. Se reserva el manejo quirúrgico abierto para aquellos casos en los que hay inminencia de perforación y mala respuesta o complicación secundaria al manejo endoscópico, así como pacientes con perforación y signos de sepsis5,6.
CASO CLÍNICO
Paciente del sexo masculino, de 69 años, con antecedentes de hipertensión arterial sistémica de 10 años de diagnóstico en tratamiento con losartán de 50 mg cada 12 horas, dislipidemia en tratamiento higiénico-dietético, tabaquismo desde los 20 años de edad a razón de 1 cigarrillo/día (IT = 1 cajetilla/año). Sin antecedentes quirúrgicos. Resto de antecedentes negados.
Inició el padecimiento con pérdida repentina del estado de alerta con movimientos clónicos en extremidad torácica y pélvica izquierda. Fue llevado por familiares al servicio de urgencias, con evidencia de insuficiencia respiratoria y deterioro neurológico, por lo que se realizó manejo avanzado de la vía aérea, con signos vitales estables; se realizó tomografía simple de cráneo y electrocardiograma, integrando diagnósticos de evento vascular cerebral isquémico y fibrilación auricular de respuesta ventricular rápida, para la cual se inició manejo antiarrítmico con respuesta adecuada.
Ese mismo día ingresó a piso de medicina interna, posterior a lo cual presentó nuevamente fibrilación auricular, por lo que se realizó cardioversión eléctrica y recuperó el ritmo sinusal. En días posteriores cursó con mala evolución a nivel respiratorio sin ser posible la progresión de la ventilación. Una semana después de su ingreso continuó bajo sedación, así como apoyo ventilatorio, se inició nutrición enteral a través de sonda nasogástrica.
Al cumplir el día 10 con nutrición enteral, presentó distensión abdominal y se indicó ayuno, nuevamente dejándose sonda nasogástrica a derivación sin presentar mejoría, por lo que se realizó tomografía abdominopélvica urgente, en la cual no se reportó alteración estructural ni hallazgos patológicos (figura 1), únicamente con datos sugerentes de íleo. Cinco días después, pese a la suspensión de la nutrición enteral, persistió con distensión abdominal y ausencia de evacuaciones, y se le solicitó nueva tomografía abdominopélvica, que reportó importante dilatación de colon ascendente y a nivel de ciego con dato sugestivos de probable vólvulo mesentero-axial de ciego (figura 2). De igual forma se solicitaron estudios de laboratorio, que reportaron: hemoglobina, 11.5 g/dL; leucocitos, 11.1; neutrófilos, 87%; plaquetas, 255,000; glucosa, 150 mg/dL; creatinina, 0.65 mg/dL; urea, 39; potasio, 2.98; sodio, 151; cloro, 114; tiempo de protrombina, 15.6; tiempo de tromboplastina, 27.4; INR, 1.13.
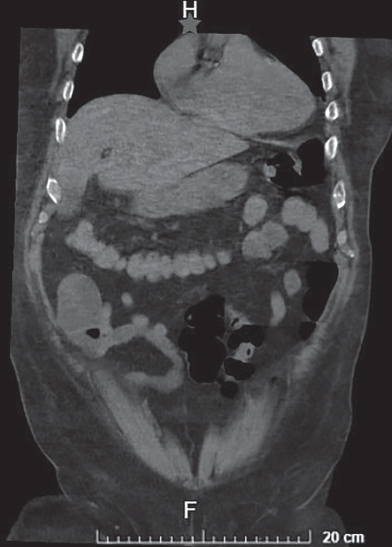
Imagen: Ramírez Sosa et al.
Figura 1 Tomografía de abdomen simple. Sin evidencia de alteración estructural
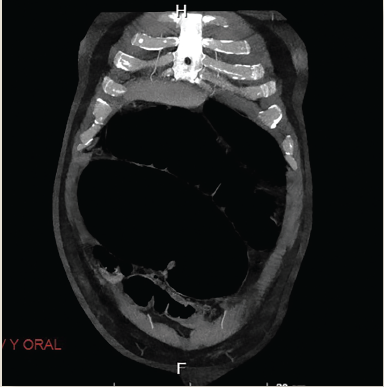
Imagen: Ramírez Sosa et al.
Figura 2 Tomografía abdominopélvica. Dilatación importante de colon predominantemente en ciego (hasta 11.06 cm), con datos sugestivos de probable vólvulo de ciego
Se solicitó valoración al servicio de Cirugía General, por los hallazgos tomográficos y por el diámetro del ciego se catalogó como alto riesgo de perforación, y debido a la falta de respuesta y al manejo conservador por parte de medicina interna. Se decidió ingresar a quirófano para laparotomía exploradora. Se realizó incisión en línea media supra e infraumbilical (figura 3), teniendo como hallazgos colon ascendente dilatado, a tensión y con paredes muy delgadas hasta flexura hepática, con diámetro máximo de 14 cm, ciego de 10 cm de diámetro (figura 4), sin evidencia de obstrucción de tipo mecánico a ningún nivel, colon transverso de 10 cm de diámetro. En la serosa de colon ascendente y ciego a tensión se encontraron múltiples despulimientos así como parches necróticos con inminencia de perforación. Se realizó hemicolectomía derecha (figura 5), así como ileostomía tipo Brooke, y se manejó el colon distal con técnica de Hartmann.
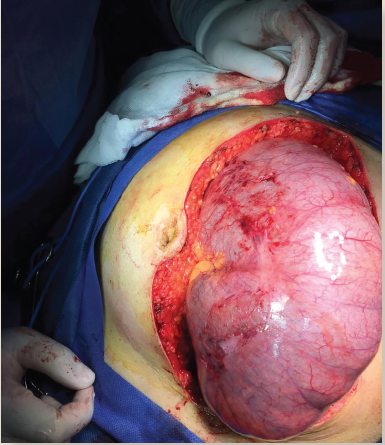
Imagen: Ramírez Sosa et al.
Figura 3 Ciego y segmento de colon ascendente dilatados, con adelgazamiento importante de su pared
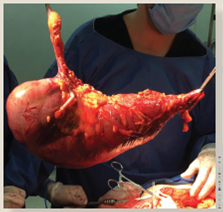
Imagen: Ramírez Sosa et al.
Figura 5 Pieza quirúrgica, segmento de íleon distal, ciego y colon ascendente
Egresó de quirófano con asistencia mecánica ventilatoria y sedación, presentando a las 48 horas posoperatorias gasto de tipo intestinal a través de ileostomía, sin datos de distensión abdominal. El paciente cursó con adecuada evolución posoperatoria, se reinició dieta enteral por sonda nasogástrica con adecuada tolerancia y se dio de alta de cirugía general una semana después del evento quirúrgico. Se obtuvo reporte histopatológico 5 días después, el cual reportó serosa despulida, con placas fibrinopurulentas con datos de isquemia, solución de continuidad de 2 mm de bordes irregulares en ciego, con espesor colónico de 4 mm promedio y de 1 mm adyacente a la perforación.
Sin embargo, derivado de la estancia prolongada, inició con deterioro respiratorio, diagnosticándose neumonía asociada a ventilación mecánica, y falleció en piso 3 semanas después de haber sido dado de alta por cirugía general.
DISCUSIÓN
El síndrome de Ogilvie es una entidad rara, con una incidencia de aproximadamente 100 casos por cada 100,000 pacientes hospitalizados. Se presenta como oclusión colónica con dilatación importante y por lo general proximal al ángulo esplénico7,2.
El estudio de imagen de elección es la tomografía computada abdominopélvica con contraste intravenoso, con una sensibilidad de 96% y especificidad de 93%, además de que permite el estudio de otras causas de oclusión intestinal8.
A pesar de un adecuado manejo y respuesta al tratamiento, esta entidad es una importante causa de morbimortalidad, debido a que se presenta en pacientes graves y de edad avanzada con comorbilidades importantes, por lo que es importante un manejo integral apropiado para prevenir otro tipo de complicaciones propias de este grupo de pacientes9.
En cuanto al manejo quirúrgico, una vez que se ha decidido efectuarlo, se realizará laparotomía exploradora con la intención de evaluar las condiciones del colon, siendo candidato a cecostomía descompresiva cuando no hay datos de isquemia o perforación, y en los casos en los que si se evidencian la colectomía o hemicolectomía será lo indicado10.
CONCLUSIONES
El síndrome de Ogilvie es un diagnóstico de exclusión, para el cual se debe tener un alto índice de sospecha, en el contexto de un paciente hospitalizado con patología cardiovascular o neurológica de base. El manejo inicialmente deberá ser conservador, reservando manejo quirúrgico para casos seleccionados.
En nuestro paciente se decidió manejo quirúrgico por los hallazgos tomográficos, al evidenciar un colon francamente dilatado con alto riesgo de perforación, lo cual se comprobó con el reporte histopatológico. Se deberán controlar las patologías de base, ya que estos pacientes pueden fallecer por otras complicaciones no relacionadas con la seudoobstrucción colónica, como fue el caso de nuestro paciente.
El diagnóstico temprano es fundamental para evitar la progresión de la patología y sus complicaciones, y para evitar la morbimortalidad que conlleva el procedimiento quirúrgico.











 text new page (beta)
text new page (beta)




