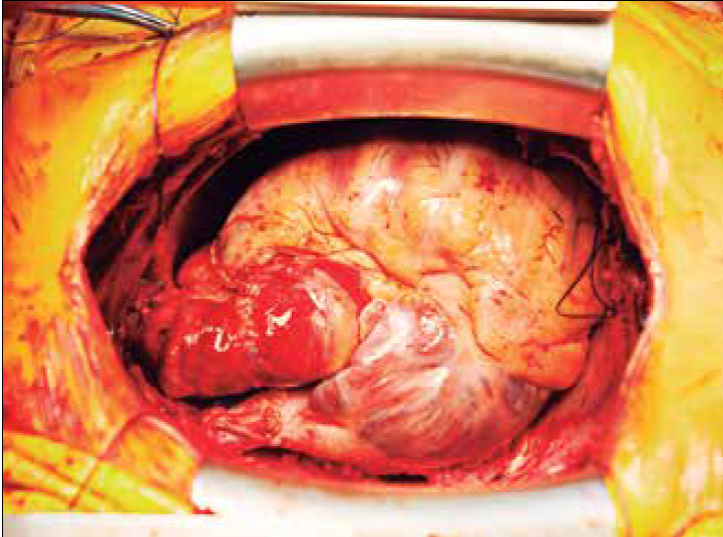
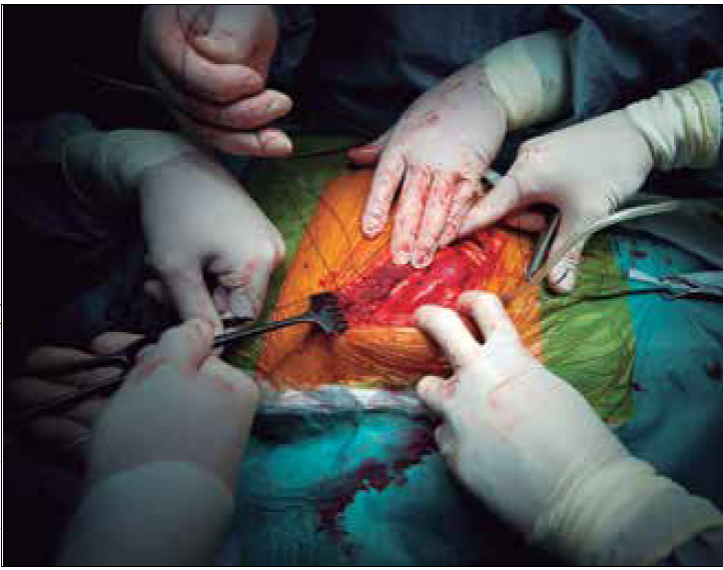
Introducción
El aumento en el número de sobrevivientes de trasplante de varios órganos se ha favorecido por un mejor tratamiento inmunosupresor, técnicas quirúrgicas y el apoyo de cuidados intensivos. La tasa de supervivencia se ha incrementado y la duración de ésta se ha alargado. Pertinente a la atención postrasplante es el delicado equilibrio entre inmunosupresión suficiente para prevenir rechazo de órganos, y excesiva, que deja al paciente expuesto a infecciones, circunstancias que tendrán un impacto importante en la morbilidad y mortalidad1.
El trasplante de órganos ha entrado de manera definitiva en el arsenal terapéutico. El número de órganos trasplantados y de enfermos que se han beneficiado con estos procedimientos alcanza cifras considerables en el mundo.
El llevar a cabo trasplante de órganos de un sujeto vivo no es fácil; para conseguir donadores se observan obstáculos en los familiares que aún no tienen la educación suficiente para permitir que se disponga de los órganos de sus parientes fallecidos, dificultades en los propios donantes que con frecuencia se rehúsan a ceder sus órganos2.
En la actualidad, debido a la gran demanda de donadores vivos y a las limitaciones que se encuentran durante la evaluación de los potenciales candidatos a donación de tejidos, se ha observado que los criterios de exclusión se modifican en casos extraordinarios, y esto ha llevado a grupos médicos a aceptar que se realice la donación y los trasplantes con menos limitantes3.
Las insuficiencias concomitantes de corazón y riñón son bien conocidas en la literatura mundial, pero si se analiza la etiología de la falla cardíaca, se observa que usualmente ésta es idiopática en los pacientes que se hallan en lista de espera para trasplante renal. Por otra parte, se encuentran los pacientes con hipertensión arterial que cursan con falla cardíaca progresiva atribuible a la enfermedad hipertensiva y a la isquemia4.
Actualmente los trasplantes reportados durante 2014 en el Sistema Informativo del Registro Nacional de Trasplantes (SIRNT) son: trasplante de corazón, 44, y trasplante de riñón, 2,285; sin embargo, no hay registro de trasplante corazón-riñón5.
Trasplante cardiaco y trasplante renal
Generalidades
El trasplante cardiaco es uno de los tratamientos de la insuficiencia cardiaca crónica (ICC), considerado por el Colegio Americano de Cardiología y la Asociación Americana del Corazón como una recomendación clase I; una alternativa terapéutica, curativa, definitiva para la ICC terminal, que permite la reintegración del paciente al ambiente familiar, social y económico con una recuperación de la calidad de vida en la clase funcional I de la New York Heart Association (NYHA). Su uso se ha generalizado a nivel mundial debido a que los resultados han sido satisfactorios, obteniéndose una sobrevida actual de 90% a un año y de 70% a cinco años. Los mayores beneficios se reflejan en pacientes jóvenes y en etapa productiva con una afección cardiaca no susceptible de tratamiento médico o quirúrgico convencional.
En México los trasplantes de órganos son una realidad. El 21 de julio de 1988 el Dr. Rubén Arguero efectuó el primer trasplante de corazón en nuestro país en el Hospital de Especialidades del Centro Médico La Raza del IMSS6 .
El trasplante cardiaco constituye por su naturaleza un proceso sumamente complejo que requiere no sólo de la participación de numerosos especialistas, sino de la conformación de un centro especializado que concentre y organice los esfuerzos de dicho grupo médico3.
En el trasplante renal, la insuficiencia renal crónica (IRC) se cataloga como una enfermedad emergente por el número creciente de casos, el rezago en la atención, los elevados costos, la alta mortalidad y los recursos limitados, por lo que requiere de una asignación de recursos económicos muy razonada8.
El trasplante renal se considera el mejor tratamiento para los pacientes con IRC en fase terminal. Esto es una realidad y ofrece una recuperación de la calidad y oportunidad de vida satisfactoria. Los pacientes con IRC terminal tienen como características los siguientes desórdenes: hematológicos, cardiopulmonares, metabólicos, gastrointestinales, sexuales y reproductivos, y tendencia a la hipotermia. Por todas estas razones, la anestesia para el trasplante renal es todo un reto para el anestesiólogo7.
La disminución progresiva del índice de filtración glomerular (IFG) por debajo de 15 mL/min/1.73 m2, también conocida como enfermedad renal crónica terminal, por lo general da lugar a la iniciación de la terapia de remplazo renal, ya sea por hemodiálisis o diálisis peritoneal; el trasplante renal (TR) es una alternativa más para el paciente con ERC terminal8.
En México, el primer trasplante renal fue realizado por los doctores Manuel Quijano, Gilberto Flores y Federico Ortiz Quezada el 22 de octubre de 1963 en el Hospital General del Centro Médico Nacional (CMN) del Instituto Mexicano del Seguro Social, que después de 1985 cambió de nombre a Hospital de Especialidades del CMN Siglo XXI, y en 1987 se estableció el Registro Nacional de Trasplantes, dependiente de la Secretaría de Salud2.
La indicación más precisa para el trasplante cardiaco es la disfunción miocárdica grave irreversible sin respuesta a fármacos establecidos a su manejo y con una expectativa de vida de 12 meses. Las causas más frecuentes de esta disfunción miocárdica grave son: cardiopatías de origen no isquémico (54%), cardiomiopatía isquémica (37%), valvulares (3%), congénitas (3%), retrasplantes cardiacos (3%) y otros (1%) (choque cardiogénico resistente a tratamiento médico, VO2 pico <10mL/kg/min, arritmias mortales resistentes, riesgo de muerte súbita, isquemia coronaria aguda limitante a labores habituales sin opción a revascularización coronaria, dependencia continua a inotrópicos IV)1,6. Ver los criterios del receptor de corazón (Tabla 1).
Tabla 1 Criterios del receptor de corazón3,6
| Cardiopatía terminal con expectativa de vida menor de 12 meses |
| Falla del injerto y rechazo recurrente |
| Falta de mejoría del proceso morboso con tratamiento médico o quirúrgico |
| Edad fisiológica menor de 60 años (en algunos pacientes puede ser aceptable una edad absoluta mayor de 60 años) |
| Funciones renal y hepática normales o disfunción reversible |
| Ausencia de infección activa |
| Estabilidad psicológica |
| Entorno social estable y de apoyo |
Los criterios para la aceptación de un corazón donado son:
Edad hasta de 45 años: los donadores de menor edad tendrán mejor pronóstico del trasplante.
Peso y estatura: no debe haber una desproporción del 30% para sexo masculino y del 20% para el sexo femenino con respecto al receptor. El sobrepeso mayor de 130% de peso ideal tiene la misma supervivencia que aquellos sin sobrepeso, pero la morbilidad para infecciones se incrementa.
Tiempo de isquemia: la isquemia total del injerto cardiaco debe ser menor de 4 horas, pero está permitido hasta 6 horas.
El donador no debe tener toxicomanías.
Infecciones6.
Son contraindicaciones para el receptor de corazón:
Presencia de un proceso infeccioso activo.
Neoplasias con actividad tumoral comprobada dentro de los 2 últimos años previos a su evaluación.
Hipertensión pulmonar severa.
La arteria pulmonar sistólica > 60 mmHg.
La enfermedad pulmonar crónica con función pulmonar < 60%.
Diabetes insulinodependiente con daño a órganos blanco.
Una falla multiorgánica.
Creatinina sérica > 2 mg/dl.
Depuración de creatinina < 50 mL/min.
Abuso de drogas y alcohol3.
Caso clínico
Paciente varón de 24 años de edad, originario y residente de Pachuca, Hidalgo, con impresión diagnóstica de insuficiencia renal crónica idiopática diagnosticada desde hace 5 años por exámenes de rutina, en tratamiento sustitutivo con diálisis peritoneal desde el inicio, tabaquismo por un año hasta hace 7 años, etilismo cada 8 días llegando a la embriaguez hasta hace 5 años, varicela zoster a los 7 años de edad sin secuelas, transfusiones en múltiples ocasiones sin reacciones adversas, y colocación de catéter de Tenckhoff en 2 ocasiones.
Para complementar el protocolo de trasplante renal se realizó ecocardiograma el 28 de noviembre de 2012, que reportó: 1) ventrículo izquierdo dilatado con disfunción sistólica severa, fracción de eyección del 25%, disfunción diastólica con patrón de llenado tipo restrictivo, 2) insuficiencia mitral severa, 3) insuficiencia tricuspidea severa, 4) hipertensión arterial moderada PSAP 55 mmHg, 5) insuficiencia aórtica leve sin gradiente significativo. Cateterismo diagnóstico 08de abril de 2013. Presiones AD, 2; VD, 35/2; TAP, 35/19/25.
Con estos hallazgos y con diagnóstico de insuficiencia renal crónica terminal de etiología idiopática y miocardiopatía dilatada estado funcional IV (NYHA), se decidió, en conjunto con el Comité de Trasplantes del hospital, realizar los trasplantes de corazón y riñón.
El 06 de mayo de 2014 se realizó el trasplante cardiaco ortotópico con técnica bicaval y 18 horas, después se efectuó trasplante renal derecho de un mismo donador cadavérico.
Manejo anestésico
Previa valoración del estado físico, se administró anestesia general balanceada, calificado con RAQ U 4 B. A su llegada a quirófano, con monitoreo II, narcosis basal: fentanilo más oxígeno a 3 litros por minuto con mascarilla facial durante 5 minutos aproximadamente. La inducción: vecuronio más midazolam, IOT con maniobra de Sellick. Mantenimiento a base de fentanilo, vecuronio más sevoflurane a concentraciones variables. Se continuó con monitoreo invasivo con línea arterial radial izquierda, catéter para medición continúa de la saturación venosa y gasto cardiaco con parámetros de tensión arterial (T/A) media 80 mmHg; frecuencia cardiaca (FC), 92 latidos por minuto (lpm); saturación periférica de oxígeno (SpO2), 80%; gasto cardiaco, 3.6; saturación venosa, 75. Se empleó derivación cardiopulmonar y se tenía disponible en quirófano beta agonistas y alfa agonistas como adrenalina y noradrenalina respectivamente para compensar los efectos vasodilatadores de los anestésicos. Asimismo, durante la derivación cardiopulmonar se ministró DFH más tiopental.
A la a salida de la derivación cardiopulmonar presentó taquicardia ventricular que revirtió con Lidocaína al 2%, posteriormente presentó fibrilación ventricular, por lo cual se desfibriló con carga de 15 julios y sale a ritmo sinusal, se colocó marcapaso. Una vez a la salida de la derivación cardiopulmonar continuó con apoyo de aminas: dobutamina, norepinefrina y milrinona. Pasa a unidad de cuidados intensivos (UCI) en sala de aislado, en ventilación mecánica controlada (VMC) con dobutamina, norepinefrina y milrinona con BIS 40; T/A media 80 mmHg; FC, 104 lpm; frecuencia respiratoria (FR), 12 respiraciones por minuto (rpm); SpO2, 100%.
Se continuó con terapia inmunosupresora: metilprednisolona y micofenolato mofetilo y antibióticos.
Posteriormente, a las 18 h del trasplante cardiaco, se decidió realizar el trasplante renal. El paciente ingresa a la sala de trasplante en VMC con monitoreo invasivo; por lo que respecta al manejo anestésico, se continua con fentanilo, midazolam y se cambia el relajante muscular por cisatracurio. Ya que el paciente donador para trasplante de corazón y riñón era cadavérico, el tiempo de isquemia fría total fue de 23 h, con un tiempo en la máquina de perfusión pulsátil renal de aproximadamente 18 h.
Discusión
A nivel mundial se han realizado aproximadamente 100 trasplantes simultáneos de corazón y riñón; sin embargo, en México se han hecho 2, pero no han sido documentados.
La historia del trasplante de órganos torácicos puede remontarse hasta el trabajo inicial de Carrel y Guthrie en 1905, quienes demostraron la técnica de anastomosis vasculares y sus aplicaciones para el trasplante de diversos órganos, incluso el corazón. El éxito congruente a largo plazo requirió de innovaciones en varios frentes en las siguientes décadas. El invento de la máquina de derivación cardiopulmonar por Gibson en 1954 fue un avance importante en la cirugía cardiaca1.
El aumento en el número de centros especializados para trasplante y la conciencia pública de donación de órganos han contribuido a la existencia de sobrevivientes que ahora acuden, o en el futuro lo harán, para procedimientos que no serán de trasplante10. Actualmente, en México se cuenta con un número mayor de médicos especialistas en trasplante de órganos y tejidos9. En este caso se revisan los trastornos fisiológicos del órgano trasplantado (corazón) en un paciente que va a ser sometido a un nuevo trasplante (renal) en un tiempo corto.
Es de particular importancia durante la visita preoperatoria valorar: 1) la función del órgano trasplantado, 2) la función de otros órganos y en particular aquellos que podrían verse afectados para el tratamiento inmunosupresor o disfunción del órgano trasplantado, y 3) siempre debe descartarse la presencia de infección1. El interrogatorio de los antecedentes incluye molestias relacionadas con el órgano trasplantado, en nuestro caso el paciente había sido trasplantado de corazón y estaba evolucionando satisfactoriamente, al ingresar al quirófano ya tenía falla renal, motivo por el cual 18 h después se realizó trasplante de riñón. La literatura recomienda que todo paciente que sea sometido a una cirugía que no es del trasplante previo debe ingresar a quirófano con lo siguiente:
Historia clínica completa, gases arteriales, somatometría, laboratorio (biometría hemática, química sanguínea, grupo y Rh, química sanguínea, colesterol, triglicéridos, perfil de lípidos, calcio, fosforo, magnesio, pruebas de funcionamiento hepático, depuración de creatinina en orina en 24 h). Los varones, antígeno prostático, y las mujeres, valoración ginecológica y Papanicolaou; virus de la inmunodeficiencia humana (VIH), panel de hepatitis viral, TORCH, pruebas de coagulación, telerradiografía de tórax, electrocardiograma, ecocardiograma, ventriculograma, cateterismo cardiaco derecho e izquierdo, prueba de función respiratoria. Valoración por otros servicios: higiene mental, maxilofacial, otorrinolaringología, ginecología, urología, trabajo social1,3,6.
Antes del trasplante cardiaco, nuestro paciente tenía todos los exámenes antes mencionados, asimismo se evaluó la función del miocardio con ecocardiograma transtorácico, que reportó: 1) ventrículo izquierdo dilatado con disfunción sistólica severa, fracción de eyección del 25%, disfunción diastólica con patrón de llenado tipo restrictivo, 2) insuficiencia mitral severa, 3) insuficiencia tricuspídea severa), 4) hipertensión arterial moderada, presión sistólica de la arteria pulmonar (PSAP) de 55 mmHg, 5) insuficiencia aórtica leve sin gradiente significativo y con equilibrio ácido/base normal.
Se recomienda que durante el preoperatorio se continúe con los medicamentos ministrados con el trasplante previo; en este caso el paciente ingresó al trasplante renal con dobutamina, norepinefrina y milrinona en infusión, medicamentos que se utilizan en cirugía de trasplante de corazón; como inmunosupresor se ministró metilprednisolona y basiliximab17.
Para la anestesia en el trasplante renal se han utilizado con éxito diversas técnicas de anestesia (general, regional, anestesia intravenosa total [TIVA], entre otras). En pacientes con trasplante previo no se ha demostrado, hasta ahora, que una técnica sea mejor que otra; sin embargo independientemente de la que se utilice, es indispensable la técnica aséptica al instrumentar al paciente15. Agentes patógenos que son inocuos para el sujeto sano pueden tener efectos mortales en el receptor del trasplante debido al efecto sobre el sistema inmunitario.
Se prefiere la intubación orotraqueal en vez de la nasal debido al riesgo por la infección producida por la flora nasal. Es prudente ministrar dosis profiláctica de antibióticos antes de canular al paciente, según la recomendación del servicio de infectología o epidemiología del hospital. Nuestro paciente ingresó a sala de quirófano con intubación orotraqueal y con venopunciones ya realizadas durante el trasplante de corazón, nosotros continuamos únicamente con la técnica aséptica, para el manejo del paciente trasplantado como recomienda la literatura. En los pacientes a quienes se les realiza trasplante renal, en la mayoría de los centros a nivel mundial, se recomienda que se realice bajo anestesia general balanceada; sin embargo, no se contraindica la técnica regional, habría que analizar el riesgo-beneficio de estas opciones; empero, el temor a desarrollar hematoma epidural, neuropatía urémica, incomodidad por períodos quirúrgicos prolongados, cambios hemodinámicos importantes, dificultad al ministrar las dosis correctas y riesgo de infección, no son de elección en este grupo de pacientes, el objetivo principal de la técnica anestésica es promover la diuresis y evitar el vasoespasmo de la arteria renal16.
Como en este caso, es muy importante la evaluación del paciente con trasplante cardiaco previo, antes de someterlo al trasplante renal en un tiempo muy corto entre los 2 trasplantes, tendríamos que analizar que el corazón trasplantado es un órgano denervado, esto implica que no posee inervación simpática, parasimpática o sensitiva y ello conlleva ciertas consecuencias clínicas tanto inmediatas como a largo plazo18. La pérdida de la influencia vagal provoca que la frecuencia cardiaca en reposo sea de entre 90 y 100 lpm y que los fenómenos vagales, tales como la variación de la frecuencia cardiaca con la respiración, estén ausentes. Tampoco se presenta la bradicardia asociada al masaje carotideo a las maniobras de Valsalva y a la hipertensión súbita. Dada la ausencia de la inervación simpática, la FC no se incrementa, ni en respuesta a la hipotensión ni al dolor. En el corazón normal, al incrementar la FC aumenta el gasto cardiaco. Esto no ocurre en el corazón trasplantado. Las respuestas normales al estrés son anormalmente lentas en la denervación; sin embargo, ocurrirán una vez que las catecolaminas liberadas circulantes lleguen al corazón. No hay repuesta a drogas no despolarizantes bloqueantes musculares como pancuronio, drogas anticolinérgicas como atropina y glicopirrolato, anticolinesterasas como neostigmina o ante la digoxina.
El corazón denervado responde a la isoprenalina, efedrina, dobutamina, adrenalina, dopamina, glucagón y cardioversión eléctrica11,20. Cuando se requiere que aumente el gasto cardiaco, el corazón trasplantado lo hace aumentando el volumen latido. Dado que se mantiene intacto el mecanismo de Frank Starling y con contractilidad normal, la denervación se compensa si se mantiene una adecuada precarga, es decir, presión venosa central (PVC); se recomienda durante el trasplante renal y antes de despinzar la arteria, tener una PVC de 14 a 17 mmHg y presión de oclusión arterial pulmonar (PAOP) elevada. Por lo general, la función sistólica es normal. La diastólica al inicio se ve afectada. El latido auricular es anormal, con la disfunción diastólica inicial agregada hace de estos pacientes “precarga o volumen dependientes”. En este caso donde se somete el paciente con trasplante renal con trasplante cardiaco previo la hidratación del trasplante renal es de suma importancia, el riñón nuevo debe tener un riego adecuado para asegurar su funcionamiento óptimo. El volumen intravascular debe mantenerse por encima de lo normal para asegura un buen flujo hacia el nuevo injerto renal. Se recomienda que la PVC sea mayor de 10 mmHg al colocar los clamps arteriales; el paciente con trasplante de corazón, como mencionamos anteriormente, mantiene intacto el mecanismo de Frank Starling y con contractilidad normal y la denervación se compensa si se mantiene una adecuada precarga. El cuidado del trasplante renal incluirá, además, electrolitos séricos, glucosa, gases sanguíneos y hemoglobina. Es importante que se mantenga la PVC a aproximadamente 10 mmHg para acentuar el riego renal y prevenir necrosis tubular aguda y retraso del funcionamiento del injerto.
El corazón denervado puede ser susceptible de acelerar la enfermedad aterosclerótica coronaria.12
Estos corazones no tienen angina por estar denervados, por tanto la isquemia silente sólo puede ser diagnosticada por electrocardiograma (ECG) u otros métodos diagnósticos, el nodo sinoauricular permanece intacto, se pueden ver 2 ondas P en el ECG. Dada la denervación sensorial, estos pacientes no experimentan dolor precordial durante episodios isquémicos. Los mecanismos de autorregulación coronaria permanecerán intactos19. Las arritmias son frecuentes en el período inmediato posterior al transplante debido a un incremento de catecolaminas circulantes, rechazo o falta del tono vagal; en particular, las arritmias auriculares o supraventriculares son posibles por episodios de rechazo; a más largo plazo, la isquemia secundaria a enfermedad coronaria del corazón trasplantado puede provocar otras arritmias. Las drogas inotrópicas negativas tienen un profundo efecto en el volumen minuto de estos corazones13. Hay referencias actuales en las que se hace hincapié en que la prevalencia de isquemia y arritmias se puede relacionar con la edad, la condición del donante y por consiguiente del órgano transplantado.14 Nosotros no encontramos ninguna de estas alteraciones, probablemente porque habían pasado 18 h del trasplante cardiaco previo.
Actualmente el paciente tiene aproximadamente 6 meses con ambos trasplantes que funcionan en forma correcta.
La experiencia y las técnicas de anestesia han evolucionado junto con la experiencia quirúrgica, los cuidados intensivos y las drogas inmunosupresoras en los trasplantes de órganos, conforme se incrementa el conocimiento de los trasplantes, varios centros han obtenido la pericia en el manejo del trasplante cardiaco y renal en un solo tiempo. Aunque son procedimientos muy raros que se reportan en la literatura, estos pacientes constituyen un reto especial para el cirujano y el anestesiólogo1











 text new page (beta)
text new page (beta)