La foliculitis por Malassezia spp. (FM) previamente conocida como foliculitis por Pityrosporum, fue descrita por primera vez por Weary et al. (1969) como una erupción acneiforme relacionada con el uso de antibióticos de amplio espectro. Posteriormente Potter et al. (1973) reconocieron esta entidad como una enfermedad con características clínicas e histológicas específicas. Se define como una infección del folículo piloso causada por levaduras del género Malassezia spp., principalmente M. furfur previamente conocida como Pityrosporum ovale (Faergemann et al., 1986). Afecta principalmente a adolescentes y adultos, y se caracteriza por una erupción acneiforme con presencia de pápulas y pústulas foliculares, pruriginosas localizadas principalmente en tronco (Yu et al., 1998). Para realizar el diagnóstico de FM se requiere confirmar la presencia de las levaduras en el folículo piloso por medio de examen directo (EMD), cultivo y/o estudio histopatológico. Para realizar el EMD se recomienda tomar las muestras de las pápulas o pústulas de tres sitios diferentes con un sacacomedón, aplicar hidróxido de potasio al 10% con tinta Parker para observar levaduras redondas de pared gruesa (Yu et al., 1998). Se han propuesto escalas para cuantificar la presencia de levaduras tanto en EMD como en la histopatología y utilizarlas como herramienta diagnóstica (Yu et al., 1998; Jacinto-Jamora et al., 1991).
El objetivo de este estudio fue describir las características epidemiológicas y clínicas de los pacientes con foliculitis por Malassezia spp. diagnosticada por examen microscópico de pápulas y/o pústulas en el Centro Dermatológico de Yucatán, México.
Se realizó un estudio transversal, descriptivo y retrospectivo en el que se revisaron los registros de los EMDs realizados en el Laboratorio de Micología del Centro Dermatológico de Yucatán en Mérida, Yucatán, México, durante el periodo de enero de 2009 a diciembre de 2015. Se definió como caso de FM a aquél cuyo paciente presentó pápulas y pústulas foliculares en cara, cuello, tronco y/o extremidades y levaduras de Malassezia spp. como resultado en el EMD. Se obtuvo información clínica y epidemiológica de cada uno de los casos. La toma de la muestra para la realización del EMD fue mediante el raspado con bisturí estéril de pápulas y/o pústulas, extendiendo la muestra sobre un portaobjetos estéril y fijándola a la llama para la posterior aplicación de azul de metileno para la observación de las levaduras en el microscopio óptico.
Durante el periodo comprendido entre enero de 2009 y diciembre de 2015 se identificaron 115 casos con diagnóstico clínico de FM, de los cuales 56 casos (48.7%) resultaron con EMD positivo a levaduras (Figura 1). De los 56 casos de FM, 44 (78.6%) fueron hombres. En el 28.6% de los casos se afectaron dos o más áreas. La edad promedio de los pacientes fue de 21.4 años (12-55 años). La topografía más frecuente fue el tronco en 53 casos (94.6%), seguido de la cara en 9 casos (16.1%), cuello en 7 casos (12.5%), extremidades superiores en 6 casos (10.7%) y extremidades inferiores en 2 casos (3.6%) (Figura 2). De los 56 casos, 22 casos (39.3%) se observaron durante el año 2015 (Figura 3), de los cuales 19 (86.4%) se observaron entre los meses de junio y septiembre. En cuanto al uso de terapias previas en los casos registrados durante el año 2015, 9 casos (40.9%) utilizaron esteroides tópicos y 3 casos (13.6%) antibióticos sistémicos.
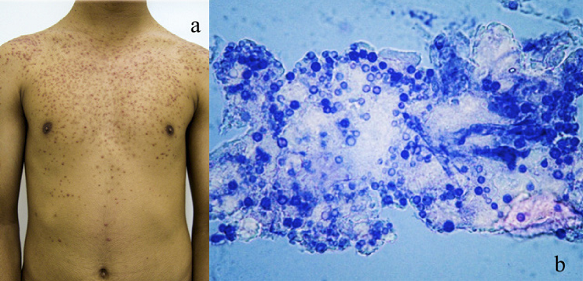
Figura 1 Paciente con lesiones causadas por Malassezia sp. a. Pápulas y pústulas foliculares en el tronco. b. Presencia de múltiples levaduras teñidas con azul de metileno.

Figura 2 Topografía de casos de foliculitis por Malassezia spp. diagnosticados en el Centro Dermatológico de Yucatán durante el periodo 2009-2015. ES: extremidades superiores; EI: extremidades inferiores.
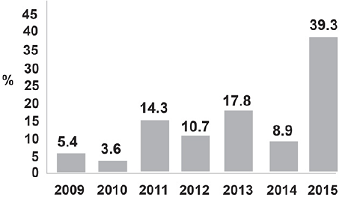
Figura 3 Porcentaje de casos de foliculitis por Malassezia spp. por año diagnosticados en el Centro Dermatológico de Yucatán durante el periodo 2009-2015.
Las levaduras del género Malassezia forman parte de la microbiota normal de la piel, se encuentran en el estrato córneo y en el infundíbulo folicular, donde hidrolizan los triglicéridos del sebo en ácidos grasos libres para utilizarlos como nutrientes (Gaitanis et al., 2013) . De las 15 especies descritas hoy en día, 10 han sido identificadas en humanos (M. globosa, M. restricta, M. furfur, M. sympodialis, M. slooffiae, M. obtusa, M. japonica, M. dermatis, M. yamatoensis y M. arunalokei ) y 5 en animales (M. pachydermatis, M. nana, M. equina, M. caprae y M. Cuniculi) (Cabañes , 2014; Honnovar et al.,2016). Diversos estudios han reportado una variación en la especie de Malassezia en individuos sanos según el sexo, la edad y el área corporal analizada (Lee et al., 2006; Prohic et al., 2014). Se ha reportado que, en adultos, la mayor densidad de la levadura se encuentra en el tronco superior y frente y, en hombres, en espalda baja y muslos (Leeming et al., 1989). Asimismo, se ha observado que la mayor carga de Malassezia spp. se encuentra durante la pubertad, la cual está relacionada con el incremento de la actividad de las glándulas sebáceas (Prohic et al., 2014). La FM es una enfermedad crónica y benigna que se caracteriza por la presencia de múltiples pápulas y pústulas foliculares pruriginosas, que afectan principalmente el tronco superior y las extremidades superiores (Chanussot y Arenas, 2006). Es una condición observada en adolescentes y adultos entre 20 y 30 años de edad (Abdel-Razek et al.,1995; Bäck et al.,1985; Guzmán et al., 2006), con predominio del sexo masculino (Lévy et al., 2007; Lim et al., 1987; Sharquie et al., 2012), aunque a diferencia de nuestro estudio, algunos autores han reportado una mayor frecuencia de la enfermedad en mujeres (Abdel-Razek et al.; 1995; Bäck et al., 1985) y otros no han encontrado predominio por algún sexo (Guzmán et al., 2006). La diferencia en los resultados de estos estudios puede ser consecuencia la diversidad en los hábitos culturales de cada población analizada, como lo es el caso de la población de Arabia Saudita, en donde las mujeres utilizan prendas que cubren el cuerpo completo (Abdel-Razek et al., 1995, Guzmán et al., 2006).
La patogenia de esta entidad se explica por el sobre crecimiento de la levadura favorecido por la oclusión del folículo piloso y/o la alteración de la microbiota cutánea normal, (Crespo-Erchiga y Delgado-Florencio, 2002), por lo que el aumento de la temperatura y la sudoración como ocurre en regiones subtropicales y con gran humedad (Durdu et al., 2013) como lo es el estado de Yucatán, favorecen su desarrollo. Se ha descrito que los componentes del sudor pueden promover la acción de las lipasas aumentando la producción de ácidos grasos libres, lo que conduce a la presencia de inflamación (Potter et al. , 1973). En nuestro estudio se observó un importante número de casos durante los meses de verano del 2015, en donde se registró una temperatura promedio de 28.1 ºC (min 22 ºC; max 38 ºC) y una humedad promedio de 80%, lo cual fue mayor respecto a los años previos analizados donde la temperatura promedio osciló entre los 25.7 ºC y 26.5 ºC (Meteored.mx, 2018; Weatheronline.co.uk, 2016), factor que probablemente influyó en una mayor incidencia de casos durante ese año. Otros factores de riesgo de desarrollar FM son el uso de ropa sintética, cremas, bronceadores y aceites (Guzmán et al., 2006; Hill et al., 1990), los cuales favorecen la oclusión del folículo piloso. Asimismo, el uso de antibióticos de amplio espectro como las tetraciclinas, corticosteroides (Rubenstein y Malerich, 2014) y terapia biológica (Cholongitas et al., 2009) son factores que alteran la microbiota normal y por lo tanto favorecen la aparición de FM. Tanto el uso de antibióticos sistémicos como esteroides tópicos fueron registrados en algunos de nuestros casos.
La FM se considera una enfermedad subdiagnosticada, debido a que se suele confundir con otras entidades como foliculitis bacteriana, foliculitis por Candida spp., acné vulgar o reacción acneiforme por medicamentos (Recio et al., 2003; Sharquie et al., 2012), aunque se han descrito cuadros concomitantes (Jacinto-Jamora et al., 1991). Algunos autores han sugerido datos clínicos para diferenciar el acné troncal de la FM, tales como el inicio más tardío de la enfermedad, presencia de lesiones en el centro de la espalda y ausencia de afección de la cara en los pacientes con FM (Sharquie et al., 2012), lo cual contrasta con lo observado en nuestro estudio y por otros autores en el que la cara se encuentra afectada (Abdel-Razek et al., 1995). En cuanto al diagnóstico existe controversia para determinar si la detección de Malassezia spp. en el EMD es suficiente para definir los casos de FM. Algunos autores refieren que el diagnóstico de FM se confirma mediante histopatología, en la cual se observa destrucción parcial del folículo piloso, abundantes levaduras de Malassezia en el mismo y un infiltrado inflamatorio perifolicular constituido por neutrófilos y linfocitos (Rubenstein y Malerich, 2014). Incluso se ha sugerido la realización de cortes seriados y/o tinción de PAS de las biopsias de las lesiones de foliculitis, a pesar de no observarse levaduras en un corte inicial (Song et al., 2014). Por otro lado, se ha demostrado que el EMD con tinta Parker más hidróxido de potasio es más preciso que la biopsia y el aislamiento de la levadura por medio de cultivo no necesariamente indica enfermedad (Lévy et al., 2007; Yu et al., 1998). También se han utilizado blanco de calcoflúor, azul de metileno (Crespo-Erchiga y Delgado-Florencio, 2002), Gram (Guzmán et al., 2006) o Giemsa (Durdu et al., 2013) para su identificación. En nuestro estudio el 100% de los casos de FM fue diagnosticado por EMD con azul de metileno, el cual consideramos una herramienta rápida y no invasiva que permite iniciar un tratamiento temprano.
En cuanto a la respuesta al tratamiento, se ha observado que los pacientes pueden presentar mejoría clínica importante durante las primeras 24 h de tratamiento tópico u oral con azoles (Crespo-Erchiga y Delgado-Florencio, 2002). Debido a la frecuente asociación de FM con acné vulgar, se propone añadir un tratamiento tópico clásico para el acné como es la tretinoína, para evitar el uso de antibióticos orales, ya que éstos modifican la microbiota normal de la piel condicionando un sobre-crecimiento fúngico (Rubenstein y Malerich, 2014). Por lo general, la FM tiene un pronóstico favorable, sin embargo, en condiciones de inmunosupresión puede evolucionar a fungemia sino se diagnóstica y se inicia tratamiento de manera temprana (Lagos, 2014).
La FM es una patología que dada la similitud con otras patologías es subdiagnosticada, por lo que es importante considerarla en adultos jóvenes con pápulas y pústulas foliculares que afecten principalmente el tronco además de factores asociados como el calor, sudoración, oclusión y/o uso de tratamientos tópicos y antibióticos sistémicos. El EMD con azul de metileno es una técnica rápida y no invasiva, con la que se diagnostica y permite iniciar un tratamiento temprano.











 nueva página del texto (beta)
nueva página del texto (beta)


