Antecedentes
La rinitis es una enfermedad inflamatoria crónica de la mucosa nasal caracterizada por síntomas nasales como rinorrea, obstrucción nasal, estornudos y prurito nasal que resultan en inflamación o disfunción de la mucosa nasal.1 Su prevalencia es alta en México, donde se reportan síntomas en 49 % de los niños entre seis y siete años y en 41 % de los individuos entre 13 y 14 años, que alteran severamente la calidad de vida y repercuten en las actividades cotidianas.2,3
Las últimas clasificaciones de rinitis formuladas en ARIA (Allergic Rhinitis and its Impact on Asthma) y el consenso PRACTALL de la EAACI (European Academy of Allergy and Clinical Immunology) y la AAAAI (American Academy of Allergy, Asthma & Immunology) dividen la enfermedad en diferentes fenotipos para el estudio y tratamiento de la enfermedad (Cuadro 1).2,4
Cuadro 1 Clasificación de la rinitis conforme a los criterios de ARIA y el consenso PRACTALL
| ARIA | PRACTALL (EAACI y AAAAI) |
| Infecciosa | Rinitis infecciosa |
| Alérgica | Rinosinusitis crónica |
| Ocupacional | Rinitis alérgica |
| Inducida por fármacos | Rinitis local alérgica y rinitis no alérgica con síndrome eosinofílico (NARES) |
| Hormonal idiopática | Rinitis no alérgica (rinitis vasomotora, rinitis gustatoria, rinitis inducida por drogas, rinitis hormonal, rinitis ocupacional, rinitis atrófica) |
| Otras causas (rinitis atrófica, NARES, gustatoria, etcétera) | Rinitis endotipo neurogénico |
ARIA = Allergic Rhinitis and Its Impact on Asthma, EAACI = European Academy of Allergy and Clinical Immunology, AAAAI = American Academy of Allergy, Asthma & Immunology, NARES = rinitis no alérgica con síndrome eosinofílico
En 1981, Jacobs describió por primera vez la rinitis no alérgica con síndrome eosinofílico (NARES) en pacientes con síntomas de rinorrea profusa, estornudos paroxísticos y prurito nasopalatino, quienes presentaban eosinofilia en la citología nasal en los periodos sintomáticos, pero sin que se identificaran factores desencadenantes alérgicos por pruebas cutáneas o pruebas de IgE específica (RAST) ni tampoco la presencia de IgE en secreciones nasales.5,6
La NARES constituye una condición nasal rara, con una prevalencia reportada aproximada de 13 % entre las rinitis no alérgicas, caracterizada por eosinofilia crónica (> 20 % de eosinófilos en citología nasal) sin que pueda demostrarse alergia (pruebas in vivo e in vitro negativas); frecuentemente se acompaña de otras enfermedades sinonasales (poliposis nasal, rinosinusitis crónica, etcétera) y es un factor de riesgo para el desarrollo de apnea obstructiva del sueño.7,8,9
La fisiopatología del síndrome de NARES no está completamente clara, si bien se sospecha liberación crónica inespecífica de histamina y eosinofilia crónica como los principales factores desencadenantes. La eosinofilia puede derivar en liberación de sustancias tóxicas, como la proteína básica mayor (MBP) y la proteína catiónica del eosinófilo (ECP), que causan daño del epitelio ciliar nasal y prolongan la depuración mucosilla. Las alteraciones en la depuración mucosilla aumentan el riesgo de infecciones recurrentes y estas, de desarrollar poliposis nasal.10,11
Dada la alta asociación entre NARES y rinitis alérgica local (RAL), y que esta última representa hasta 40 % de los pacientes previamente diagnosticados con NARES, se considera muy alta la probabilidad de la presencia de una ruta TH2 localizada en la mucosa nasal en ausencia de marcadores sistémicos de atopia (alergia localizada).4,12
El diagnóstico de la NARES se basa en la presencia de síntomas de la enfermedad con pruebas cutáneas negativas, IgE total normal y presencia de eosinófilos en citología nasal (> 20 %), así como ausencia de respuesta ante pruebas específicas nasales de provocación o ausencia de IgE específica en secreciones nasales.13,14,15,16
El tratamiento es principalmente con corticoides nasales dado que la eosinofilia nasal indica buena respuesta a esteroides tópicos. Los corticoides nasales disminuyen los síntomas de la enfermedad y reducen el tamaño y recurrencia de los pólipos nasales. No existen suficientes estudios sobre el uso de esteroides sistémicos o antileucotrienos en esta enfermedad, pero dada su eficacia en rinitis alérgica y poliposis nasal se considera que pueden ser útiles.17,18,19,20
El uso de agentes biológicos como mepolizumab (anti-IL-5) puede servir en el tratamiento de esta enfermedad, dada su eficacia en la reducción de eosinófilos circulantes y nasales, pero no existen análisis suficientes para su recomendación.21
Reporte de caso
Se describe a una niña de siete años de edad sin historia de alergias y con antecedente de enfermedad por reflujo gastroesofágico en infancia temprana, tratada con antihistamínicos H2 (ranitidina), inhibidor de bomba de protones (pantoprazol) y protectores gástricos (aluminio y magnesio). Presentaba rinorrea, obstrucción nasal, prurito nasopalatino y estornudos de intensidad severa que limitaban el sueño y las actividades escolares, de patrón estacional con predominio en el invierno, sin que se identificara exacerbación extra o intradomiciliaria ni factores desencadenantes o agravantes de los síntomas. Por sospecha de rinitis alérgica se inició el protocolo diagnóstico:
Exámenes hematológicos: Leucocitos 7400, eosinófilos 11 % (800/μL), linfocitos 40 % (3000/μL), neutrófilos 41 % (3100/μL), hemoglobina de 13.5 g/dL, plaquetas 270 000 e IgE < 5 UI/mL.
Exámenes coproparasitoscópico y coprológico: Negativos en serie de tres, sin productos de irritación mucosa, leucocitos 0 % y cristales Charcot-Leyden negativos.
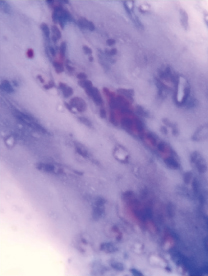
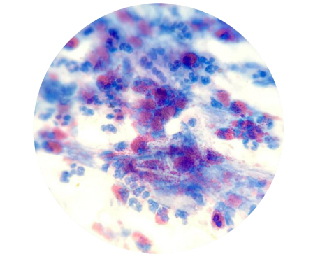
Citología nasal: Eosinófilos++, > 20 % de eosinófilos en muestra nasal, y neutrófilos+, < 10 % en muestra nasal (Figuras 1 y 2).
Pruebas cutáneas: Se realizaron por punción cutánea y exposición a 34 alérgenos (pólenes, hongos, artrópodos, pelo perro, pelo gato); todas fueron negativas.
Prueba inespecífica de provocación nasal (histamina): Aumento de 30 % en la puntuación de síntomas nasales.
Pruebas específicas de provocación nasal: Se realizaron con los alérgenos más frecuentes en el ámbito estudiado (Dermatophagoides, Amaranthus palmeri, Fraxinus americana, Hellianthus annus, Alnus spp., Cynodon dactylon, Periplaneta americana, así como pelo de perro y gato). Sin modificaciones o modificaciones menores, 30 % en la puntuación de síntomas nasales (Figura 3).
Figura 3 Prueba de provocación nasal y puntuación de síntomas nasales (aumento de 30 % de síntomas = positividad).
Se concluyó que se trataba de NARES, por lo que se inició tratamiento con esteroides nasales (fluticasona) y antihistamínicos orales y se continuó seguimiento y manejo por la consulta externa.
Discusión
La NARES es una enfermedad subdiagnosticada, ya que se requiere alta sospecha y la citología nasal es un método pocas veces utilizado por los médicos de primer contacto. Su diagnóstico es muy importante puesto que tiene adecuada respuesta a corticoides nasales, con pronóstico favorable, y su inadecuado manejo se asocia con el desarrollo de poliposis nasal o asma asociada con antiinflamatorios no esteroideos.
Es una enfermedad poco valorada ya que no existen criterios o protocolos diagnósticos consensuados al respecto. Tampoco han sido estudiados los potenciales blancos terapéuticos, como los agentes biológicos, ni la respuesta a antileucotrienos o corticoides sistémicos, por lo que los recursos terapéuticos empleados suelen ser muy limitados.
Aun cuando la causa más común de rinitis no alérgica es la idiopática (vasomotora), que representa cerca de 75 %, la mayoría de los casos clasificados como rinitis idiopática no han sido correctamente estudiados y han sido incorrectamente clasificados, con el consecuente mal manejo y pronóstico.
Conclusiones
El síndrome de NARES se debe considerar como diagnóstico diferencial de las rinopatías que se manejan en la consulta del especialista en alergia y se debe tener presente en otorrinolaringología, ya que constituye 13 % de las rinitis no alérgicas asociadas con eosinofilia, además de que existe riesgo de poliposis y asma relacionada con el uso de aspirina. El diagnóstico se debe basar en la sintomatología, pruebas cutáneas negativas, IgE total normal, eosinofilia nasal (> 20 %) y ausencia de respuesta en las pruebas de provocación o la ausencia de IgE específica. El tratamiento consiste en administrar antiinflamatorios esteroideos tópicos y antileucotrienos, si bien se está probando el uso de anticuerpos monoclonales.











 nueva página del texto (beta)
nueva página del texto (beta)