Introducción
Las colecciones pancreáticas son condiciones secundarias a pancreatitis aguda biliar, pancreatitis crónica, trauma o procedimientos quirúrgicos, de acuerdo a los criterios de ATLANTA las colecciones pancreáticas crónicas (4 semanas) se dividen en necrosis pancreática, pseudoquiste y necrosis pancreática amurallada. El pseudoquiste es una colección con pared no epitelizada productor de amilasa con poca necrosis en su interior y no componentes sólidos. Se desarrolla en un 7% de los pacientes con pancreatitis aguda y en 10 a 30% en los casos de pancreatitis crónica, produce sintomatología en 10 a 20% de los casos, y mortalidad de 10%. Del 60 al 80% se resuelven espontáneamente.
Los Pseudoquistes pancreáticos pueden diferenciarse en 3 tipos según la clasificación de D’Egidio y Schein, en función de la comunicación entre el conducto pancreático y la cavidad del Pseudoquiste. Esta clasificación es de enorme importancia para elegir el abordaje terapéutico apropiado.
Tratamiento
Si el diámetro del seudoquiste es menor de 4 cm, se recomienda el control evolutivo. Por el contrario, será necesaria la intervención terapéutica en todos aquellos casos complicados y/o sintomáticos.
Indicaciones de tratamiento del pseudoquiste pancreático:
Una vez establecida la necesidad de intervención terapéutica, la elección del procedimiento dependerá de las características del Pseudoquiste y según la clasificación de D’Egidio.
Los criterios para drenaje son: pseudoquiste complicado, sintomático o asintomático si cumplen las siguientes características:
Pseudoquiste complicado: Compresión de grandes vasos, Compresión sintomática de estómago, duodeno, compresión del conducto biliar principal, asociación con ascitis pancreática o fistula pancreatopleural, infección, hemorragia
Pseudoquiste sintomático: Distensión abdominal, dolor abdominal y/o espalda que no responde a tratamiento médico óptimo
Pseudoquiste asintomático; con alguno de estos factores de riesgo:
Pseudoquiste con cápsula mayor de 1cm, pancreatitis crónica, conducto de Wirsung con estenosis o litiasis, ausencia de comunicación entre el pseudoquiste y el conducto pancreático principal, sospecha de neoplasia
Seguimiento
Los pseudoquistes tratados endoscópicamente, usualmente se resuelven tras un periodo de 4 a 8 semanas. Por ello se debe realizar una TC entre 4 a 8 semanas para comprobar evolución del seudoquiste. La resolución radiológica permite la extracción endoscópica de las prótesis. Si el PP persiste, las prótesis deben ser cambiadas cada 8 a 12 semanas.
Técnica de drenaje por ultrasonido endoscópico
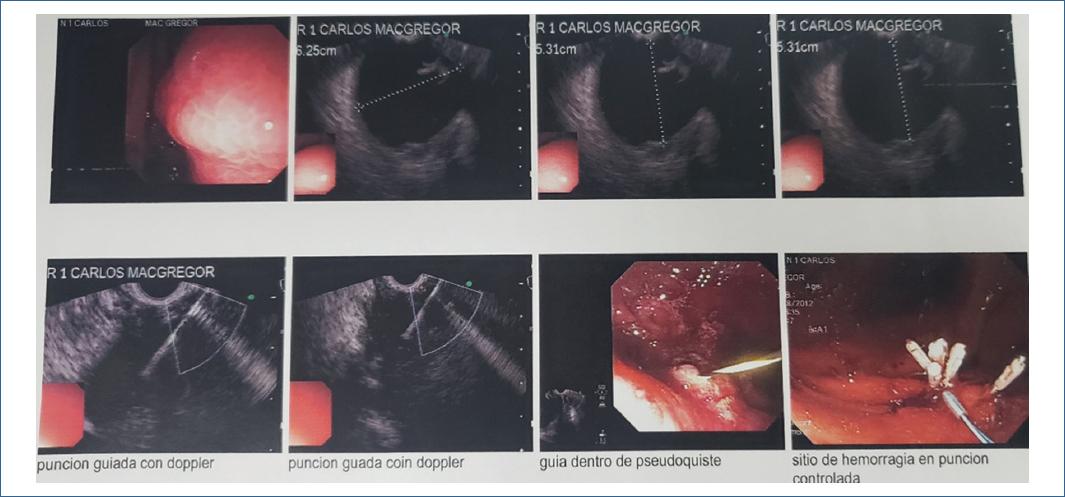
La técnica de drenaje endoscópico no está estandarizada y el tipo de endoscopio utilizado puede variar según la disponibilidad y las necesidades técnicas. En aquellos casos en que la compresión sea evidente por visualización directa, se puede realizar el drenaje completo con un duodenoscopio y apoyo por fluoroscopia. Sin embargo, se recomienda realizar el drenaje guiado por ecoendoscopia ya que permite identificar la presencia de vasos sanguíneos y medir la distancia entre la luz gastroduodenal y la cavidad del pseudoquiste. Una distancia mayor de 1cm se asocia a mayor riesgo de perforación. Los ecoendoscopios sectoriales con canal terapéutico permiten realizar todo el procedimiento y son cada vez más los autores que recomiendan siempre su uso en el abordaje inicial. Si no se dispone de ecoendoscopio terapéutico, se puede identificar el sitio óptimo de punción mediante ecoendoscopia y a continuación realizar la punción, dilatación y drenaje con un duodenoscopio con apoyo de la fluoroscopia. En la mayoría de nuestros pacientes no fue requerido el uso del fluoroscopio.
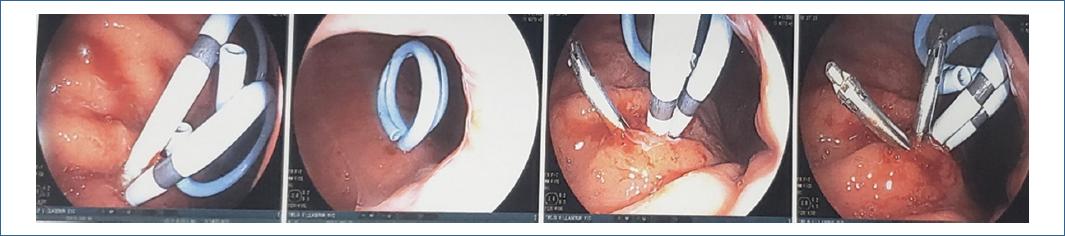
Punción del pseudoquiste: Bajo control ecoendoscópico y con apoyo de fluoroscopia, se realiza la punción en el punto seleccionado en la pared del estómago o del duodeno, con una aguja de 18 o 19 G hasta penetrar en la cavidad del pseudoquiste. La aspiración del líquido del seudoquiste y la inyección de contraste confirma la correcta posición de la aguja. El abordaje perpendicular de la aguja con respecto al pseudoquiste permite la instrumentación con mayor facilidad. Otras formas descritas para realizar esta comunicación entre la cavidad quística y la luz gastrointestinal son el uso directo del needle-knife, o a través de electrocauterio usando la punta de un asa de polipectomía.o con precorte como en uno de nuestro casos.
Inserción de la guía: La inserción de la guía hidrofílica angulada (0,035-inch × 450cm) dentro del seudoquiste asegura la posición y permite el paso de instrumentos accesorios dentro de la cavidad. La guía es avanzada bajo control radiológico, hasta lograr varios loops dentro de la cavidad del pseudoquiste y evitar su salida; paso que omitimos en la mayoría de nuestros casos.
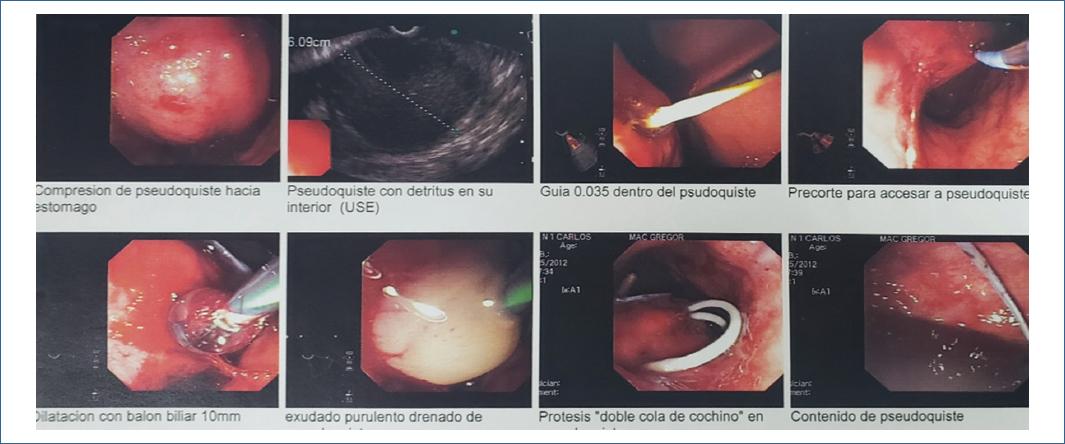
Dilatación: La dilatación y el mantenimiento de la permeabilidad del punto de punción es clave para el drenaje completo y la resolución completa del pseudoquiste. Para ello, la dilatación requiere la utilización de un balón de un mínimo de 6mm de diámetro y preferiblemente de 10mm en caso de contenido con detritos o pseudoquistes grandes.
Visión endoscópica: Dilatación con balón del orificio de la cistogastrostomía, prótesis doble pigtailed in situ. La permeabilidad de la comunicación (cistogastrostomía) y drenaje se mantiene mediante la colocación de varias prótesis plásticas (Doble pigtailed). La naturaleza y la cantidad del contenido del pseudoquiste determinan el número de prótesis. Los grandes pseudoquistes con la presencia de detritos deben ser drenados con por lo menos con 3 prótesis (10 F). La presencia de detritos sólidos en grandes pseudoquistes puede beneficiarse de la colocación de una sonda nasoquística, junto con las prótesis de doble pigtail. La irrigación continua o intermitente con solución salina ayuda a evacuar los detritos y evitaría la infección del pseudoquiste. Tras algunos días de lavado a través de la sonda, esta se puede retirar con apoyo de fluoroscopia, dejando solo las prótesis in situ.
Drenaje transpapilar: Requiere la comunicación del pseudoquiste con el conducto pancreático. Las lesiones obstructivas del conducto pancreático distal, como estenosis y litiasis, pueden perpetuar o agravar las fugas pancreáticas, forzando las secreciones pancreáticas a salir a través del defecto hacia la cavidad del pseudoquiste. Las estenosis y las litiasis deben ser tratadas previamente a la colocación de la prótesis para el drenaje transpapilar. Dependiendo del tamaño del conducto pancreático, se colocará una prótesis de 7 a 10 F, extendiéndose desde el duodeno, y preferiblemente superando el defecto en el conducto. Esta técnica presenta mejores resultados en pequeños pseudoquistes de la cabeza o el cuerpo del páncreas. Las ventajas del drenaje transpapilar es la menor frecuencia de sangrado o perforación. Sus desventajas son el riesgo de infección (sobre todo en grandes seudoquistes) y el riesgo de estenosis del conducto pancreático debido a la prótesis.
Metodología
Se trata de un estudio retrospectivo, transversal, y analítico sobre los casos obtenidos durante 1 año y medio, en un centro hospitalario de alta concentración en México (Hospital MC Gregor). El estudio colecta los casos presentados entre enero 2018 y marzo 2019 sobre pacientes que fueron sometidos a drenaje de pseudoquiste pancreático guiado por ultrasonido endoscópico empleando un seguimiento a partir de expedientes, notas de consulta externa y sistema electrónico de laboratorio y radiología, con el objetivo de evaluar nuestros resultados.
Se describe la tasa de éxito definida en este estudio: Completa resolución del pseudoquiste o reducción de al menos 2 cm en estudio de imagen y disminución de la sintomatología posterior a la primera intervención. Eventos adversos durante el drenaje: Sangrado, infección, perforación, migración de stents, afecciones cardiopulmonares. Recurrencia: Nuevo pseudoquiste posterior a resolución en estudio de imagen.
Se utilizó estadística descriptiva, así como número y porcentaje para variables categóricas, se excluyeron pacientes cuyos datos en el expediente no eran verificables en sistema electrónico, y pacientes con pérdida de seguimiento postratamiento.
Se obtuvieron un total de 9 casos de los cuales solo en 7 pacientes sometidos a drenaje endoscópico, se obtuvo recolección completa de sus datos entre 2018 y 2019.
Resultados
| Paciente | Edad | Etiología | I | F | Tipo de prótesis | Tamaño | Tac o USG | S | A | R | C |
|---|---|---|---|---|---|---|---|---|---|---|---|
| M | 46 | Biliar | AGUJA | SI | 1 Prótesis Cola de Cochino de 10 Fr x 5 cm + SNQ posterior | 10 × 9cm | Resuelto (tercera) | S | N | R | S |
| M | 48 | Alcohol | AGUJA | NO | 2 Prótesis Cola de Cochino de 10 Fr x 5 cm + SNQ posterior | 5 × 6cm | Resuelto (tercera) | S | N | R | S |
| M | 51 | Biliar | SIN AGUJA | NO | 2 Prótesis Cola de Cochino de 10 Fr x 5 cm | 7 × 5cm | Resuelto | A | N | S | N |
| M | 48 | Biliar | AGUJA | NO | 2 Prótesis Cola de Cochino de 10 Fr x 5 cm | 5 × 6cm | Resuelto | A | N | S | N |
| F | 26 | Biliar | AGUJA | NO | 2 Prótesis Cola de Cochino de 10 Fr x 5 cm y AXIOS | 7 × 6cm | Resuelto (segunda) | S | N | R | N |
| M | 26 | Alcohol | AGUJA | NO | 2 Prótesis Cola de Cochino de 10 Fr x 5 cm | 8 × 4cm | Resuelto | A | N | S | N |
| F | 32 | Biliar | AGUJA | NO | 2 Prótesis Cola de Cochino de 10 Fr x 5 cm | 5 × 4cm | Resuelto | A | N | S | N |
Paciente (M-Masculino-Femenino), I (Instrumento de acceso al pseudoquiste), F-(uso de fluoroscopio), Tipo de prótesis- SNQ (Sonda nasoquistica), Tamaño (pseudoquiste), TAC ó USG de control por drenaje con tasa de éxito, Sintomatología posterior al drenaje (S-Sintomático, A- Asintomático), Amilasa 3 meses control (N-Normal), R- Recurrencia (R-Recurrentes-Sin recurrencia), C-Complicaciones (S-Sin complicaciones, N-No Complicaciones)
De los 7 pacientes; en 4 (57%) pacientes, el pseudoquiste fue ocasionado por pancreatitis de origen biliar y 3 (43%) de origen alcohólico, solo en 1 paciente no se empleó aguja para acceso, en los 7(100%) pacientes el abordaje fue transmural (cistogastro) solo en 1 (14%) paciente no se empleó aguja utilizando precorte para accesar a cavidad quística. Nuestra recurrencia fue de 3(43%) y nuestras complicaciones asociadas al procedimiento 2(28%) en dos pacientes, el primero por infección de pseudoquiste y sangrado y en otro paciente por migración de las prótesis. Nuestra tasa de éxito en el primer procedimiento es de 4 (57%) y en un segundo y tercer drenaje del 100%. Ningún paciente requirió intervención quirúrgica, solo 2 (28%) requirieron manejo hospitalario, el resto fue manejado de forma ambulatoria. En 6(86%) pacientes no fue requerido fluoroscopio.
Discusión
Un estudio reciente demostró que las tasas de éxito aumentan cuando se usan numerosas prótesis del mayor diámetro posible, sin aumentar por ello el número de complicaciones. Debe evitarse el uso de prótesis rectas para el drenaje debido a su mayor tasa de migración, perforación y hemorragia producto de la necrosis por presión, en nuestro estudio usamos en la mayoría de los casos dos prótesis y solo en un caso 1 prótesis. En un paciente con recurrencia usamos prótesis AXIOS, nuestra tasa de éxito fue similar a lo descrito en la literatura, así como nuestras complicaciones, sin embargo, nuestra muestra es pequeña aun para afirmar dicha situación, cabe mencionar que sson los casos presentados durante un año en nuestra institución, por lo que se planea continuar seguimiento de los pacientes y valorar nuestros resultados con una muestra mayor.
El pseudoquiste se puede drenar por vía quirúrgica, endoscópica o por radiología intervencionista siendo esta ultima la de mayor recurrencia. El drenaje endoscópico ha demostrado similar éxito terapéutico, similares efectos adversos tanto generales como del procedimiento, pero menor costo y tiempo de hospitalización. Solo dos de nuestros pacientes requirieron hospitalización el resto fue manejado de forma ambulatoria.
Otro aspecto es, que en la mayoría de nuestros pacientes no fue requerido el uso de fluoroscopio sin influir con los resultados por lo que esta situación tendría ventajas tales como, realizar drenaje en pacientes que no sea tan factible su traslado a la sala de fluoroscopio (Pacientes en terapia intensiva) o donde no se cuente con dicha sala.
Conclusión
Nuestros resultados aún son muy pocos para demostrar una evidencia, sin embargo, la terapia endoscópica parece mostrar resultados alentadores para resolución de esta patología, siempre y cuando se tenga el equipo y el entrenamiento adecuado.











 nueva página del texto (beta)
nueva página del texto (beta)