Introducción
La variabilidad en la toma de decisiones terapéuticas en las especialidades quirúrgicas continúa siendo un problema.1 En cirugía ortopédica se ha observado una variación geográfica inexplicable y de cirujano a cirujano en las tasas de cirugía. La variación se refiere principalmente a procedimientos electivos en lugar de aquéllos en los cuales las indicaciones están limitadas a un rango estrecho de opciones terapéuticas (urgencias y emergencias).2
Consideramos que existe una tendencia cada vez mayor hacia la indicación quirúrgica, aunque no siempre la evidencia científica sea contundente.3 Se ha documentado que las actitudes de los médicos y sus creencias acerca de las indicaciones quirúrgicas parecen explicar en gran medida esta variación en la tasa de cirugía. Sería de esperarse que los cirujanos traten a los pacientes y a sí mismos de manera similar en función de la mejor evidencia y las preferencias del paciente.4 Esta regla ética de oro (reciprocidad) es frecuentemente transmitida por los pacientes cuando se discuten las opciones de tratamiento: «Doctor, si estuviera en mi posición, usted ¿qué haría?».5
Entender cómo los cirujanos toman decisiones puede mejorar nuestra comprensión de la variabilidad de los tratamientos. Los objetivos del presente trabajo fueron estudiar las lesiones osteoarticulares (OA) de los cirujanos ortopédicos en Uruguay, cómo afrontan su propia lesión e identificar aquellas variables que influyen en la toma de decisiones terapéuticas.
Material y métodos
En el año 2017, utilizando la base de datos de la Sociedad de Ortopedia y Traumatología de Uruguay (SOTU), se identificaron residentes y cirujanos que presentaron al menos una lesión OA. A través de un formulario confeccionado, se entrevistó telefónicamente a cada uno de los médicos y se obtuvieron las variables de interés. Criterios de inclusión: residentes y cirujanos ortopédicos de SOTU que presentaron al menos una lesión OA aguda y/o crónica. Los criterios de exclusión fueron: residentes y cirujanos ortopédicos no asociados a SOTU y residentes y cirujanos ortopédicos cuya lesión haya sido resuelta previo a su período de formación. Además, enfermedades laborales como lumbalgias mecánicas esporádicas y tendinitis fueron excluidas. Las variables consultadas fueron: edad, etapa de formación actual y etapa de formación al momento de la lesión, tipo de lesión y mecanismo lesional, tratamiento indicado por el paciente/cirujano, tratamiento realizado, justificación del tratamiento realizado, resultados clínicos y paraclínicos, satisfacción y por último se le consultaba al profesional qué tratamiento indicaría a un paciente con similares características y la misma lesión.
Resultados
De un total de 272 residentes y traumatólogos de la base de datos de SOTU, se identificaron 60 cirujanos ortopédicos con lesiones OA. Se excluyeron seis con lesiones resueltas previo a su etapa formativa. Por lo tanto, se incluyeron 56 profesionales con 69 lesiones.
La mayoría de los profesionales eran de sexo masculino (95%). Con un rango etario amplio entre 31 y 93 años. 65%, al momento de la lesión, se encontraba como traumatólogo y/o en actividad docente; y más de la mitad de los profesionales incluidos tenían 10 o más años de práctica clínica.
En cuanto a las lesiones, su mayoría estaban vinculadas a las actividades deportivas. Predominando aquéllas que afectaban los miembros inferiores (MMII), siendo la rotura del ligamento cruzado anterior (LCA) de rodilla la lesión más frecuente.
Destacamos la presencia de un gran número de lesiones de tratamiento controvertido tomando en cuenta la evidencia científica actual, tanto en miembros superiores (MMSS) como en MMII (Tabla 1).
Tabla 1: Sistematización de lesiones en cirujanos ortopédicos incluidos.
| Diagnóstico | n | Tratamiento ortopédico/conservador | Tratamiento quirúrgico/invasivo |
|---|---|---|---|
| Fractura de falange dedos de mano y pie | 9 | 9 | |
| Fractura de quinto metacarpiano | 2 | 1 | 1 |
| Rotura LCA rodilla | 12 | 5 | 7 |
| Fractura espina ilíaca | 1 | 1 | |
| Lesión de Stener (primer dedo) | 1 | 1 | |
| Fractura de escafoides sin desplazamiento | 1 | 1 | |
| Fractura de radio Mason II y IV | 3 | 3 | |
| Fractura de tercer metacarpiano sin desplazamiento | 1 | 1 | |
| Luxofractura de tobillo, trimaleolar | 1 | 1 | |
| Fractura de clavícula sector medio | 1 | 1 | |
| Seudoartrosis escafoides | 1 | 1 | |
| Rotura de tendón de Aquiles | 1 | 1 | |
| Luxofractura carpometacarpiana | 1 | 1 | |
| Fractura de tibia diáfisis | 1 | 1 | |
| Fractura de radio distal trazo articular simple | 1 | 1 | |
| Fractura pierna distal | 2 | 1 | 1 |
| Fractura de radio distal extraarticular | 2 | 1 | 1 |
| Fractura húmero proximal cuatro partes | 1 | 1 | |
| Fractura de hueso ganchoso sin desplazamiento | 1 | 1 | |
| Fractura de peroné expuesto, Gustilo I | 1 | 1 | |
| Fractura de peroné por estrés | 1 | 1 | |
| Fractura intertrocantérica | 2 | 2 | |
| Fractura de platillo tibial externo sin desplazamiento | 1 | 1 | |
| Luxofractura de cadera | 2 | 1 | 1 |
| Fractura de escápula | 1 | 1 | |
| Coxartrosis | 4 | 2 | 2 |
| Lesión traumática de tendones de mano | 1 | 1 | |
| Fractura de fémur diáfisis | 1 | 1 | |
| Fractura tibia metáfisis proximal | 1 | 1 | |
| Gonartrosis sintomática | 2 | 1 | 1 |
| Lesión meniscal | 3 | 1 | 2 |
| Rotura MCR hombro | 3 | 2 | 1 |
| Luxofractura de hombro | 1 | 1 | |
| Patología degenerativa de columna | 2 | 1 | 1 |
| Total | 69 | 39 | 30 |
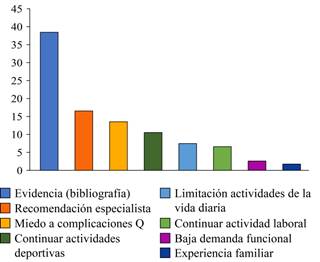
En ocasiones se observaron diferencias entre el tratamiento indicado a sí mismo, por el cirujano y el tratamiento definitivamente instaurado. A continuación graficamos los motivos referidos por los profesionales para decidir su conducta (Figura 1).
Si tomamos en cuenta la decisión terapéutica de los profesionales, observamos que 85% de los cirujanos ortopédicos indicarían el mismo tratamiento a sí mismos y a sus pacientes, es decir, que 15% preferirían realizar un tratamiento distinto al elegido para sí mismo en un paciente con igual lesión. Por último, los cirujanos que sufrieron lesiones OA informaron un porcentaje de satisfacción alto luego del tratamiento instaurado (49/66).
Discusión
Desde tiempos inmemoriales los médicos, a través de sus propias experiencias, han marcado la historia de la medicina. Son varios los cirujanos ortopédicos que han publicado sus padecimientos mediante autorrelatos. Muchos de estos informes rompieron los mitos predominantes e hicieron cambios significativos en el pensamiento y la metodología ortopédica.6 Quizás fue necesario que los doctores Ambroise Paré y Percival Pott se fracturaran el miembro inferior para romper los dogmas que prevalecían en su momento sobre las fracturas abiertas. Salvar la extremidad no fue un logro menor en un momento en que la amputación era el tratamiento de casi todas las fracturas expuestas. Incluso ciertos autores llegaron a plantear que cada cirujano debería experimentar una operación o lesión en su propia persona.6,7
Janseen y colaboradores4 encuestaron a 254 cirujanos ortopédicos americanos y europeos de forma randomizada sobre lesiones ficticias y concluyeron que los cirujanos eran más propensos significativamente a recomendar cirugía para un paciente que a elegir la cirugía para sí mismos; y además decidían el tipo de tratamiento con mayor nivel de confianza para sí mismos que para los pacientes.4
En nuestro trabajo encontramos que 15% de los profesionales indicaron un tipo de tratamiento distinto al elegido para sí mismo en un paciente con igual lesión. A pesar de los avances en las técnicas anestésicas y de cirugía ortopédica, en ocasiones los cirujanos continúan mostrando actitudes similares a las de otras épocas (Tabla 1).
Según Meunier y su equipo3 la decisión del cirujano en recomendar un tratamiento quirúrgico o no quirúrgico puede no basarse únicamente en la evidencia.3 Un número creciente de estudios bien diseñados no muestran beneficios o los muestran escasamente respecto del tratamiento quirúrgico sobre el conservador en ciertos procedimientos ortopédicos como meniscectomía en pacientes de mediana edad, osteosíntesis de clavícula, radio distal o proximal, así como en fracturas humerales en pacientes de edad avanzada. Estos autores señalan que las intervenciones quirúrgicas innecesarias generan un alto costo en salud e inequidad.8,9,10,11,12,13
En nuestro trabajo el factor más frecuentemente utilizado por los cirujanos para justificar la decisión terapéutica era la evidencia científica, a pesar de esto no llegaba a 50% (Figura 1).
Teunis y colaboradores2 estudian la incertidumbre en la práctica médica, la cual podría llevar a ordenar más pruebas diagnósticas, aumentando los costos y el riesgo de tratamientos inútiles. Asimismo Meunier y colegas3 informaron que los cirujanos que trabajaban en centros académicos y aquéllos con mayor experiencia tenían más conciencia de la incertidumbre y tendieron a operar menos. La experiencia involucraría recuerdos de casos fallidos, lo que podría reducir el optimismo quirúrgico.3 Por lo tanto, los estudios publicados servirían como guía para reducir parte de la incertidumbre experimentada. Sin embargo, una gran parte de lo que se publica no siempre es cierto e incluso los estudios altamente citados a menudo se refutan con el tiempo. Tener confianza plena en la evidencia ortopédica no estaría justificado y un escepticismo saludable parecería ser la actitud más apropiada.2,14,15
Varios autores han realizado estudios intentando asociar las conductas y actitudes de los pilotos de avión con la de los cirujanos ortopédicos dadas las similitudes en sus tareas y responsabilidades. Bruinsma y su equipo16 estudiaron las «actitudes peligrosas», las cuales eran: actitud de macho (machista), impulsivo, antiautoritario, resignado, invulnerable y seguro o confiado. Informaron que 30% de los cirujanos encuestados tenían niveles de actitudes que se consideraban peligrosas para los pilotos, siendo la actitud machista la más frecuente. Estos hallazgos parecen sugerir que las actitudes peligrosas pueden tener algún papel en explicar por qué los cirujanos ortopédicos operan demasiado.16,17
Las actitudes influyen en la toma de decisiones y la práctica clínica. En el artículo de Janssen y colaboradores fueron citados algunos factores que pueden influir a la hora de tomar una decisión. Al evaluar las radiografías de un paciente con una fractura desplazada, donde el cirujano sabe qué puede reducir y corregir, hace que no sea lógico razonar que el tratamiento no quirúrgico sería igualmente efectivo. En esta situación, el cirujano puede tender a no creer en la evidencia científica, refiriéndose a las debilidades de los estudios. Por otro lado, el cirujano no tiene seguridad de cuánto se va a cuidar el paciente, no sabe exactamente el pensamiento del paciente con relación a la patología que lo afecta, por ejemplo, tú como paciente sabes que no apoyarías el miembro, en cambio, no es posible saber cómo se comportará el paciente. Los cirujanos enfocarían su atención en la lesión cuando asisten a un paciente, mientras que equilibrarían más factores como la vida familiar, los deportes, el trabajo y las actividades sociales al decidir el tratamiento para sí mismos.4,18,19 Este comportamiento quedó claramente evidenciado en la Figura 1.
Según estudios sicosociales, las personas confrontadas con una decisión para otra persona se comportan de manera diferente en comparación con las situaciones en las que tienen que decidir para sí mismos. Además observaron que cuando el cirujano se siente incapaz de decidir si un paciente se beneficiaría de la cirugía, se sentiría obligado a intervenir para no privar al paciente del posible beneficio.20,21,22,23
En conclusión parecería que las actitudes y experiencias de los cirujanos influirían fuertemente en la decisión de operar.3
Por último, según los distintos autores los cirujanos deberían tener en cuenta los factores nombrados previamente, ya que sus recomendaciones tienen una gran influencia en la elección del paciente.24 Basados en la mejor evidencia científica disponible se deberían tomar en cuenta las preferencias de los pacientes y sus consideraciones para el tratamiento; otorgar autonomía al permitirles equilibrar riesgos y beneficios (es decir, toma de decisiones compartida).4 Brindar herramientas de ayuda como sitios web, vídeos o folletos con explicaciones simples y claras del problema con todas las opciones de tratamiento, sus ventajas y desventajas.25,26,27,28
Como fortalezas creemos que a través de este estudio epidemiológico se ha logrado entender mejor cómo se comportan los cirujanos del país durante la toma de decisiones terapéuticas. La metodología ha sido innovadora dado que hasta el momento no se encontraron otros estudios que analicen cómo un grupo de cirujanos ortopédicos afrontan sus propias lesiones OA. La falta de documentación de todas las lesiones informadas por los residentes y cirujanos, así como aquellos sesgos cognitivos de los profesionales al momento de responder qué tipo de tratamiento indicarían a un paciente con igual lesión, serían las debilidades del estudio y finalmente estas observaciones sólo representan un sector de médicos de la SOTU.











 nueva página del texto (beta)
nueva página del texto (beta)