La miocardiopatía no compactada es una entidad descrita en fecha reciente que tiene como origen el desarrollo fetal del músculo cardíaco. Cada vez se ha notificado un número mayor de casos1. Sin embargo, en muchas ocasiones supone un reto diagnóstico, dado que cierto grado de trabeculación puede ser normal en personas sanas. Por ello exige un minucioso estudio de las pruebas diagnósticas; la sospecha inicial procede a menudo del ecocardiograma transtorácico, aunque la confirmación diagnóstica se efectúa a través de la resonancia magnética cardíaca2. Para ello, los criterios diagnósticos más extendidos son los que estableció el grupo de Jenni3: a) >3 trabéculas que sobresalen de la pared ventricular izquierda apicales a los músculos papilares, visibles en un mismo plano ecocardiográfico; b) espacios intertrabeculares perfundidos desde la cavidad ventricular (según el Doppler a color), y c) relación >2 entre capa sin compactar y capa compactada en el segmento con mayor hipertrabeculación en la telesístole. Mediante la resonancia magnética se ha señalado que el criterio más adecuado es una relación entre zona no compactada y zona compactada >2.34.
Es difícil determinar con exactitud su prevalencia. Sin embargo, con base en datos actuales se calcula una prevalencia <1% en la población general5. Asimismo, se considera la causa más frecuente de miocardiopatías no clasificadas6. No obstante, no se ha dilucidado del todo si esta afección es una miocardiopatía separada o tan sólo un rasgo morfológico congénito o adquirido compartido por muchas miocardiopatías fenotípicamente distintas7. Esta enfermedad se define por una trabeculación significativa del miocardio, además del desarrollo de recesos intertrabeculares en el ventrículo izquierdo. Tales anomalías conducen a una disfunción del ventrículo izquierdo y al final a casos de insuficiencia cardíaca, arritmias, enfermedad tromboembólica y muerte súbita8.
Se presenta el caso de un varón de 34 años, consumidor esporádico de cocaína y fumador activo, sin otros factores de riesgo cardiovascular conocidos que ingresa al servicio de cardiología por un episodio de taquiarritmia con QRS ancho y morfología de bloqueo de rama derecha y eje superior, con una longitud de ciclo de unos 260 ms, consistente con taquicardia ventricular que producía repercusión clínica. Se realiza entonces cardioversión eléctrica con choque a 200 julios, con reversión a ritmo sinusal y mejoría clínica posterior (Fig. 1). A continuación se identifican movilización de marcadores de daño miocárdico y cambios electrocardiográficos difusos con descenso global del segmento ST.
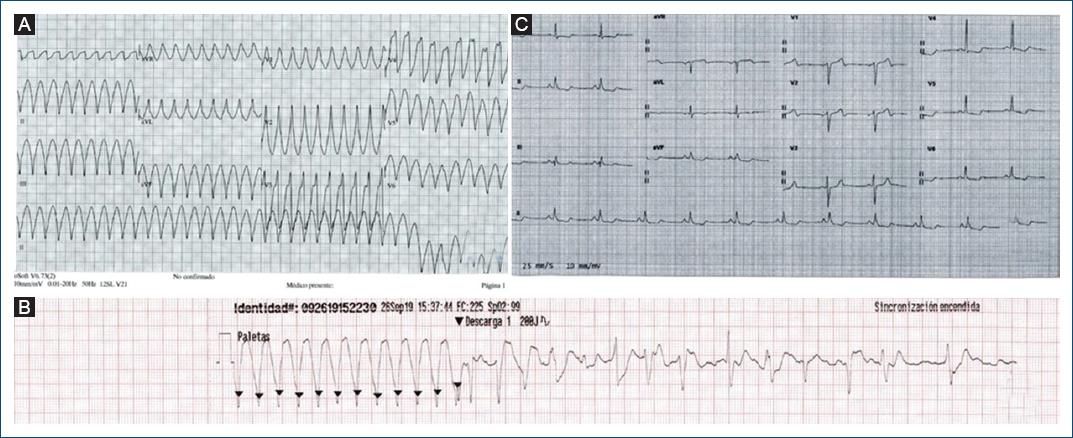
Figura 1 A: Trazo electrocardiográfico de 12 derivaciones en el que se identifica una taquicardia regular con QRS ancho y morfología de bloqueo de rama derecha y eje superior con una longitud de ciclo de unos 260 ms. B: Tira de ritmo en la que se observa el momento de la cardioversión eléctrica (CVE); la primera parte del trazo corresponde a la taquicardia ventricular y, tras CVE a 200 J en la segunda parte del trazo, se reconoce un ritmo sinusal (RS) con EV de diferentes morfologías. C: Trazo electrocardiográfico de 12 derivaciones que muestra un RS con alteraciones difusas en la repolarización (descenso del segmento ST).
Como parte del estudio etiológico, se llevó a cabo una coronariografía: las arterias coronarias no tenían lesiones. El ecocardiograma transtorácico delineó hipocontractilidad global que producía una fracción de expulsión del ventrículo izquierdo (FEVI) de afectación moderada y sin valvulopatías significativas; además, se describieron criterios de falta de compactación en segmentos medioapicales, más notorios en las caras posterior e inferior (Fig. 2D). A fin de reconocer la causa de la taquicardia ventricular sostenida se solicitó resonancia magnética cardíaca en la que se documentó una función sistólica levemente deprimida y una hipertrabeculación en los segmentos anterolaterales medio y anterior y lateral apicales con criterios de no compactación, así como un realce tardío intramiocárdico parcheado en los segmentos septales y subepicárdico e intramiocárdico parcheado en los segmentos laterales (Figs. 2A-C). Estos hallazgos eran consistentes con miocardiopatía no compactada. Por último, se decidió el implante de un desfibrilador automático implantable (DAI) como prevención secundaria; el paciente recibió el alta sin otras incidencias.
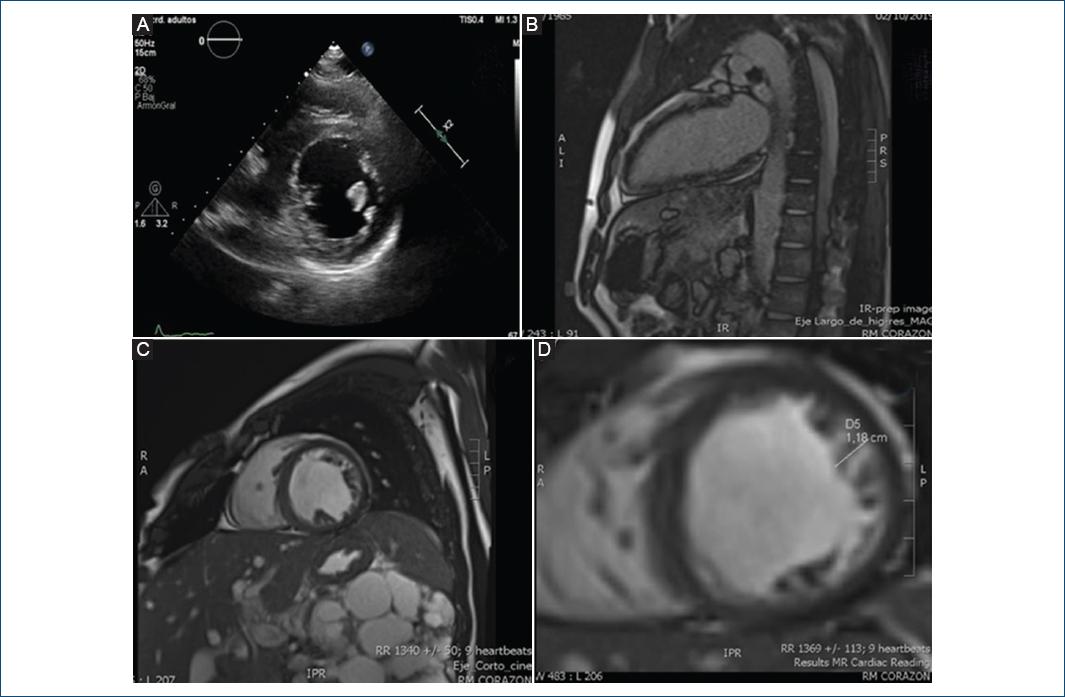
Figura 2 A: ecocardiograma transtorácico en un plano paraesternal y eje corto consistente con criterios de falta de compactación en los segmentos medioapicales de la pared posterior e inferior. B: secuencia de realce tardío en el eje largo de RM cardíaca en la que se observa la captación intramiocárdica parcheada en segmentos septales a todos los niveles y la captación subepicárdica e intramiocárdica parcheada en segmentos laterales a niveles medio y apical. C,D: secuencias de eje corto cine de RM cardíaca en las que puede identificarse hipertrabeculación en los segmentos anterolaterales medio y anterior y lateral apicales con criterios de no compactación (razón entre capas no compactadas y compactadas >2.3 en la diástole). Masa del ventrículo izquierdo (VI) trabeculada >20% de la masa del VI normal.
Este caso y las figuras correspondientes pueden ayudar a comprender mejor esta enfermedad, ya que en ocasiones puede iniciar con arritmias ventriculares potencialmente letales y a edad temprana, como en el caso presentado.











 nueva página del texto (beta)
nueva página del texto (beta)


