Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Archivos de cardiología de México
versión On-line ISSN 1665-1731versión impresa ISSN 1405-9940
Arch. Cardiol. Méx. vol.79 no.2 Ciudad de México abr./jun. 2009
Artículo de investigación: ecocardiografía
Correlación entre el índice de pérdida de trabajo–latido ventricular izquierdo y el área valvular aórtica en pacientes con estenosis aórtica
Correlation between left ventricular stroke work loss index and aortic valve area in patients with aortic stenosis
Gustavo Díaz–Arrieta,1* Noé Fernando Zamorano–Velázquez,2 José Gustavo Hernández–Martínez,3 Carlos Martínez–Hernández,1 Jorge Guillermo Arenas–Fonseca1 Alicia Haydeé Mendoza–Carmona,1 Margarita Téllez–Bautista,1 Alicia Contreras–Rodríguez,2 Francisco Martínez–Baca–López,2 Beda Espinosa–Caleti,2 María Elsa Mendoza–Hernández,4 y Luis David Sánchez–Velázquez5
1 Médico cardiólogo con adiestramiento en ecocardiografía.
2 Médico cardiólogo ecocardiografista, adscrito al Servicio de Gabinetes.
3 Médico cardiólogo ecocardiografista, jefe del Servicio de Gabinetes.
4 Médica internista, adscrita al Servicio de Medicina Interna, Hospital General Dr. Gaudencio González Garza, Centro Médico Nacional La Raza, Instituto Mexicano del Seguro Social (IMSS).
5 Médico intensivista, doctor en ciencias médicas.
* Autor para correspondencia:
Dr. Gustavo Díaz Arrieta.
Calle Retorno 2 de Ingenieros militares. Edificio 53–B, depto. 203.
Unidad Habitacional Lomas de Sotelo.
11200 México, D.F. México.
Teléfono (55) 55 57 35 41. Fax: (55) 55 57 12 53.
Correo electrónico: gustavodiazarrieta@yahoo.com
Recibido el 29 de enero de 2008.
Aceptado el 3 de diciembre de 2008.
Resumen
En la evaluación ecocardiográfica del paciente con estenosis valvular aórtica (EA), estudios prospectivos han demostrado que el índice de pérdida de trabajo–latido ventricular izquierdo (IPTLVI) tiene mayor eficacia clínica que el cálculo del área valvular aórtica (AVA) por ecuación de la continuidad para la valoración de la severidad. El objetivo del presente estudio fue determinar, en nuestra población de pacientes con EA, la correlación entre el IPTLVI y el AVA obtenida por ecuación de continuidad en la evaluación de la severidad.
Material y métodos: Fueron evaluados por ecocardiografía transtorácica 49 pacientes con EAde grados moderado y severo determinados con base en los valores de velocidad máxima de flujo transaórtico (Vmáx) y gradiente transvalvular aórtico medio (ΔP). Se les calcularon tanto el AVA por ecuación de continuidad, como el IPTLVI y fueron determinados los coeficientes de correlación de Pearson y Spearman entre ambos métodos evaluatorios. La significancia estadística fue considerada con p < 0.05.
Resultados: La edad de los pacientes incluidos fue de 66 ± 13 (31–84 años). En 34 (69%) pacientes la EAfue severa y en 15 (31%) moderada. El coeficiente de correlación de Pearson entre el IPTLVI y el AVA fue de 0.79 (p < 0.04), mientras que entre el IPTLVI y el ΔP fue de 0.90 (p < 0.03). El coeficiente de correlación de Spearman entre el IPTLVI y estatus sintomático fue de 0.70 (rho = 0.70, p < 0.003).
Conclusiones: En pacientes con EA de grados moderado y severo el IPTLVI guarda correlación mayor con el ΔP que con el AVA. Además, este índice tiene mayor correlación con la presencia de síntomas que el AVA.
Palabras clave: Pérdida de trabajo–latido ventricular izquierdo; Área valvular aórtica; Estenosis aórtica; Ecocardiografía; México.
Abstract
In echocardiographic evaluation of patients with aortic stenosis (AS), prospective studies have demonstrated that left ventricular stoke work loss index (LVSWLI) provide a more clinical efficacy than calculate of aortic valve area (AVA) by continuity equation to estimate severity of stenosis. The aim of this study was assess in our population of patients with AS the correlation between LVSWLI and AVA in regard to severity.
Material and methods: Forty nine patients with moderate and severe AS were evaluated by transthoracic echocardiography. Grades of AS were assessed by transaortic flow velocity (Vmax) and mean aortic transvalvular gradient (ΔP). AVA and LVSWLI were calculated and Pearson's and Spearman's correlation coefficients between both methods were assessed. Significance level was set at <0.05.
Results: The age of the patients was 66 ± 13 (31–84 years). Thirty four (69%) patients had severe AS and 15 (31%) moderate AS. The Pearson's correlation coefficient between LVSWLI and AVA was 0.79 (p < 0.04) and between LVSWLI and ΔP was 0.90 (p < 0.03). The Spearman's correlation coefficient between LVSWLI and symptomatic status was 0.70 (rho = 0.70, p < 0.003).
Conclusions: In patients with moderate and severe AS, the correlation between LVSWLI and ΔP is higher than correlation between LVSWLI and AVA. Moreover LVSWLI has a higher correlation with presence of symptoms than AVA.
Key words: Left ventricular stroke work loss; Aortic valve area; Aortic stenosis; Echocardiography; Mexico.
Antecedentes
La estenosis aórtica (EA) está presente entre 2% a 9% de la población general con edad superior a los 65 años.1–5 En los pacientes con EA la sobrevida es casi normal hasta cuando los síntomas clásicos de angina, síncope y disnea se presentan.
Los síntomas generalmente se generan en áreas valvulares menores de 1 cm2 y algunos pacientes tienen síntomas hasta cuando el área valvular aórtica (AVA) es menor a 0.5 cm2.2–6
El ecocardiograma continúa siendo el estándar de oro para el monitoreo de la progresión de la enfermedad y de la función ventricular en pacientes con esta patología, y juega un papel de gran relevancia en la decisión del remplazo valvular.2,4
La gravedad hemodinámica de la EA determinada por ecocardiografía Doppler se apoya clásicamente en el pico de velocidad de flujo aórtico (Vmáx), el ΔP, el AVA y el índice entre la integral tiempo velocidad (ITV) del tracto de salida del ventrículo izquierdo (TSVI) y el ITV de la válvula aórtica.
Habitualmente, el AVA por ecocardiografía se obtiene utilizando la ecuación de continuidad.7–9 Sin embargo, se ha demostrado que el mero cálculo del área valvular es subóptimo, pues no se correlaciona en todos los casos con la sintomatología de los pacientes e implica la necesidad de tomar varias medidas para su obtención, situación que lleva a que su exactitud pueda verse comprometida.3,10
Por tales motivos han sido evaluados desde hace varios años otros parámetros de severidad, entre los cuales figura el IPTLVI, cuyo cálculo permite, entre otros puntos, superar la limitante que impone la imprecisión al medir el TSVI en aquellos casos con calcificación excesiva o con ausencia de ventana paraesternal.3,10
El IPTLVI es la razón existente entre el gradiente transvalvular aórtico medio y la presión sistólica media del ventrículo izquierdo (VI) multiplicada por 100. La presión sistólica media del VI corresponde a la suma de la tensión arterial sistólica más DP. Este índice expresa en forma porcentual el trabajo de presión–volumen por latido ventricular izquierdo que se disipa al impartir velocidad a la columna de sangre en el sitio de la obstrucción valvular.11
Cuando el área del orificio aórtico es normal el trabajo cinético es invertido en proporcionar velocidad al volumen latido y constituye una parte relativamente insignificante del trabajo total del VI. Sin embargo, con la reducción en el tamaño del orificio, así como con el incremento del volumen latido, el trabajo cinético aumenta.11,12
Así, en la EA el ΔP depende tanto del trabajo cinético, como del cuadrado de la velocidad (v2) de la sangre, y su magnitud es una medida del trabajo mecánico del VI que es invertido en impartir velocidad al volumen latido.11
Un IPTLVI superior a 24% denota una EA grave.10–13 Sin embargo, el grado de correlación entre este índice y el AVA en la evaluación de la severidad de la EA varía significativamente en los trabajos publicados, además de que los estudios clínicos en los cuales ha sido evaluada la eficacia del IPTLVI son escasos, lo que origina que su valor permanezca incierto.13–17
Por los motivos expuestos, consideramos importante determinar la correlación existente entre el AVA obtenida por la ecuación de continuidad y el IPTLVI en la evaluación de la severidad en nuestra población de pacientes con EA.
Material y métodos
Población de estudio
Durante el periodo comprendido del 1° de junio al 1° de diciembre de 2007, se llevó a cabo una evaluación prospectiva de pacientes con EA de grados moderado o severo y fracción de expulsión del ventrículo izquierdo (FEVI) > 0.55.
Los pacientes con diagnóstico de EAse enviaron al Servicio de Gabinetes del Hospital de Cardiología del Centro Médico Nacional "Siglo XXI" para la realización de un estudio ecocardiográfico, y todos otorgaron su consentimiento informado para participar en el estudio de acuerdo con los lineamientos establecidos por el Comité de Ética e Investigación del hospital.
No fueron incluidos pacientes en quienes el ecocardiograma mostrara datos compatibles con cardiopatías isquémica, congénita (distinta a la aorta bivalva) o de miocardiopatías, así como aquellos con insuficiencia aórtica moderada o severa asociada a la estenosis de dicha válvula y/o valvulopatía mitral (estenosis o insuficiencia) de grados moderado o severo.
Ecocardiografía
A cada paciente se le realizó un ecocardiograma transtorácico en modos bidimensional, My Doppler (pulsado, continuo y color) empleando un equipo marca Hewlett Packard Modelo Agilent SONOS 5500 y transductor electrónico de 3.5 MHz con rastreo fásico. Todos los estudios fueron efectuados y revisados por dos de los investigadores.
Desde una vista paraesternal en eje largo en modo bidimensional,se midió el diámetro del TSVI, 2 mm por debajo del anillo aórtico.
En un corte transversal al nivel de las cuerdas tendinosas, orientado con el modo bidimensional, se determinaron, utilizando el modo M, los grosores del septum interventricular y de la pared posterior (GPP), así como los diámetros sistólico final del ventrículo izquierdo (DS–FVI) y diastólico final del ventrículo izquierdo (DDFVI) de acuerdo con los lineamientos establecidos por la Sociedad Americana de Ecocardiografía. La FEVI se determinó por el método de Teicholtz.
El cálculo del grosor parietal relativo (GPR) se hizo mediante la fórmula clásica: GPR = 2(GPP)/DDFVI y, atendiendo al criterio de Koren, la hipertrofia ventricular izquierda se clasificó como concéntrica cuando el GPR fue > 0.45.
La existencia de calcificación valvular aórtica, así como el número de valvas aórticas, fueron evaluadas en el eje corto de la vista paraesternal. En una vista apical de 4 y de 2 cámaras se determinó la FEVI por el método de Simpson modificado, y se obtuvo un promedio entre estos valores y los determinados por el método de Teicholtz.
En una vista apical de cinco cámaras, utilizando el Doppler de onda continua, se midió la Vmáx en la válvula aórtica y, por Doppler de onda pulsada, la Vmáx a nivel del TSVI. En la misma vista también se determinaron el gradiente transvalvular aórtico máximo y ΔP, así como las ITV tanto a nivel del TSVI como de la válvula aórtica (VA). Las insuficiencias mitral y aórtica fueron graduadas con base en la imagen del flujo con Doppler color, y el área valvular mitral se determinó usando el tiempo de hemipresión.
El AVA se calculó aplicando la ecuación de continuidad:
AVA = D2x 0.785x ITV en TSVI / ITV en VA
En la que: D = diámetro del TSVI
La relación de ITV (Rel ITVs) se calculó efectuando la siguiente división: Rel ITVs = ITV en TSVI / ITV en VA
Una estenosis aórtica se consideró como moderada cuando la Vmáx fue de 3 a 4 m/s y el ΔP > 25 pero < 40 mmHg.
Un AVA de 1.0 a 1.5 cm2 se consideró compatible con EA moderada.
La estenosis aórtica se consideró severa cuando la Vmáx > 4 m/s, el ΔP > 40 mmHg y/o la Rel ITVs < 0.25.
Un AVA <1 cm2 se consideró compatible con EA severa,3,18 así como un IPTLVI > 24%.3,10
Medición de tensión arterial (TA) y cálculo del IPTLVI
En cada paciente se determinó la TA en la arteria humeral izquierda, en posición sentado y dentro de un tiempo no mayor de 10 minutos posteriores a la realización del ecocardiograma, empleando un esfigmomanómetro de pedestal marca Tycos y un estetoscopio marca Littmann modelo Cardiology III.
El IPTLVI se calculó por la siguiente fórmula:
IPTLVI = (ΔP / ΔP+TAS)×100
Datos clínicos
Cada paciente fue interrogado minuciosamente en relación con enfermedades coexistentes (Tabla 1) así como sobre la presencia de angina, síncope o disnea, y su clase funcional fue determinada de acuerdo con la clasificación de la New York Heart Association (NYHA). En todos los casos la anamnesis permitió determinar con claridad la clase funcional.
Análisis estadístico: se utilizó estadística descriptiva, empleando medidas de tendencia central y de dispersión para variables continuas, y proporciones para las categóricas. Se empleó la Prueba de t de Student para comparación de medias. Se determinaron los coeficientes de correlación de Pearson y de Spearman entre los valores de AVA e IPTLVI, así como entre estatus sintomático y valores tanto de IPTLVI como de AVA, respectivamente.
La significancia estadística se fijó con una p < 0.05.
Se utilizó el paquete estadístico SPSS v. 13 (SPSS®, Chicago, IL, USA).
Resultados
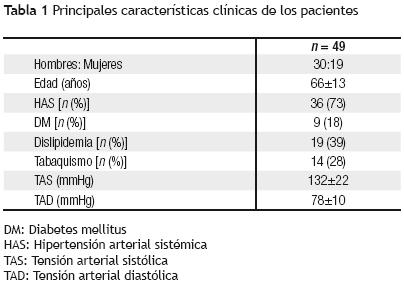
Fueron incluidos en el estudio 49 pacientes, 30 (61%) hombres y 19 (39%) mujeres. Todos eran mayores de 30 años de edad (Tabla 1).
La mayoría de los pacientes tenía antecedente de hipertensión arterial sistémica y se encontraba recibiendo tratamiento farmacológico para dicha enfermedad (Tabla 1).
De acuerdo con el séptimo reporte del Joint National Committee on the Prevention Evaluation and Treatment of High Blood Pressure (JNC–7), de los pacientes hipertensos, 17 (47%) se encontraban en estadio I, ocho (22%) en estadio II y 11 (31%) tenían tensión arterial sistémica normal (Tabla 1).
La TAS mínima fue de 90 mmHg y la máxima de 170 mmHg. La tensión arterial diastólica mínima fue de 60 mmHg y la máxima de 100 mmHg (Tabla 1). Al momento del estudio, todos los pacientes se encontraban en ritmo sinusal.
En todos los pacientes en el ecocardiograma se observó hipertrofia ventricular izquierda con patrón concéntrico y diámetros ventriculares normales. La FEVI fue de 0.70 ± 0.08 con mínima de 0.60 y máxima de 0.88.
En 37 (75%) pacientes se consideró degenerativo el origen de la estenosis (todos ellos mayores de 50 años de edad), en 7 (14%) reumático (asociada en todos los casos con algún tipo de afectación de la válvula mitral) y en cinco congénito (11%).
Treinta y cuatro (69%) pacientes tuvieron EA de grado severo y 15 (31%) de grado moderado. Tres (7%) pacientes con EA severa tuvieron aorta bivalva y 2 (4%) pacientes con estenosis moderada. En 36 (73%) pacientes la válvula aórtica era trivalva y en 8 (16%) pacientes no fue posible identificar con precisión el número de valvas por el grado de calcificación existente. Veinte (41%) pacientes tuvieron insuficiencia mitral y 29 (59%) insuficiencia aórtica ligeras asociadas.
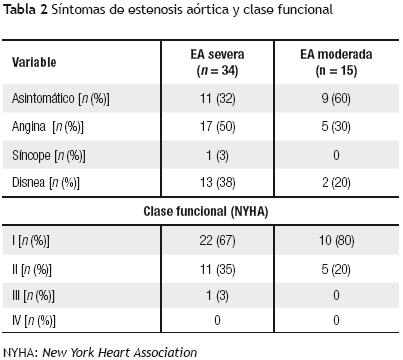
Del total de pacientes, 20 (41%) se encontraban asintomáticos al momento de estudio.
Entre los pacientes sintomáticos el dato clínico más frecuente fue angina de pecho (Tabla 2).
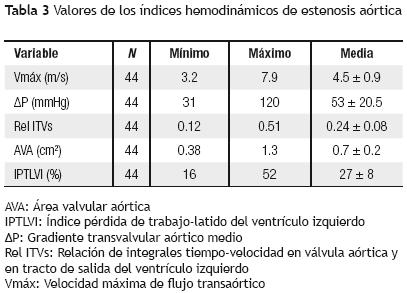
El ΔP fue de 53 ± 20.5 mmHg (Tabla 3). En los pacientes con EA severa, dicho gradiente fue de 59 ± 20 mmHg y de 33 ± 1.5 mmHg en los pacientes con estenosis moderada (p < 0.05). La Rel ITVs en los pacientes con EA moderada fue de 0.32 ± 0.05, con mínima de 0.22 y máxima de 0.39 (Tabla 3). El AVA en el total de los pacientes puede observarse en la Tabla 3. Los pacientes con estenosis de grado severo tuvieron AVA de 0.56 ± 0.10, y aquéllos con estenosis moderada de 1.16 ± 0.07 (p < 0.05). El IPTLVI en el total del grupo estudiado puede observarse en la Tabla 3. Este índice fue de 30 ± 8% en los pacientes con estenosis severa y de 20 ± 2% en los que tuvieron estenosis moderada (p < 0.03).
Se determinó una correlación de Pearson entre IPTLVI y AVA –0.79 (r = –0.79, p < 0.04). La correlación entre IPTLVI y ΔP fue de 0.90 (r = 0.90, p < 0.03) entre IPTLVI y Vmáx fue de 0.84 (r = 0.84, p < 0.04) y entre el IPTLVI y Rel ITVs de –0.82 (r = –0.82, p = 0.035). El coeficiente de correlación de Pearson entre AVA y ΔP fue de –0.81 (r = –0.81, p = 0.033) y entre AVA y Vmáx de –0.76 (r = –0.76, p = 0.028).
El coeficiente de correlación de Spearman entre IPTLVI y estatus sintomático (presencia de angina, síncope o disnea) fue de 0.70 (rho = 0.70, p < 0.003). El coeficiente de correlación de Spearman entre AVA y estatus sintomático fue de –0.61 (rho = –0.61, p < 0.004).
Discusión
La evaluación de la severidad de la EA tiene implicaciones de suma importancia en términos de pronóstico y tratamiento, tanto médico como quirúrgico.1,3,7,10
En el grupo de pacientes con EA estudiados la mayoría tenía edades superiores a los 50 años y la etiología más frecuente fue la degenerativa–calcificada, datos acordes con los reportes de otros autores en los cuales esta enfermedad tiene una elevada prevalencia en el anciano.1–5,10,19
Esta situación ofrece un reto adicional para la determinación del momento oportuno de la sustitución valvular, puesto que en este grupo de pacientes los síntomas y signos de enfermedades asociadas como hipertensión arterial sistémica (HAS), cardiopatía isquémica o neumopatía obstructiva crónica entre otras, puede generar dificultad para la correcta interpretación de los síntomas (angor, síncope y/o disnea) propios de la estenosis aórtica.6,10,19
Lo anterior lleva a reconsiderar la necesidad de contar con parámetros hemodinámicos evaluatorios de la EA con elevada eficacia clínica como instrumentos de apoyo para la toma de decisiones en forma más precisa.6,10
Aun cuando el IPTLVI fue propuesto desde 1967 por Tobin, Rahimtoola y colaboradores. para la evaluación de la EA,11 se ha prestado poca atención a su aplicación clínica. Consideramos que lo anterior tiene su origen en la escasez de estudios clínicos publicados hasta el momento en relación con él.
Diversos estudios in vitro y en animales de experimentación han señalado al AVA como el índice que caracteriza mejor la severidad de la obstrucción al flujo causada por la estenosis de la válvula aórtica.14,15,20 Sin embargo, eficacia técnica no implica necesariamente eficacia en resultados clínicos. Atendiendo a las correlaciones que el IPTLVI mantiene con los demás parámetros evaluatorios clásicos de la EA, nuestro estudio mostró significancia estadística en cada una de ellas (Figura 1).
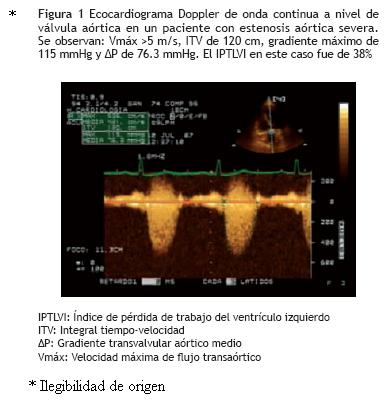
La correlación mayor fue la observada entre este índice y el ΔP, encontrándose por arriba de las obtenidas entre el IPTLVI y la Vmáx, la Rel ITVs y el AVA, lo que concuerda con los datos reportados por otros autores.10
Abordando específicamente la correlación inversa que encontramos entre el IPTLVI y el AVA, ciertamente ésta no resulta sorpresiva, pues considerando simplemente los elementos de cálculo que se involucran en las fórmulas utilizadas para la determinación de estos parámetros, y los efectos que sobre el resultado pueden generar las modificaciones en los valores de los mismos, ésta podría deducirse. Además, la existencia de dicha correlación ha sido documentada ya en otras series como la de Springings y colaboradores quienes obtuvieron un valor de r = –0.94 entre ambos parámetros.13
Sin embargo, el nivel de correlación que determinamos entre el IPTLVI y al AVA en nuestro estudio fue significativamente menor que el reportado en dichos trabajos. Consideramos que esta diferencia depende en forma importante de que la mayoría de los estudios realizados al respecto, y entre ellos el de Springings y colaboradores,13 se han llevado a cabo in vitro y empleando como método de cálculo del AVA la ecuación de Gorlin y no la de la continuidad. Este hecho pudo haber modificado los valores de área valvular aórtica fundamentalmente y, por ende, haber incrementado los niveles de correlación obtenidos por ellos.
Desde el punto de vista clínico, en nuestro grupo de pacientes, la anamnesis minuciosa reveló que 20% de ellos se mantenía libre de síntomas al momento del estudio. Con base en la claridad de las respuestas emitidas por los pacientes durante el interrogatorio clínico, no se consideró indicada una prueba de esfuerzo para valoración objetiva de síntomas, procedimiento controversial en los enfermos con estenosis aórtica severa.18
Ahora bien, cuando evaluamos la correlación entre estatus sintomático y parámetro hemodinámico, fue el IPTLVI y no el AVA quien mostró el valor más alto en nuestro grupo de pacientes. Este hecho concuerda con lo reportado por Bermejo y colaboradores, quienes en el estudio en el que evaluaron varios índices de EA concluyeron que la eficacia clínica más alta la tiene el IPTLVI, y que es el mejor predictor de estatus sintomático en el paciente con esta patología.10
Consideramos que esta diferencia en el nivel de correlación existente entre uno u otro parámetro y el estado clínico del paciente, sin duda obedece al hecho de que el IPTLVI toma en cuenta factores adicionales, tales como la respuesta del VI y la sistémica ante una obstrucción al tracto de salida, y no se limita a la medición de la severidad de la EA desde un punto de vista estrictamente hidrodinámico.
Ahora bien, tomando en cuenta la participación que la TAS tiene en el cálculo del IPTLVI, surge el cuestionamiento en relación con el impacto que ésta puede tener sobre la determinación de la severidad de la EA. Sin embargo, este aspecto no ha tenido el esclarecimiento suficiente.
Tradicionalmente, valores bajos de TAS y presión de pulso han sido considerados signos característicos de la EA.21 Sin embargo, en series recientes la HAS ha estado presente en aproximadamente un tercio de los pacientes que padecen EA sintomática y en nuestro estudio el antecedente de hipertensión arterial fue encontrado incluso en más de 70% de los enfermos.
Aun cuando la hipertensión esencial puede constituir un factor de riesgo clásico para desarrollar EA, existen datos que sugieren que ésta puede causar hipertensión sistólica.22
En ausencia de estudios de cohorte específicos, la naturaleza de la asociación entre EAe HAS no está clara. Los mecanismos involucrados pueden incluir una ruta etiológica común, una asociación aleatoria de dos enfermedades con alta prevalencia o una verdadera relación causal.
Estudios previos en los cuales se ha investigado el efecto de la tensión arterial (TA) sobre la determinación de la severidad de la EA, han arrojado resultados que orientan sólo en forma parcial en relación con este punto.21
Kadem y colaboradores analizaron los efectos de la HAS sobre los índices de EA en un modelo animal EA y encontraron una reducción consistente del gradiente transvalvular cuando la hemodinámica arterial fue manipulada por oclusión aórtica parcial o infusión de fenilefrina. Además, los autores reportaron que un cierre de 30% incrementa el área valvular efectiva. Dicho estudio demostró cómo la hipertensión aguda puede inducir una reducción significativa en la tasa de flujo transvalvular, un incremento en el área valvular efectiva y, consecuentemente, una reducción en el gradiente.23
Little y colaboradores encontraron que el incremento agudo de la TA dio lugar a una disminución en el AVA, así como en el IPTLVI, resultando en una sobre estimación de la estenosis al utilizar el área valvular y una subestimación de la misma al considerar el IPTLVI.21
Aun cuando se ha encontrado que la HAS aguda condiciona las modificaciones antes señaladas en la estimación de la severidad de EA al ser utilizados estos parámetros evaluatorios, también se ha visto que el ΔP no muestra cambios significativos ante cambios agudos en la TA.
En nuestro estudio, así como en el de Bermejo y colaboradores, el parámetro que tuvo mayor correlación con el ΔP (parámetro estable) fue el IPTLVI y no el AVA.10
En la totalidad del grupo de pacientes que estudiamos la correlación entre el IPTLVI y ΔP fue mayor que la encontrada entre AVA y ΔP. Incluso cuando aproximadamente la mitad de los enfermos mostraba descontrol hipertensivo dicha correlación se mantuvo, lo que nos ha sugerido mayor congruencia en la estimación de la severidad de la EA al utilizar el IPTLVI y no el AVA.
Ahora, si bien es cierto que modelos como el de Little y colaboradores pueden acercarse a definir el impacto esperado de la TA sobre la determinación de la severidad de la EA, en un marco clínico asociado con un incremento agudo de la presión por aumento de la resistencia vascular periférica, consideramos que no son capaces de reflejar la hemodinamia y el impacto del cambio en la TA en pacientes con HAS crónica, situación en la que se encontraban los incluidos en nuestro estudio.
Es un hecho que la respuesta de la TA en la EA es dependiente de varios factores. Deberán efectuarse trabajos con el enfoque y diseño adecuados para evaluar en forma específica las modificaciones que sobre el IPTLVI puedan originar tanto los cambios en el gasto cardiaco, como los fenómenos periféricos asociados a la HAS crónica.
Conclusiones
En el grupo de pacientes estudiados, incluso cuando el IPTLVI guarda correlación inversa significativa con el AVA en relación con la severidad de la EA, la correspondencia mayor de este índice se observa con el ΔP. De igual manera, la mayor correlación de este gradiente se observa con el IPTLVI y no con el AVA.
Por otro lado, el IPTLVI guarda una correlación más elevada que el AVA con la presencia de síntomas atribuibles a la EA.
De lo anterior se desprende que en el grupo estudiado por los autores el IPTLVI supera al AVA en la evaluación de la severidad clínica de la EA,y los autores consideramos que este índice debe ser utilizado de manera ordinaria dentro del estudio del paciente con esta patología valvular.
Bibliografía
1. Fraggiano P, Antonini–Canterin F, Lorusso B, D'Aloia A, Dei Cas L. Epidemiology and cardiovascular risk factors of aortic stenosis. Cardiovasc Ultrasound 2006;4(27):101 –5. [ Links ]
2. Hernández–Carrillo MA, Careaga–Reyna G, Argüero–Sánchez R. Diagnóstico y tratamiento de la patología valvular aórtica: Estado actual. RevMex Cardiol 2006;17(2):92–100. [ Links ]
3. García–Fernández M, Zamorano J. Procedimientos en Ecocardiografía. Colombia: McGraw–Hill; 2004. [ Links ]
4. Lester S, Heilbron B, Gin K, Dodek A, Jue J. The natural history and rate of progression of aortic stenosis. Chest 1998; 113:1109–14. [ Links ]
5. Lindroos M, Kupari M, Heikkila J, Tilvis R. Prevalence of aortic valve abnormalities in the elderly: An echocardiographic study of a random population sample. J Am Coll Cardiol 1993;21:1220–25. [ Links ]
6. Kennedy K, Nishimura R, Holmes D, Bailey K. Natural history of moderate aortic stenosis. J Am Coll Cardiol 1991;17:313–9. [ Links ]
7. Oh J, Seward J, Jamil A. Eco–manual. 2a Ed. Madrid: Marbán Libros; 2004. [ Links ]
8. Feigenbaum H. Ecocardiografía. 5ª Ed. Buenos Aires; Editorial Médica Panamericana; 1998. [ Links ]
9. Mochizuki Y, Pandian N. Role of echocardiography in the diagnosis and treatment for patients with aortic stenosis. Curr Opin Cardiol 2003;18:327–33. [ Links ]
10. Bermejo J, Odreman R, Feijoo J, Moreno M, et al. Clinical efficacy of Doppler–echocardiograph indices of aortic valve stenosis: A comparative test–based analysis of outcome. J Am Coll Cardiol 2003;41:142–51. [ Links ]
11. Tobin J, Rahimtoola S, Blundell P, Swan H. Percentage of left ventricular stoke work loss. A simple hemodynamic concept for estimation of severity in valvular aortic stenosis. Circulation 1967;35:868–79. [ Links ]
12. Lombard J, Selzer A. Valvular aortic stenosis. A clinical and hemodynamic profile of patients. Ann Intern Med 1987;1056;106:292–98. [ Links ]
13. Springings D, Chambers J, Cochrane T, Allen J, et al. Ventricular stroke work loss: Validation of a method of quantifying the severity of aortic stenosis in adults and derivation of an orifice formula. J Am Coll Cardiol 1990;16:1608–14. [ Links ]
14. Voelker W, Real H, Nienhaus G, Stelzer T, et al. Comparison of valvular resistance, stroke work loss and Gorlin valve area for quantification of aortic stenosis. Circulation 1995;91:1196–204. [ Links ]
15. Burwash I, Pearlman A, Kraft C, Miyake–Hull C, et al. Flow dependence of measures of aortic stenosis severity during exercise. J Am Coll Cardiol 1994;24:1342–50. [ Links ]
16. Antonini–Canterin F, Huang G, Cervesato E, Faggiano P, et al. Reliability of new and old Doppler echocardiograph indexes of the severity of aortic stenosis in patients with a low cardiac output. Ital Heart J 2002;3(4):248–55. [ Links ]
17. Come P, RileyM, Ferguson J, Morgan J, et al. Prediction of severity of aortic stenosis: Accuracy of multiple noninvasive parameters. Am J Med 1988;85(1):29–37. [ Links ]
18. Bonow R, Carabello B, Chatterjee K, de Leon A, et al. ACC/AHA 2006 guidelines for the management of patients with valvular heart disease: A report of the American College of Cardiology/ American Heart Association task force on practice guidelines (Committee on Management of Patients with valvular heart disease. Circulation 2006;114:84–213. [ Links ]
19. Stewart B, Sincovick D, Lind B. Clinical factors associated with calcific aortic valve disease. Cardiovascular Health Study. J Am Coll Cardiol 1997;29:630–34. [ Links ]
20. Bermejo J, Antoanz J, Burwash I. In vivo analysis of the instantaneous transvalvular pressure difference–flow relationship in aortic valve stenosis: Implications unsteady fluid–dynamics for the clinical assessment of disease severity. J Heart Valve Dis 2002; 11:557–66. [ Links ]
21. Little S, Chan K, Burwash I. Impact of blood pressure on the Doppler echocardiograph assessment of severity of aortic stenosis. Heart 2007;93:848–55. [ Links ]
22. Bermejo J. The effects of hypertension on aortic valve stenosis. Heart 2005;91:280–2. [ Links ]
23. Kadem I, Dusmenil J, Rieu R. Impact of systemic hypertension on the assessment of aortic stenosis. Heart 2005;91:354–61. [ Links ]














