Introducción
El dolor abdominal ocasiona del 10 al 20% de los motivos de consulta;1 el cirujano general debe distinguir entre sus diversas etiologías para determinar si el tratamiento involucra o no un procedimiento quirúrgico. Dentro de las causas infrecuentes de dolor abdominal crónico se encuentran las neoplasias quísticas de páncreas (NQP).
Las lesiones quísticas de páncreas se dividen en neoplásicas y no neoplásicas; las primeras constituyen el 10% y se clasifican por estirpes histológicas de acuerdo a su origen a partir de los diversos componentes glandulares, el 90% restante son quistes inflamatorios, principalmente pseudoquiste de páncreas. El 90% de las NQP lo conforman cuatro estirpes: la neoplasia intraductal papilar mucinosa con sus variantes de conducto principal, conducto secundario o mixta (NIPM-CP/NIPM-CS/NIPM-M), la neoplasia quística mucinosa (NQM), la neoplasia quística serosa (NQP) y la neoplasia sólido quística pseudopapilar mucinosa (NSQPM); existen otras en menor frecuencia, como las neoplasias neuroendocrinas con degeneración quística y los quistes linfoepiteliales.2-4 Su caracterización ha cobrado auge durante los últimos 35 años con el desarrollo de nuevos métodos de imagen que permiten su detección en etapas tempranas y su clasificación basada en elementos morfológicos. La importancia de establecer un diagnóstico diferencial radica en que cada estirpe histológica posee un comportamiento biológico específico, diferente al de las demás, por lo que requerirá un manejo distinto. Las neoplasias de origen mucinoso (NIPM y NQM) presentan progresión hasta el carcinoma invasivo y, al igual que los tumores malignos, la etapa clínica al momento de su detección es fundamental en el pronóstico y la supervivencia; existen neoplasias con comportamiento maligno de bajo grado (NSQPM), cuya progresión es lenta y su tratamiento es la resección aún con enfermedad metastásica y neoplasias con comportamiento benigno (NQS), que deben ser tratadas mediante observación, evitando riesgos quirúrgicos innecesarios.5-7
Tecnológicamente, se desarrollan métodos que mejoran la precisión en el establecimiento de un diagnóstico diferencial como la biopsia por aspiración guiada por ultrasonido endoscópico (USE) con análisis químico, molecular y citológico de líquido, que mejora los índices de sensibilidad y especificidad mediante el uso concomitante de métodos de imagen no invasivos8-11 (tomografía computada y resonancia magnética).
El síntoma más frecuente asociado a NQP es el dolor abdominal inespecífico, por lo que fácilmente son confundidas con trastornos gastrointestinales funcionales, lo que retrasa el diagnóstico; el análisis detallado y los estudios de gabinete dan pauta a su sospecha clínica y detección.12
Durante los últimos seis años, el estudio y la investigación de las NQP han tenido un gran auge; en el año 20127 se llevó a cabo la revisión del consenso internacional sobre el abordaje diagnóstico y terapéutico de las NQP basado en el consenso 2006 y en series de casos internacionales desarrolladas en centros especializados en patología hepatobiliar. A principios de 2016 surgen las guías de la ASGE13 (American Society for Gastrointestinal Endoscopy), en las que se menciona el rol que juega la endoscopia en el abordaje diagnóstico y terapéutico de las NQP. Sin embargo, aún existe un gran campo de investigación clínica en el establecimiento del abordaje terapéutico de estas lesiones. Los esfuerzos se enfocan en la determinación de cuáles lesiones resecar y cuáles mantener en vigilancia, tomando en cuenta el grado de progresión maligna, las condiciones físicas del paciente, el riesgo quirúrgico, las secuelas, la morbilidad asociada y la esperanza de vida previa al procedimiento quirúrgico.
El objetivo de este estudio es mostrar la experiencia de 10 años en el tratamiento de las NQP dentro de la Unidad de Cirugía Hepato-Pancreato-Biliar del Hospital General de México.
Material y métodos
Se realizó un estudio retrospectivo, descriptivo y transversal que incluyó a todos los pacientes con diagnóstico de NQP que fueron llevados a resección quirúrgica de enero de 2004 a diciembre de 2014 en la Unidad de Cirugía Hepato-Pancreato-Biliar del Hospital General de México. Fueron excluidos los casos de NQP que no fueron resecados, ya por evidencia de metástasis o por tratarse de lesiones con comportamiento benigno de acuerdo con los criterios internacionales. Se determinaron las variables demográficas de la población estudiada (edad, sexo y características clínicas). Los resultados son expresados en medidas de tendencia central y porcentajes, y la supervivencia con base en el tipo de neoplasia mediante Tablas de Kaplan-Meier.
Resultados
Se incluyó un total de 18 casos, todos de sexo femenino, con una edad promedio de 38 años y una detección promedio de dos casos por año. Las características demográficas de las pacientes estudiadas se muestran en el Cuadro I.
Cuadro I: Características clínicas y demográficas de las pacientes con neoplasias quísticas de páncreas (NQP)
| Variables | Todas las NQP N = 18 |
NIPM N = 0 |
NQM N = 6 |
NQS N = 4 |
NSQPM N = 6 |
Carcinoma neuroendocrino N = 1 |
Quiste linfoepitelial N = 1 |
|---|---|---|---|---|---|---|---|
| Edad (años) | 38 ± 13 | - | 39 ± 13 | 49 ± 17 | 32 ± 11 | 41 | 22 |
| Sexo | |||||||
| Masculino | 0 | - | 0 | 0 | 0 | 0 | 0 |
| Femenino | 18 (100%) | - | 6 (100%) | 4 (100%) | 6 (100%) | 1 (100%) | 1 (100%) |
| Presentación clínica | |||||||
| Dolor abdominal | 17 (94%) | - | 6 (100%) | 4 (100%) | 6 (100%) | 0 | 1 (100%) |
| Ictericia | 1 (6%) | - | 0 | 0 | 1 (17%) | 0 | 0 |
| Pancreatitis | 3 (17%) | - | 1 (17%) | 0 | 1 (17%) | 0 | 1 (100%) |
| Abdomen agudo | 1 (6%) | - | 1 (17%) | 0 | 0 | 0 | 0 |
| Tiempo de evolución previo al diagnóstico (meses) | 8 ± 9 | - | 9 ± 13 | 7 ± 4 | 5 ± 4 | 2 | 24 |
| Estudios de imagen | |||||||
| TAC | 18 (100%) | - | 6 (100%) | 4 (100%) | 6 (100%) | 1 (100%) | 1 (100%) |
| RM/CRM | - | - | - | - | - | - | - |
| CPRE | - | - | - | - | - | - | - |
| USE | - | - | - | - | - | - | - |
| USE + FNA | - | - | - | - | - | - | - |
| Localización de la lesión | |||||||
| Cabeza | 2 (11%) | - | 0 | 0 | 1 (17%) | 1 (100%) | 0 |
| Cuerpo | 10 (56%) | - | 3 (50%) | 2 (50%) | 4 (66%) | 0 | 1 (100%) |
| Cola | 5 (28%) | - | 2 (33%) | 2 (50%) | 1 (17%) | 0 | 0 |
| Involucro de todo el páncreas | 1 (6%) | - | 1 (17%) | 0 | 0 | 0 | 0 |
| Tipo de resección quirúrgica | |||||||
| Cirugía de Whipple | 2 (11%) | - | 0 | 0 | 1 (17%) | 1 (100%) | 0 |
| Pancreatectomía distal | 16 (89%) | - | 6 (100%) | 4 (100%) | 5 (83%) | 0 | 1 (100%) |
| Pancreatectomía media | 0 | - | 0 | 0 | 0 | 0 | 0 |
| Pancreatectomía total | 0 | - | 0 | 0 | 0 | 0 | 0 |
| Tamaño del quiste (cm) | 10 ± 4 | - | 13 | 7 | 8 | 9 | 15 |
| Resultado histopatológico | NQM sin displasia | NQS cuatro casos/uno con variedad poligoquístico | NSQPM seis casos | Carcinoma neuroendocrino con degeneración quística | Quiste linfoepitelial | ||
| NQM con displasia leve, dos casos | |||||||
| NQM con displasia severa, un caso | |||||||
| Grados de displasia en la pieza quirúrgica | |||||||
| Sin displasia | 14 (78%) | - | 3 (16%) | 4 (22%) | 6 (34%) | 0 | 1 (6%) |
| Displasia leve | 2 (11%) | - | 2 (11%) | 0 | 0 | 0 | 0 |
| Displasia severa | 2 (11%) | - | 1 (6%) | 0 | 0 | 1 (6%) | 0 |
| Complicaciones postquirúrgicas | 7 (33%) | - | 3 (16.5%) | 1 (6%) | 2 (16.5%) | 1 (6%) | - |
| Infección de sitio quirúrgico superficial | Fístula pancreática | Hernia postincisional | Fístula pancreática | - | |||
| Hernia postincisional | - | Fístula pancreática | - | - | |||
| Sepsis | - | - | - | - | |||
| Mortalidad perioperatoria | 1 (6%) | - | 1 (17%) | 0 | 0 | 0 | 0 |
| Tiempo de seguimiento promedio (meses) | 45 | - | 56 | 60 | 55 | 6 | 49 |
| Progresión maligna durante el seguimiento | 1 (5.5%) | - | 1 (5.5%) | 0 | 0 | 0 | 0 |
| Supervivencia global a 5 años | 15 (83%) | - | 4 (67%) | 4 (100%) | 6 (100%) | - | 1 (100%) |
Todas las pacientes requirieron resección quirúrgica; en 16 casos (83%), se realizó pancreatectomía distal, 11 (62%) mediante abordaje abierto y cinco (27%) laparoscópico; en dos casos (11%) se realizó pancreatoduodenectomía (cirugía de Whipple clásico) mediante abordaje abierto. El tamaño promedio de las lesiones fue de 10 ± 4 cm; los diagnósticos histopatológicos encontrados fueron NQM, seis casos (33%); NSQPM, seis (33%); NQS, cuatro (22%); carcinoma neuroendocrino con degeneración quística (CNQ), uno; (6%), quiste linfoepitelial (QL), uno (6%) (Figura 1).
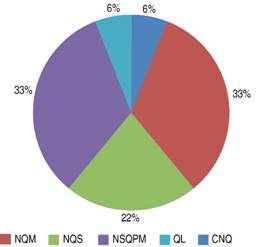
Figura 1: Diagnósticos histopatológicos encontrados en los pacientes con NQP en el HGM de 2004 a 2014.
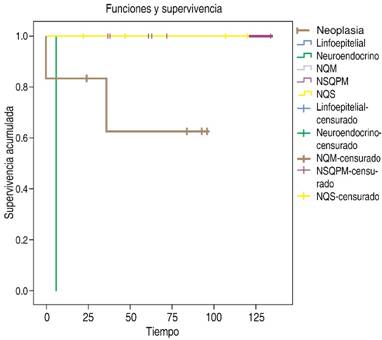
Se identificó displasia leve en dos casos (11%), correspondientes a neoplasias quísticas mucinosas (borderline), y displasia severa en otros dos (adenocarcinoma mucinoso y adenocarcinoma neuroendocrino con degeneración quística). Uno de los casos de NQM con displasia leve evolucionó durante el seguimiento postoperatorio a carcinoma invasivo, con una supervivencia de 36 meses.
La mortalidad perioperatoria fue del 6% (un caso, adenocarcinoma mucinoso), asociada a ruptura espontánea de la neoplasia quística, hemoperitoneo y sepsis abdominal. La morbilidad postoperatoria fue del 39%; la complicación más frecuente fue la fístula pancreática, en tres casos (17%), con resolución espontánea en todos ellos. El tiempo promedio de seguimiento fue de 56 meses y la mortalidad global a cinco años de 17% (3 casos). La supervivencia con base en el tipo de neoplasia se muestra en la Figura 2. La resección quirúrgica fue curativa en 15 casos (83%), sin evidencia de recidiva a cinco años.
Discusión
En nuestra experiencia, la resección quirúrgica fue curativa en un 83% de los pacientes tratados; el riesgo de recidiva o progresión de la enfermedad a carcinoma estuvo relacionado con la estirpe histológica de la lesión, lo que concuerda con la experiencia de otros centros internacionales especializados en patología pancreatobiliar, en los que se ha identificado que es del 17% para NQM y del 67% para la NIPM a cinco años.5 La morbilidad asociada con la resección quirúrgica para el tratamiento de las NQP, de acuerdo con la serie internacional con mayor número de pacientes,14 se sitúa entre el 36.4% para pancreatectomía distal y el 40% para pancreatoduodenectomía; en nuestro estudio la morbilidad global fue del 39% y se relacionó con la complejidad del procedimiento quirúrgico, por lo que se recomienda que el tratamiento de este tipo de neoplasias sea llevado a cabo en unidades de cirugía hepatobiliar como la de nuestro hospital, lo que favorece un manejo multidisciplinario con buenos resultados. Así mismo, el abordaje laparoscópico para patología pancreática mejora los tiempos de estancia intrahospitalaria y la reintegración de los pacientes a sus actividades socioeconómicas;15 en todos los casos tratados mediante abordaje laparoscópico, se obtuvieron resultados satisfactorios.
En cuanto a la mortalidad perioperatoria, ocurrió en un caso relacionada a sepsis abdominal por ruptura espontánea de un cistadenocarcinoma mucinoso, lo cual únicamente había sido reportado en otro tipo de neoplasias quísticas como el cistadenocarcinoma seroso,16 pero no en lesiones mucinosas; el tratamiento quirúrgico de urgencia y el deterioro de las condiciones de la paciente contribuyeron con el desenlace.
En uno de los casos reportados con displasia leve, hubo progresión de la enfermedad a carcinoma metastásico, lo cual concuerda con lo reportado en la literatura en cuanto a que en una lesión pueden coexistir focos de displasia leve y severa, por lo que el análisis histopatológico debe ser minucioso en este tipo de lesiones.3,5-7 Destaca, además, que a pesar de corroborarse la existencia de carcinoma invasivo, las NQM y las NIPM cursan con menor agresividad que el adenocarcinoma ductal de páncreas, este último con una supervivencia de seis a 12 meses, mientras que para las primeras, la supervivencia promedio es de 36 a 60 meses.5,7
Las neoplasias quísticas de páncreas continúan siendo un reto diagnóstico y terapéutico; en nuestro estudio se mantuvo un diagnóstico promedio de dos casos por año, lo que nos instiga a difundir la información acerca de sus características para favorecer su detección y referencia a centros especializados.
A partir del consenso internacional de 2012, se han modificado los estándares de manejo. Se permite la utilización de recursos diagnósticos como el USE y se amplían los criterios en la toma de decisiones con base en la caracterización de lesiones a partir de elementos morfológicos en nuestro hospital como punto de partida para la selección de pacientes candidatos a resección. Por otro lado, aún existen puntos inconclusos en los que no se ha llegado a un consenso, como el manejo de las neoplasias intraductales de rama secundaria y el uso de quimioterapia intraquística instilada mediante USE,17,18 por lo que el estudio y terapéutica de estas lesiones continúa en investigación y modificación constante, y es importante conocerlas para favorecer el pronóstico de nuestros pacientes.











 nueva página del texto (beta)
nueva página del texto (beta)