ANTECEDENTES
Durante las últimas tres décadas, en todo el mundo se ha incrementado la finalización del embarazo mediante cesárea en porcentajes sin precedentes, sobre todo en países de medianos y altos ingresos;1 constituyéndose en un controvertido e importante problema de salud pública.
En 1985, con base en la revisión de los pocos datos disponibles en ese momento, procedentes principalmente de países europeos, la OMS declaró que la tasa ideal de cesárea no debería superar 10-15%;2 por ello, desde entonces se cuestiona la validez de ese umbral.3,4,5 De acuerdo con el hallazgo de dos estudios ecológicos, la OMS reafirmó que las tasas de cesárea superiores a 10% no se asocian con reducción en las tasas de mortalidad materna y neonatal.6
En el mundo, la tasa de cesárea es de 15.5%.7 En América Latina y el Caribe la tasa de cesárea alcanza 40.5%, en Sudamérica 42.9%1 y en Perú 30.03%.8
En los últimos años, los gobiernos y los profesionales de la salud han expresado su preocupación respecto de la relación del exceso de cesárea con el aumento en el riesgo de complicaciones maternas y perinatales,6,9,10,11 y su repercusión en términos económicos.12
La falta internacional de consenso acerca de un sistema universal de clasificación de la cesárea ha complicado la comprensión de su disparidad en la mayor parte del mundo. En 2011, una revisión sistemática concluyó que la clasificación de Robson es la más adecuada para atender las necesidades locales e internacionales actuales.13 En consecuencia, la OMS estableció, en 2015, que el sistema de clasificación de Robson es el patrón de referencia para evaluar, dar seguimiento y comparar las tasas de cesárea, y para proponer grupos específicos con la intención de disminuir esas tasas.6 Esta clasificación es sencilla, reproducible, por completo inclusiva y puede aplicarse prospectivamente; cada mujer admitida para el parto puede clasificarse, de inmediato, en función de unas pocas variables registradas de manera rutinaria.
En la última década, la clasificación de Robson ha ganado reconocimiento y una cantidad creciente de países la utilizan para comprender y darle seguimiento a sus tasas de cesárea.14 En Perú, Tapia8 evaluó la tendencia de la cesárea en 43 establecimientos del Ministerio de Salud (2000-2010) y hasta ahora es la única investigación científica nacional.
Los datos del embarazo y el parto de los hospitales públicos peruanos se registran en el Sistema Informático Perinatal, que es la base de datos por excelencia del Ministerio de Salud. 15 El objetivo de este estudio fue: analizar la cesárea según la clasificación de Robson en un hospital público peruano.
MATERIALES Y MÉTODOS
Estudio transversal y analítico al que se incluyeron todas las mujeres y sus recién nacidos atendidas para finalizar el embarazo en el Hospital Hipólito Unanue de Tacna, Perú, durante los años 2000 a 2018, ingresadas al Sistema Informático Perinatal.
Este hospital, único centro de referencia del Ministerio de Salud en Tacna, atiende aproximadamente a 70% de las embarazadas de la región. El Sistema Informático Perinatal contiene: información demográfica, embarazos previos, atención prenatal y de la finalización del embarazo, complicaciones, parto y puerperio, y desenlaces neonatales, recopilada por médicos y obstetras, prospectivamente, a partir del primer control prenatal hasta el alta de la madre y su recién nacido. Al alta, los datos de todos los nacimientos se ingresaron diariamente al Sistema Informático Perinatal por personal debidamente capacitado.
Las pacientes se asignaron a uno de diez grupos del sistema de clasificación de Robson:6
Grupo 1: Nulípara, feto único, cefálico, a término, inicio de parto espontáneo.
Grupo 2: Nulípara, feto único, cefálico, a término, inducido o cesárea electiva.
Grupo 3: Multípara, sin cesárea previa, feto único, cefálico, a término, inicio de parto espontáneo.
Grupo 4: Multípara, feto único, sin cesárea previa, cefálico, a término, inducido o cesárea programada.
Grupo 5: Multípara, cesárea previa, feto único, cefálico, a término.
Grupo 6: Nulípara, feto único, presentación podálica.
Grupo 7: Multípara, feto único, podálico.
Grupo 8: Embarazo múltiple.
Grupo 9: Feto único, transversa u oblicua.
Grupo 10: Feto único, cefálico, pretérmino.
De los 64,871 partos atendidos en 19 años, se excluyeron 496 por datos incompletos que representaron 0.76%. Todas las variables necesarias para la aplicación de esta clasificación estuvieron disponibles en el Sistema Informático Perinatal.
La tasa de cesárea se estimó en porcentaje, según la población obstétrica de cada grupo de Robson. La contribución absoluta es la proporción de cesáreas de cada grupo en relación con la población obstétrica total; y la contribución relativa es la proporción de cesárea en cada grupo en relación con la cantidad total de cesáreas.
Para determinar el cambio en el tiempo se compararon dos periodos: el primero comprendido entre 2000 a 2009 y el segundo de 2010 a 2018. Se describen las características demográficas y obstétricas, tasa de cesárea, contribución relativa y absoluta y principales indicaciones de cesárea. Se utilizó χ2 y se consideró estadísticamente significativa la p < 0.05.
Como riesgos maternos y perinatales de la cesárea se estudiaron: riesgo de muerte fetal, neonatal y materna, bajo peso al nacer y preeclampsia que se compararon con los partos, la razón de probabilidades (Odds Ratio) con IC95%; se consideró riesgo significativo cuando el índice de confianza fue mayor de 1. Se utilizó el paquete estadístico SPSS v26.
RESULTADOS
Se analizaron 64,375 mujeres, que representan 99.2% de los partos atendidos en el Hospital Hipólito Unanue de Tacna-Perú de 2000 a 2018. Al comparar las características de la población obstétrica estudiada en dos periodos, se observó incremento de la edad materna, grado de escolaridad, multiparidad, estado nutricional, antecedente de cesárea, embarazo a término y macrosomía al nacer; y reducción de la mortalidad neonatal, uso de fórceps-vacuum, preeclampsia-eclampsia y anemia durante el embarazo. La tasa de cesárea varió de 30.2% en el periodo 2000-2009 a 47.5% en 2010-2018. Cuadro 1
Cuadro 1 Características maternas y perinatales, 2000-2018 (continúa en la siguiente página)
| Característica | 2000-2009 | 2010-2018 | p | |||
|---|---|---|---|---|---|---|
| n = 33,257 | n = 31,118 | |||||
| n | % | n | % | |||
| Edad materna | <20 | 5745 | 17.3 | 4538 | 14.6 | 0.000 |
| 20-34 | 23,952 | 72.0 | 22,033 | 70.8 | ||
| 35 a + | 3550 | 10.7 | 4525 | 14.5 | ||
| s/d | 10 | 0.03 | 22 | 0.1 | ||
| Educación | Analfabeta | 180 | 0.5 | 71 | 0.2 | 0.000 |
| Primaria | 4630 | 13.9 | 2496 | 8.0 | ||
| Secundaria | 21,114 | 63.5 | 21,385 | 68.7 | ||
| Superior | 7295 | 21.9 | 7027 | 22.6 | ||
| s/d | 38 | 0.1 | 139 | 0.4 | ||
| Estado civil | Casada | 6415 | 19.3 | 3386 | 10.9 | 0.000 |
| Conviviente | 21,506 | 64.7 | 23,589 | 75.8 | ||
| Soltera | 5252 | 15.8 | 3955 | 12.7 | ||
| Otro | 57 | 0.2 | 49 | 0.2 | ||
| s/d | 27 | 0.1 | 139 | 0.4 | ||
| Estado nutricional | Desnutrida (IMC <18.5) | 458 | 1.4 | 323 | 1.0 | 0.000 |
| Peso normal (18.5-24.9) | 16,936 | 50.9 | 12,941 | 41.6 | ||
| Sobrepeso (IMC 25-29.9) | 11,041 | 33.2 | 10,599 | 34.1 | ||
| Obesidad (30 a +) | 4557 | 13.7 | 5872 | 18.9 | ||
| s/d | 265 | 0.8 | 1383 | 4.4 | ||
| Paridad | Nulípara | 15,458 | 46.5 | 13,691 | 44.0 | 0.000 |
| Multípara | 17,799 | 53.5 | 17,427 | 56.0 | ||
| Antecedente de cesárea | Si | 3229 | 9.7 | 4953 | 15.9 | 0.000 |
| No | 30,028 | 90.3 | 26,165 | 84.1 | ||
| Embarazo múltiple | Si | 398 | 1.2 | 352 | 1.1 | |
| No | 32,859 | 98.8 | 30,766 | 98.9 | 0.439 | |
| Patología obstétrica | Preeclampsia-eclampsia | 838 | 2.5 | 761 | 2.4 | 0.000 |
| Hemorragia posparto | 59 | 0.2 | 114 | 0.37 | ||
| Anemia | 11,857 | 35.7 | 9235 | 29.7 | ||
| Presentación | Cefálica | 31,531 | 94.8 | 30,262 | 97.2 | 0.000 |
| Podálica | 1400 | 4.2 | 1002 | 3.2 | ||
| Transversa | 326 | 1.0 | 175 | 0.6 | ||
| Inicio de parto | Espontáneo | 26,920 | 80.9 | 27,994 | 90.0 | 0.000 |
| Inducido | 1189 | 3.6 | 255 | 0.8 | ||
| Cesárea electiva | 5148 | 15.5 | 2869 | 9.2 | ||
| Terminación | Espontaneo | 23,159 | 69.6 | 16,323 | 52.5 | 0.000 |
| Cesárea | 10,033 | 30.2 | 14,795 | 47.5 | ||
| Fórceps | 31 | 0.1 | 0 | 0.0 | ||
| Vacumm | 34 | 0.1 | 0 | 0.0 | ||
| Semanas de embarazo | 20-36 | 2312 | 7.0 | 2000 | 6.4 | 0.000 |
| 37 a + | 30,945 | 93.0 | 29,118 | 93.6 | ||
| Peso al nacer (g) | <2500 | 1675 | 5.0 | 1455 | 4.7 | 0.000 |
| 2500-3999 | 27,625 | 83.1 | 24,777 | 79.6 | ||
| 4000 a + | 3952 | 11.9 | 4785 | 15.4 | ||
| s/d | 5 | 0.0 | 101 | 0.3 | ||
| Apgar al minuto | <7 | 1564 | 4.7 | 1275 | 4.1 | 0.00018 |
| 7 a 10 | 31,312 | 94.2 | 29,488 | 94.8 | ||
| s/d | 9 | 0.0 | 103 | 0.3 | ||
| Apgar a los 5 min. | <7 | 297 | 0.9 | 266 | 0.9 | 0.609 |
| 7 a 10 | 32,572 | 97.9 | 30,465 | 97.9 | ||
| s/d | 7 | 0.0 | 135 | 0.4 | ||
| Mortalidad perinatal | Fetal | 372 | 1.1 | 252 | 0.8 | 0.00006 |
| Neonatal | 362 | 1.1 | 258 | 0.8 | 0.00066 | |
| Perinatal | 734 | 2.2 | 510 | 1.6 | 0 | |
| Mortalidad materna | Si | 7 | 0.02 | 9 | 0.0 | 0.514 |
| No | 33,170 | 99.7 | 30,736 | 98.8 | ||
La tasa global de cesárea aumentó progresivamente de 23.9% en 2000 a 55.8% en 2018; así como en los primeros cinco grupos de Robson. Figura 1
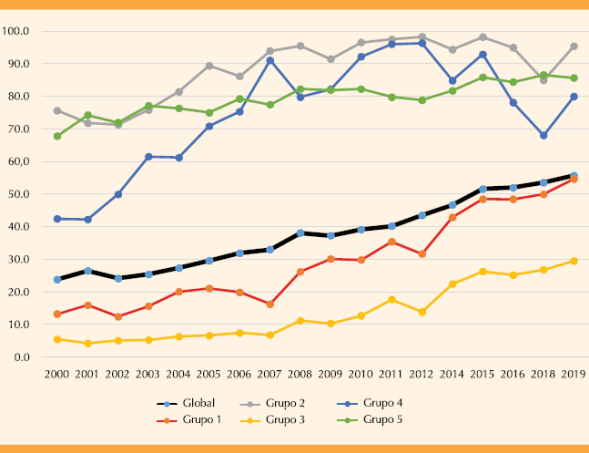
Figura 1 Evolución de la tasa de cesárea según la clasificación de Robson. Hospital Hipólito Unanue de Tacna, 2000-2018
La tasa de cesárea se incrementó significativamente en los grupos 1 (19.6-43,5%), 3 (6.8%- 22.1%) y 5 (77.6-83.8%) y en la contribución absoluta y relativa (p < 0.05). La tasa de cesárea también se incrementó en los grupos 2 (84.2-95.2%) y 4 (65.1-86.4%); sin embargo, las contribuciones absoluta y relativa disminuyeron en los dos periodos estudiados (p < 0.05). Cuadro 2
Cuadro 2 Contribución de la cesárea según la clasificación de Robson (2000-2018)
| Grupo | 2000 - 2009 | 2010 - 2018 | ||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Población obstétrica | Cesárea | Contribución absoluta | Contribución relativa | Población obstétrica | Cesárea | Contribución absoluta | Contribución relativa | |||||
| n | % | n | Tasa | % | % | n | % | n | % | % | % | |
| Grupo1 | 11,435 | 34.4 | 2,237 | 19.6 | 6.7 | 22.3 | 11,177 | 36.2 | 4,857 | 43.5* | 15.7* | 32.8* |
| Grupo2 | 2,244 | 6.8 | 1,889 | 84.2 | 5.7 | 18.8 | 1,122 | 3.6 | 1,068 | 95.2* | 3.5* | 7.2* |
| Grupo3 | 11,695 | 35.2 | 801 | 6.8 | 2.4 | 8.0 | 10,580 | 34.2 | 2,334 | 22.1* | 7.5* | 15.8* |
| Grupo4 | 1,276 | 3.8 | 831 | 65.1 | 2.5 | 8.3 | 595 | 1.9 | 514 | 86.4* | 1.7* | 3.5* |
| Grupo5 | 2,762 | 8.3 | 2,142 | 77.6 | 6.4 | 21.3 | 4,331 | 14.0 | 3,628 | 83.8* | 11.7* | 24.5* |
| Grupo6 | 636 | 1.9 | 566 | 89.0 | 1.7 | 5.6 | 435 | 1.4 | 406 | 93.3 | 1.3* | 2.7* |
| Grupo7 | 663 | 2.0 | 501 | 75.6 | 1.5 | 5.0 | 522 | 1.7 | 481 | 92.1 | 1.6* | 3.3* |
| Grupo8 | 398 | 1.2 | 268 | 67.3 | 0.8 | 2.7 | 352 | 1.1 | 310 | 88.1 | 1.0* | 2.1 |
| Grupo9 | 292 | 0.9 | 282 | 96.6 | 0.8 | 2.8 | 173 | 0.6 | 172 | 99.4 | 0.6* | 1.2* |
| Grupo10 | 1,835 | 5.5 | 516 | 28.1 | 1.6 | 5.1 | 1,630 | 5.3 | 1,025 | 62.9* | 3.3* | 6.9* |
| 33,236 | 100.0 | 10,033 | 30.2 | 30,917 | 100.0 | 14,795 | 45.2 | |||||
* p < 0.05.
Las principales indicaciones de cesárea fueron: desproporción cefalopélvica sufrimiento fetal agudo, preeclampsia y cesárea anterior. La desproporción cefalopélvica fue la principal indicación para los grupos 1, 2, 3 y 4; y el sufrimiento fetal fue la segunda indicación para los grupos 1, 2, 3, 4 y 10. La preeclampsia fue la principal indicación para el grupo 10 y la cesárea anterior la principal indicación para el grupo 5. En los grupos 4 y 6 la indicación por desproporción céfalo pélvica se incrementó significativamente, pero disminuyó en los grupos 1, 3, 5, 9 y 10. Se observa una reducción significativa de la indicación por sufrimiento fetal en los grupos 1, 2, 3, 4 y 6. La indicación de cesárea por preeclampsia se incrementó significativamente en los grupos 1, 3 y 5. Las indicaciones por cesárea anterior aumentaron significativamente en los grupos 1, 2, 3, 4, 5 y 10. Cuadro 3
Cuadro 3 Indicación de cesárea, según la clasificación de Robson, en dos períodos 2000-2009 y 2010-2018
| Grupos | 2000 - 2009 | 2010 - 2018 | ||||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Cesáreas | DCP | SFA | Preeclampsia | Ces. Ant. | Cesáreas | DCP | SFA | Preeclampsia | Cesárea anterior | |||||||||
| n | n | % | n | % | n | % | n | % | n | n | % | n | % | n | % | n | % | |
| Grupo1 | 2237 | 1264 | 56.5 | 529 | 23.6 | 57 | 2.5 | 15 | 0.7 | 4857 | 2265 | 46.6* | 1028 | 21.2* | 308 | 6.3* | 104 | 2.1* |
| Grupo2 | 1889 | 1100 | 58.2 | 325 | 17.2 | 143 | 7.6 | 14 | 0.7 | 1068 | 637 | 59.6 | 154 | 14.4* | 49 | 4.6* | 23 | 2.2* |
| Grupo3 | 801 | 358 | 44.7 | 258 | 32.2 | 34 | 4.2 | 21 | 2.6 | 2334 | 837 | 35.9* | 627 | 26.9* | 177 | 7.6* | 200 | 8.6* |
| Grupo4 | 831 | 312 | 37.5 | 205 | 24.7 | 76 | 9.1 | 50 | 6.0 | 514 | 218 | 42.4* | 89 | 17.3* | 31 | 6.0* | 51 | 9.9* |
| Grupo5 | 2142 | 763 | 35.6 | 108 | 5.0 | 59 | 2.8 | 1037 | 48.4 | 3628 | 588 | 16.2* | 214 | 5.9 | 138 | 3.8* | 2309 | 63.6* |
| Grupo6 | 566 | 5 | 0.9 | 2 | 0.4 | 7 | 1.2 | 1 | 0.2 | 406 | 11 | 2.7* | 11 | 2.7* | 12 | 3.0 | 0 | 0.0 |
| Grupo7 | 501 | 13 | 2.6 | 5 | 1.0 | 8 | 1.6 | 15 | 3.0 | 481 | 7 | 1.5 | 6 | 1.2 | 9 | 1.9 | 25 | 5.2 |
| Grupo8 | 268 | 4 | 1.5 | 4 | 1.5 | 11 | 4.1 | 4 | 1.5 | 310 | 2 | 0.6 | 0 | 0.0 | 2 | 0.6* | 0 | 0.0 |
| Grupo9 | 282 | 20 | 7.1 | 7 | 2.5 | 6 | 2.1 | 7 | 2.5 | 172 | 4 | 2.3* | 1 | 0.6 | 0 | 0.0 | 4 | 2.3 |
| Grupo10 | 516 | 36 | 7.0 | 70 | 13.6 | 187 | 36.2 | 32 | 6.2 | 1025 | 42 | 4.1* | 149 | 14.5 | 281 | 27.4* | 139 | 13.6* |
Los riesgos maternos y perinatales adversos se asociaron de manera muy importante con la cesárea, de acuerdo con la clasificación de Robson fueron: bajo peso al nacer en los grupos 2, 3, 4 y 10; preeclampsia en todos los grupos, excepto en el 6, 7 y 9 y muerte neonatal en los grupos 1 y 3. En ningún grupo hubo riesgo de muerte fetal o materna. Cuadro 4
Cuadro 4 Riesgos maternos perinatales, según la clasificación de Robson (2000-2018)
| GRUPO | Muerte fetal | BPN | Preeclampsia | Muerte Neonatal | Muerte materna | |||||
|---|---|---|---|---|---|---|---|---|---|---|
| OR | IC | OR | IC | OR | IC | OR | IC | OR | IC | |
| Grupo1 | 0.96 | 0.551 1.672 | 1.04 | 0.791 1.355 | 5.89* | 4.678 7.411 | 2.63* | 1.282 5.389 | 2.19 | 0.137 34.956 |
| Grupo2 | 0.21 | 0.073 0.579 | 4.58* | 1.116 18.757 | 1.91* | 1.074 3.379 | 1.76 | 0.229 13.591 | ||
| Grupo3 | 1.95 | 0.207 3.162 | 1.76* | 1.267 2.451 | 7.97* | 6.246 10.157 | 3.06* | 1.623 5.787 | ||
| Grupo4 | 0.32 | 0.130 0.766 | 2.46* | 1.030 5.852 | 2.63* | 1.453 4.757 | 2.13 | 0.613 7.376 | ||
| Grupo5 | 0.61 | 0.238 1.563 | 1.38 | 0.727 2.620 | 5.2* | 2.555 10.591 | 4.39 | 0.588 32.847 | ||
| Grupo6 | 0.01 | 0.005 0.032 | 0.06 | 0.037 0.093 | 3.23 | 0.436 23.907 | 0.06 | 0.033 0.119 | ||
| Grupo7 | 0.05 | 0.027 0.086 | 1.12 | 0.082 0.164 | 2.95 | 0.697 12.482 | 0.11 | 0.061 0.193 | ||
| Grupo8 | 0.53 | 0.175 1.598 | 0.85 | 0.603 1.193 | 4.87* | 1.742 13.586 | 0.43 | 0.225 0.808 | ||
| Grupo9 | 0.03 | 0.007 0.103 | 0.04 | 0.010 0.150 | 0.04 | 0.008 0.225 | ||||
| Grupo10 | 0.37 | 0.274 0.487 | 1.74* | 1.519 1.993 | 21.32* | 14.001 32.477 | 1.07 | 0.845 1.341 | 3.76 | 0.391 36.172 |
* p < 0.05
DISCUSIÓN
Durante las últimas décadas, el aumento sostenido de las tasas de cesárea se ha convertido en un fenómeno global que preocupa al sector público. El sistema de clasificación propuesto en 2001 por Robson16 define 10 grupos con base en 4 conceptos: 1) categoría del embarazo, 2) antecedentes obstétricos, 3) curso del trabajo de parto y 4) semanas de embarazo al momento del parto. Esto no solo sirve para comparar la realidad de diferentes países, sino para proponer intervenciones en grupos específicos con la intención de disminuir su frecuencia.
En Tacna, la tasa de cesárea se incrementó durante un lapso de 19 años, de 23.9% en 2000 a 55.8% en 2018, por encima de 10-15% aceptada como tasa óptima para cesárea médicamente necesaria.2,3,6 Esta tendencia al alza se observó en todos los países del mundo, excepto Japón y la República Checa, debido a las oportunas políticas de intervención.17,18
En este estudio se demostró que este aumento ininterrumpido en la tasa de cesárea se debió a la contribución principal de los grupos de Robson 1 y 3, que muestran el aporte principal del incremento en el tiempo, lo que coincide con lo encontrado en el ámbito nacional.8 Durante el periodo 2000-2009, las principales contribuciones relativas a la cesárea fueron los grupos 1, 5 y 2, respectivamente, que juntos representaron 62.4%. Este patrón permaneció y se incrementó de manera muy significativa durante 2010-2018 en los grupos 1, 5 y 3 (este último se duplicó).
Similar a otros estudios publicados en la bibliografía internacional,19,20 el grupo más grande en nuestra población obstétrica está representado por el grupo 1, en el que se registró una tasa general de 31.4% de cesárea (2000-2018) con una tendencia a aumentar, tal como se reporta en Colombia.21,22,23 Este valor difiere de la mayor parte de los estudios donde se reportó que es menor a 16%,19,20,24-27 pues se espera que estas mujeres tengan un bajo riesgo de cesárea. Otros grupos de bajo riesgo de cesárea son el 2 y el 5. Por el contrario, se encontró una tasa de cesárea de 88.0% en el grupo 2 durante los 19 años de estudio, porcentaje similar al de México,28 pero superior al de los países europeos.19,20,24,26,27 Los tres grupos representan 63.7% de todas las cesáreas.
En un análisis secundario, que incluyó a 21 países y llevado a cabo por la OMS, se demostró que la proporción específica de cesárea en mujeres con cesárea previa (grupo 5) aumentó sustancialmente en los diferentes países. Esto captura claramente el “efecto dominó”, que se traduce en que conforme se incrementa la tasa de cesárea, más mujeres necesitan repetirla.17 Si 81.3% de las mujeres con cesárea anterior vuele a repetirla de manera programada, y si la tasa de cesárea recomendada de 50 a 60% siempre que haya un desenlace perinatal satisfactorio29 es necesario priorizar este grupo definido de mujeres para hacer frente al aumento de la tasa de cesárea. Hay evidencia científica de que las embarazadas con cesárea previa tienen un riesgo de ruptura uterina bajo (0.2-0.7%) y una tasa de éxito de parto de 54 a 75%.30 Para explicar esta tendencia mundial, algunos autores han citado como razones que la sustentan: el temor a los litigios, el temor a los desenlaces adversos relacionados con los partos y la popularidad de la cesárea en las mujeres.31,32,33 Por esto, este grupo es el ideal para emprender programas de intervención dirigidos a reducir la primera cesárea y las siguientes.
En el Hospital Pereira Rossell, Uruguay, entre 1996-2015, los grupos 5 y 2 contribuyeron, principalmente, al aumento general en la tasa de cesárea de 14.9 a 25.4% en 20 años de estudio.34 En Tacna se observa un patrón similar. A pesar de ello, los principales contribuyentes a la tasa de cesárea en nuestro estudio fueron los grupos 1, 5 y 3 con 28.6, 23.1 y 12.9%, respectivamente. El sufrimiento fetal, la preeclampsia y la desproporción cefalopélvica pueden ser causas importantes de cesárea; en este estudio, la mayor indicación de cesárea debido a sufrimiento fetal se observó en los grupos 3, 1 y 4, que representaron 21.9 y 28.2%, mientras que la indicación por preeclmpsia fue mayor en el grupo 10 (30.2%) y la desproporción cefalopélvica se indicó más en el grupo 2 (58.7%).
Los resultados obtenidos sugieren que al reducir la cesárea en los grupos 1, 3 y 5, la tasa global de cesárea puede disminuir significativamente en Tacna. El grupo 1 fue el que más contribuyó a incrementar la tasa general de cesárea en el periodo 2000-2018, este dato coincide con los peruanos8 y mexicanos;35 sin embargo, difiere de la mayor parte de los estudios internacionales en que la mayor contribución la da el grupo 5.19,20,25,28,36 En el grupo 1 la indicación de cesárea por sufrimiento fetal y preeclampsia fue de 21.9 y 5.2%, respectivamente; por lo tanto, no existe justificación para aumentar la proporción de cesáreas en este grupo específico. El 49.7% de estas cesáreas tuvieron como indicación la desproporción céfalo-pélvica, y la macrosomía fetal y la estrechez pélvica sus principales componentes; es necesario hacer un análisis más exhaustivo para comprender si realmente esta indicación justifica la cesárea.
La clasificación de Robson también permite comparar las características entre cesárea y parto. Los grupos 1 y 3 son de bajo riesgo y el parto debiera ser su primera opción;8 cuando las mujeres de ambos grupos terminaron el embarazo por cesárea, en este estudio se encontró significativamente mayor riesgo de muerte neonatal. Además, se encontró que la preeclampsia estaba estrechamente asociada con la cesárea en 7 de los 10 grupos de Robson. Debido a que la primera línea de tratamiento para la preeclampsia es el nacimiento por cesárea en Perú8 según nuestros resultados las pacientes con preeclampsia tuvieron 21.3 veces más probabilidad de cesárea (p < 0.05).
En 2013 Robson sugirió que la tasa de cesárea satisfactoria en el grupo 1 debería ser menor de 10% y, en el caso del grupo 3, la tasa de cesárea no debería superar 3%.29 Sin duda, la tasa de cesáreas para estos grupos en la población obstétrica de Tacna está muy por encima de los números recomendados.
El sistema de clasificación Robson, aplicado a la población obstétrica de Tacna, permitió identificar los grupos en los que la cesárea no estaba justificada desde el punto de vista médico; por ejemplo, las que pertenecen a los grupos 1 y 3 que comprenden embarazos únicos, a término, cefálica con inicio de parto espontáneo. El hecho de que la tendencia de la cesárea en los grupos mencionados aumente con el tiempo, sugiere que la reducción de su tasa global podría lograrse con la práctica de menos cesáreas en esos grupos, sobre todo porque este procedimiento quirúrgico implica costos más elevados que el parto,12 pero también porque la cesárea, en esos grupos, se relaciona con desenlaces neonatales adversos.
Perú es un país de bajos ingresos donde la reducción de la morbilidad y mortalidad materna y perinatal es una prioridad para el Ministerio de Salud. Los datos derivados de nuestro estudio son relevantes porque los recién nacidos pueden tener mayor riesgo de desenlaces adversos consecuencia de cesáreas innecesarias. Es importante reconocer que el mayor riesgo de desenlaces adversos asociados con la cesárea puede estar influido por las razones de su indicación y no por el procedimiento mismo.
Las fortalezas de este estudio estriban en el adecuado tamaño de muestra, la pérdida mínima de datos, y el registro minucioso de todos los nacimientos. Las limitaciones: falta de un consenso y estandarización de las indicaciones de cesárea en las historias clínicas, lo que ocasiona confusiones a la hora del análisis. Tampoco se llevó a cabo un análisis multivariado con ajuste mediante regresión logística, por lo que no fue posible controlar los confusores.
CONCLUSIONES
Los datos de Tacna muestran que la tasa de cesárea se incrementó en los últimos 19 años debido a su aumento en los grupos con embarazo único, a término, en presentación cefálica con inicio de parto espontáneo (grupos 1 y 3) y en el grupo de multíparas con cesárea previa, embarazo único, a término, con presentación cefálica (grupo 5). La clasificación de Robson permitió identificar que la mortalidad neonatal tuvo una razón de probabilidades (OR) más alta para cesárea versus parto en los grupos 1 y 3. En resumen, la clasificación de Robson es una herramienta útil para vigilar la tasa de cesárea y para proponer grupos específicos con la intención de disminuirla cuando médicamente no está justificada su indicación.











 nueva página del texto (beta)
nueva página del texto (beta)


