ANTECEDENTES
En los últimos años ha tenido lugar un gran avance en los tratamientos de reproducción asistida que se ha reflejado en tasas de embarazo más elevadas; de 20% en el decenio de 1990 a más de 50% en la actualidad.1
Una de las variables que continúa sin poderse manipular es la implantación embrionaria. La correlación endometrio-embrión puede modificarse en función de varias circunstancias, que van desde las características morfológicas del endometrio evaluadas con ultrasonido hasta la determinación de sustancias secretadas por el embrión que predicen su calidad (metabolómica). La falla en la implantación es la causa ordinaria más común relacionada con el fracaso de un ciclo de fertilización in vitro.1
Entre las opciones reportadas para incrementar la tasa de embarazo están las que se relacionan con el mejoramiento del ambiente endometrial y las encaminadas a transferir embriones de mejor calidad y mayores posibilidades de implantación. La falla en la implantación embrionaria es la principal causa de ciclos de fertilización in vitro (FIV) sin éxito.1 En el año 2013, en Estados Unidos, 30% de todos los ciclos de FIV correspondieron a transferencia de embriones descongelados.1 Esta posibilidad de reproducción permite disponer de embriones no utilizados en ciclos previos y controlar la cantidad de los que se transferirán para disminuir la incidencia de embarazo múltiple y el síndrome de hiperestimulación ovárica. También se ha observado que transferir embriones en un ciclo posterior en el que hubo concentraciones hormonales fisiológicas puede mejorar la tasa de implantación.2 De aquí la discusión de si la posibilidad de embarazo es mayor con una preparación endometrial que con transferencia en ciclo natural.
En ciclos en fresco, la tasa de implantación es de 4-39%1 y es probable que influyan de manera importante factores como las concentraciones suprafisiológicas de estrógenos durante la hiperestimulación ovárica controlada y su efecto en el endometrio, ovocitos y embrión.1,3-6 La hiperestimulación ovárica controlada tiene como objetivo la captura de un número suficiente de ovocitos para incrementar el porcentaje de éxito por ciclo. Con menos de 10 ovocitos capturados en protocolos de estimulación convencional la tasa de embarazo es menor, lo mismo que la de nacidos vivos cuando se capturan más de 20 ovocitos.7-9
Es posible que la disminución en la tasa de embarazo en ciclos estimulados pueda asociarse con concentraciones séricas elevadas de estrógenos que alteran la receptividad endometrial porque su calidad y maduración están controladas por las acciones de la progesterona y los estrógenos.3 La elevación de las concentraciones de estrógeno, a su vez, incrementa las de progesterona que dan lugar a una asincronía temporal embrión-endometrio que cierra la ventana de implantación y, por lo tanto, disminuye la posibilidad de éxito.3,4) En ciclos de ovodonación no se observa una relación entre las concentraciones hormonales de la donadora y las tasas de embarazo, lo que sugiere que el efecto hormonal sucede en el endometrio y no en el ovocito.10) Por lo tanto, la transferencia de embriones en un ciclo posterior, sin el efecto hormonal de la hiperestimulación ovárica controlada, puede incrementar las tasas de embarazo. Esta modalidad se conoce como “congelar todo”.11,12
Para la transferencia de embriones vitrificados se utilizan diferentes esquemas de tratamiento con gonadotropinas, análogos de GnRH, antagonistas de GnRH, estrógenos y progesterona.
Los métodos para criopreservación de embriones comprenden la congelación lenta y la vitrificación. La técnica consiste en evitar la formación de cristales intracelulares capaces de dañar la célula por medio de las soluciones crioprotectoras.13 La congelación lenta consiste en disminuir la temperatura celular y de su microambiente en una serie de pasos controlados mientras se impregna con soluciones crioprotectoras a bajas concentraciones. La vitrificación utiliza soluciones crioprotectoras a altas concentraciones con secuencias rápidas de enfriamiento para solidificar el líquido alrededor de la célula.14
Los avances y nuevas técnicas en criopreservación permiten mejores índices de supervivencia con mejores tasas de embarazo que con las técnicas anteriores, como la congelación lenta.13-16 La vitrificación en etapa de blastocisto ha demostrado incremento de 50% de embarazos clínicos e, incluso, 40% de nacidos vivos en comparación con transferencia de embriones en día tres.17,18 Debido a las mejores tasas de supervivencia y de embarazo, simplicidad de la técnica, menores tiempo de procedimiento y costo, la vitrificación es el patrón de referencia en técnicas de congelación.13,15,16
La búsqueda de mejores tasas de embarazo ha llevado a estudiar los efectos de la preparación endometrial para la transferencia de embriones descongelados. Si bien aún no existe evidencia clara de mayores tasas de embarazo entre un ciclo natural y en los que se recurre a la preparación endometrial, existen ventajas logísticas en la utilización del tratamiento hormonal.19
El éxito en la transferencia de embriones vitrificados se asocia con una sincronización precisa entre el embrión y el endometrio mediante un proceso interactivo llamado “ventana implantacional”.20 El tratamiento hormonal permite planear la transferencia.20 Además, esta estrategia se relaciona con menos ciclos cancelados, sobre todo en mujeres con ciclos menstruales irregulares.20 Los ciclos naturales tienen la ventaja de evitar la exposición a hormonas exógenas, aunque es necesario el seguimiento más estricto para identificar el momento de elevación de la LH y la ovulación.20 Esa elevación, además de iniciar el proceso de maduración ovocitaria y ovulación da comienzo al proceso de cambios endometriales para sincronizar la implantación a través de la progesterona.20 Algunos investigadores refieren una asociación negativa entre las concentraciones elevadas de progesterona el día de la transferencia embrionaria y la tasa de embarazo en ciclos de embriones descongelados. Por lo tanto, es posible que las concentraciones elevadas de progesterona afecten la ventana de implantación y la sincronía entre el endometrio y el embrión transferido.21
Por lo anterior, se decidió revisar la tasa de embarazo en las pacientes a quienes se efectuó transferencia de embriones vitrificados en día 5 (D5) con los casos realizados en ciclo natural versus las pacientes con preparación endometrial. Para el análisis también se incluyeron las características de la calidad embrionaria. El objetivo de este ensayo es comparar la tasa de embarazo en ciclos de transferencia de embriones vitrificados versus ciclos naturales y con preparación endometrial.
MATERIALES Y MÉTODOS
Estudio retrospectivo y observacional efectuado en pacientes con transferencia de embriones criopreservados que ingresaron al programa de fertilización in vitro en el Centro de fertilidad del CEPAM entre los meses de enero de 2010 y diciembre 2013. Criterios de inclusión: todas las transferencias efectuadas con embriones descongelados en el periodo analizado y que fueron congelados con técnica de vitrificación y que ésta se hubiese realizado el día 5 postcaptura (blastocisto).
Criterios de exclusión: expedientes incompletos, con vitrificación en día 3 o en los que la técnica de congelación fue por criopreservación lenta.
Grupos: grupo 1 o de ciclo natural integrado por pacientes a quienes no se administró medicamento hormonal antes de la trasferencia y que tenían ciclos menstruales regulares y ovulatorios. Grupo 2 o de preparación endometrial a quienes se suministraron estrógeno y progesterona con el propósito de acondicionar el endometrio para una transferencia embrionaria. En las pacientes del grupo 1 se evaluaron las características endometriales (grosor y aspecto) y medición del reclutamiento y selección folicular con ultrasonido transvaginal efectuado los días 3,5,7,9,12 y 14 del ciclo y determinación sérica de estradiol, LH y progesterona los mismos días.
Con ultrasonido se descartó que las pacientes tuvieran: quistes ováricos, folículos residuales o hidrosálpinx que pudieran interferir con la implantación embrionaria. La ovulación se determinó por medio de elevación de LH, progesterona y aspecto endometrial, y por los datos de ruptura folicular (cambio de ecogenicidad de folículo dominante, líquido libre en fondos de saco).
A las pacientes del grupo 2, o de preparación endometrial, se les administró un ciclo previo de anticonceptivos orales de 0.25 mg de etinilestradiol y 0.15 mg de levonorgestrel durante 21 días agregando el día 21 acetato de leuprolide a la dosis de 0.5 mg cada 24 h, que se continuó hasta el día de la aplicación de la progesterona. Al tercer día del ciclo menstrual se inició la administración de valerianato de estradiol a dosis de 8 mg cada 24 horas, que se incrementó a 12 mg a partir del día 7 del ciclo de transferencia, hasta diagnosticar el embarazo.
También se determinaron los valores séricos de estradiol, LH y progesterona los días 3, 5, 7, 9 y 14 del ciclo y las características endometriales y anexiales. En el momento en que se detectó que el grosor endometrial era de entre 7 y 15 mm, con estructura trilaminar se inició la administración de progesterona IM a la dosis de 100 mg cada 24 horas y 200 mg por vía vaginal por las noches. La trasferencia embrionaria se programó al quinto día de iniciada la progesterona.
El proceso de descongelación se llevó a cabo según las guías del fabricante. La transferencia embrionaria se efectuó el mismo día de la desvitrificación con catéter Cook Soft Pass Echo tip© con una guía ultrasonográfica abdominal. El embrión se carga en el catéter de transferencia con 300 µg de medio de cultivo y se deposita a 15 mm del fondo uterino, se evita tocarlo. Se revisa la punta del catéter a través del microscopio para verificar que no hubo retención del embrión.
En ambos grupos el número de embriones transferidos fue de 2, si se contaba con 2 embriones o más, y de 1 embrión en caso de que fuese el único. En cada grupo se analizaron las variables: edad, índice de masa corporal, FSH, LH y estradiol al inicio del ciclo, progesterona el día del inicio del soporte lúteo, LH y estradiol el día de la transferencia, supervivencia embrionaria al descongelar, cantidad de embriones transferidos, calidad embrionaria y tasa de embarazo. El diagnóstico de embarazo se estableció por medio de la determinación sérica de hCG fracción beta, 14 días después de la transferencia embrionaria y se confirmó con ultrasonido transvaginal dos semanas después.
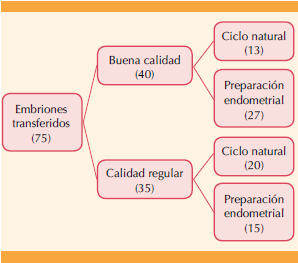
Posteriormente se dividió, nuevamente, a las pacientes en cuatro grupos de acuerdo con la calidad embrionaria. Figura 1
Primero se analizaron los ciclos con embriones de buena calidad. Al primer grupo (n = 13) se transfirieron en ciclo natural, al segundo (n = 27) en un ciclo con preparación endometrial.
Se analizaron los ciclos con embriones de calidad regular; al primer grupo (n = 20) se transfirieron en ciclo natural, en el segundo (n = 15) se transfirieron en ciclo con preparación endometrial.
La calidad embrionaria se calculó según los criterios del consenso de Estambul para calidad de blastocitos (Cuadro 1).22 En esta clínica el protocolo es vitrificar solo embriones de calidad buena o regular y no se transfieren ni vitrifican embriones de mala calidad. Para fines estadísticos, se les asignó un puntaje ordinal a la calidad embrionaria: 1 buena calidad y 2 calidad regular.
Las variables continuas se designaron como medias y desviaciones estándar, y se realizó regresión logística univariada para determinar la significación estadística. Las variables categóricas se evaluaron en frecuencias y porcentajes. Los cálculos se realizaron con el programa de cómputo JMP Statistical.
RESULTADOS
Se analizaron 33 ciclos con transferencia de embriones desvitrificados en un ciclo natural y 42 en un ciclo con preparación endometrial. No se observó diferencia significativa en edad, índice de masa corporal, LH y estradiol al inicio del ciclo. Cuadro 2 Se observó una FSH al inicio del ciclo de 6.28 mUI/mL en el grupo de ciclo natural versus 11.12 mUI/mL en el ciclo de preparación endometrial, con una diferencia de 4.84 mUI/mL con una p significativa de 0.045.
La LH el día de inicio del soporte lúteo fue de 13.06 mUI/mL en el ciclo natural y 4.19 mUI/mL en el ciclo con preparación endometrial, con una diferencia de 8.87 mUI/mL y p significativa de 0.003
La progesterona el día del inicio del soporte lúteo fue mayor en el ciclo natural que en el grupo de preparación endometrial con concentraciones de 6 ng/mL y 0.94 ng/mL, respectivamente, con una p = 0.000.
El estradiol el día de inicio del soporte lúteo fue mayor en el grupo de preparación endometrial que en el grupo de ciclo natural, con concentraciones de 271.56 pg/mL y 758.07 pg/mL, respectivamente (p = 0.000).
No se identifica la diferencia estadísticamente significativa, en porcentaje, de supervivencia embrionaria o número de embriones transferidos. Hubo una diferencia significativa en la calidad embrionaria; mayor en los embriones del grupo con endometrio preparado. En el ciclo natural se observó una calidad embrionaria de 1.45 y en el de preparación endometrial de 1.20 (p = 0.01).
Las pacientes del grupo de ciclo preparado obtuvieron mejor tasa de embarazo: 27.3 vs 42.9%. Sin embargo, esta diferencia no fue estadísticamente significativa (p = 0.08).
Los resultados se analizaron según la calidad embrionaria antes de la vitrificación. Se obtuvieron todas las transferencias con embriones de buena calidad y se analizaron 13 ciclos con transferencia de embriones en un ciclo natural y 27 en un ciclo con preparación endometrial. No se observaron diferencias estadísticas en edad, índice de masa corporal, LH y estradiol al inicio del ciclo, porcentaje de embriones que supervivieron, número de embriones transferidos ni en la calidad embrionaria. Cuadro 3
Al inicio del ciclo se observó una diferencia en la FSH mayor en el grupo de preparación endometrial que en el grupo de ciclo natural: 10.52 mUI/mL y 6 mUI/mL, respectivamente (p = 0.03).
La LH y la progesterona el día de inicio del soporte lúteo fue mayor en el grupo con transferencia en ciclo natural versus con transferencia en ciclos con preparación endometrial. Se observó una LH media de 20.22 mUI/mL en ciclos naturales y de 4.28 mUI/mL en ciclos con preparación endometrial (p = 0.012). La progesterona media en ciclos naturales fue de 5.52 ng/mL y de 0.97 ng en ciclos con preparación endometrial (p = 0.003).
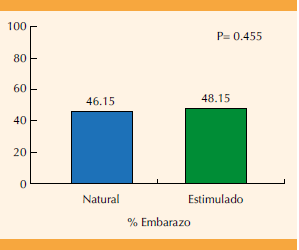
La tasa de embarazo en transferencia de embriones de buena calidad durante un ciclo natural fue de 46.15 y de 48.15% en transferencia en ciclos con preparación endometrial (p = 0.46). Figura 2
Todas las transferencias se obtuvieron con embriones de calidad regular y se analizaron 20 ciclos con transferencia de embriones en un ciclo natural y 15 en un ciclo con preparación endometrial. No se observaron diferencias estadísticas en edad, índice de masa corporal, FSH y LH y estradiol al inicio del ciclo, número de transferidos, ni en la calidad embrionaria. Cuadro 4
La supervivencia de los embriones fue de 92.5% en ciclos naturales, significativamente menor al 96.67% en embriones del grupo con preparación endometrial (p < 0.001).
Las concentraciones de LH y progesterona el día de inicio del soporte lúteo fueron mayores en el grupo con transferencia en ciclo natural que en el de transferencia en ciclos con preparación endometrial. Se observó una LH media de 7.59 mUI/mL en ciclos naturales y de 4.02 mUI/mL en ciclos con preparación endometrial (p = 0.000). La progesterona media en ciclos naturales fue de 5.52 ng/mL y de 0.97 ng/mL en ciclos con preparación endometrial (p = 0.000).
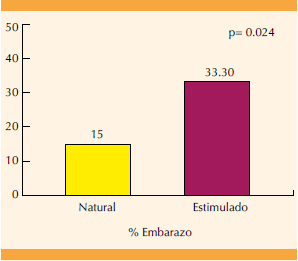
La tasa de embarazo en transferencia de embriones de calidad regular durante un ciclo natural fue de 15 y 33.3% en transferencia en ciclos con preparación endometrial (p = 0.02). Figura 3
DISCUSIÓN
La falla en la implantación sigue siendo uno de los principales obstáculos en reproducción asistida. A pesar de múltiples esfuerzos para estudiar la receptividad endometrial existen pocas herramientas para estudiar y evaluar su efecto.3,4 Las concentraciones suprafisiológicas de estrógenos en la hiperestimulación ovárica controlada pueden ser una de las principales causas de deterioro en la receptividad endometrial.4,5,6,9,23 A raíz de estas teorías existen estudios en los que se demuestra que la vitrificación de toda la cohorte de embriones para su transferencia en un ciclo no estimulado podría mejorar las tasas de embarazo.12
En la actualidad, la transferencia de embriones vitrificados es una realidad y es probable que en el futuro el número se incremente. Por lo tanto, es importante analizar si la preparación endometrial es benéfica en la transferencia de embriones descongelados.19
A pesar de los resultados prometedores conseguidos por algunos grupos, un metanálisis no observó diferencia significativa en tasas de embarazo en transferencia de embriones descongelados durante un ciclo natural y un ciclo con preparación endometrial.24 Nuestro estudio es congruente con esos resultados aunque el metanálisis no los analiza en función de la calidad embrionaria, lo que podría ser un tema a discutir como puede apreciarse en los resultados propuestos.
El estudio de inicio sugiere que no existe una diferencia significativa en la tasa de embarazo entre transferencia de embriones desvitrificados en ciclos con preparación endometrial versus transferencia en ciclo natural. Se observa una diferencia significativa en la FSH basal entre los dos grupos, lo que podría deberse a un sesgo en la selección de pacientes. Es decir, el médico podría inclinarse más hacia la preparación endometrial en pacientes con mayores concentraciones de FSH. La FSH elevada puede vincularse con menor reserva ovárica y calidad de los ovocitos, aunque no se observó un efecto significativo en las tasas de embarazo de nuestro estudio.
Como era lo esperado, se observó un promedio de LH y progesterona el día del inicio de soporte lúteo mayor en el grupo de transferencia en ciclo natural que en el de preparación endometrial. La elevación de la LH y progesterona representa la ovulación en el ciclo natural, suprimida en ciclos con preparación endometrial por el efecto del agonista de GnRH. Al mismo tiempo, la administración exógena de valerato de estradiol eleva las concentraciones séricas de estradiol en los ciclos con preparación endometrial versus las concentraciones fisiológicas en ciclos naturales.
Aunque se observó una diferencia en la tasa de embarazo entre los dos grupos no alcanzó una significación estadística. El que sea más alta en ciclos con preparación endometrial podría explicarse por la mejor calidad embrionaria en ese grupo. También, en ciclos con preparación endometrial se transfirió mayor número de embriones, aunque tampoco alcanzó una diferencia significativa. Por lo tanto, al igual que el metanálisis mencionado, muestra que sin selección de calidad embrionaria no se observa una ventaja en la preparación endometrial al transferir embriones desvitrificados.
Entre los factores de éxito más determinantes en transferencia con embriones vitrificados está la calidad embrionaria.25,26,27 Los criterios para embriones de alta calidad incluyen: buena morfología al congelar, ausencia de daño al descongelar y reanudación del clivaje después del cultivo durante una noche.22,25-27 Los grupos se dividieron en función de la calidad embrionaria.
En el grupo de pacientes con embriones de buena calidad se observaron tasas de embarazo similares entre los ciclos naturales y los de preparación endometrial. De hecho, en ese grupo las tasas de embarazo solo variaron en 2% y fueron de 46.1% en ciclos naturales y de 48.1% en ciclos con preparación endometrial. Se observó una diferencia estadísticamente significativa en el porcentaje de supervivencia de embriones desvitrificados, aunque esta diferencia fue menor de 3%, lo que difícilmente tendría repercusión en las tasas de embarazo. En el grupo de calidad embrionaria regular se observó que la preparación endometrial resultó en mejor tasa de embarazo. Ésta fue del doble en ciclos con preparación endometrial.
Los resultados sugieren que en pacientes con calidad embrionaria no óptima pueden mejorarse las tasas de embarazo con preparación endometrial. La selección de pacientes que se beneficiarán con la preparación endometrial puede dar más herramientas para la mejoría en las tasas de embarazo en pacientes de fertilización in vitro.
En la actualidad, las mejoras en la vitrificación permiten que la transferencia de embriones vitrificados sea una alternativa factible a ciclos en fresco para evitar el efecto de las concentraciones suprafisiológicas de estrógenos que puede disminuir el potencial de implantación de un embrión teóricamente sano. Los protocolos de vitrificación deben estar estandarizados para garantizar una buena supervivencia y poder organizar los recursos necesarios para optimizar la transferencia de embriones descongelados.
Aún existe un importante campo de investigación para poder seleccionar a las pacientes idóneas para las diferentes técnicas que podrían mejorar las tasas de receptividad endometrial. Hacen falta estudios prospectivos con mayor número de casos para corroborar el efecto de la preparación endometrial en transferencia de embriones vitrificados en función de la calidad embrionaria.











 nueva página del texto (beta)
nueva página del texto (beta)