Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista mexicana de cardiología
versión impresa ISSN 0188-2198
Rev. Mex. Cardiol vol.25 no.1 México ene./mar. 2014
Investigación clínica
En el QTc largo la rama descendente de T mayor de 44% de JT es anormal
In electrocardiograms with long QTc, descending branch of T greater than 44% of JT, is abnormal
Cuauhtémoc Acoltzin,* Elizabeth Rabling**
* Médico Cirujano, Cardiólogo. Maestro en Ciencias Médicas.
** Bióloga.
Práctica privada de medicina en Colima, Col. Facultad de Medicina, Universidad de Colima.
Dirección para correspondencia:
Dr. Cuauhtémoc Acoltzin
Calzada del Campesino Núm. 99,
Col. El Moralete, 28060,
Colima, Colima.
Tel y fax: (01312) 3 13 66 09
E-mail: cuauhtemoc_acoltzin@ucol.mx
RESUMEN
Introducción y objetivo: La prolongación del potencial de acción de las células M ventriculares alarga el QT, aumenta la fase supernormal y propicia la electrocución. Como afecta principalmente a la rama descendente de la onda T, preguntamos ¿difiere la duración relativa de la rama descendente de T en el síndrome de QTc largo? Definir ello aportará las herramientas accesibles al diagnóstico. Material y métodos: Electrocardiogramas en ritmo sinusal con frecuencia cardiaca entre 60 y 100 p/m, QRS menor de 0.100 s., sin infarto del miocardio ni efecto de medicamentos sobre la repolarización. Éstos se analizaron en sentido retrospectivo de efecto hacia factor de riesgo. Medimos el R-R, QT, QRS, y la rama descendente de T, desde la cima hasta la línea isoeléctrica (rdT). Restamos el QRS de QT (JT), dividimos rdT/JT y multiplicamos por 100; calculamos el QTc y separamos grupos según la duración del QTc entre 0.350 y 0.440 (QTc-N) o mayor (QTc-L). Hicimos histogramas y cálculos de la media y desviación estándar, la mediana, la moda y el recorrido intercuartílico. Analizamos con prueba U y transformación Z de la curva total para umbral de normalidad. Resultado: Hubo como resultado cien electrocardiogramas con QTc-L y 400 con QTc-N. Las curvas no fueron paramétricas con sesgo hacia abajo, pero diferentes con p = 0.002. El recorrido intercuartílico fue semejante en 75% y el umbral de normalidad se presentó en 44. Hubo valores de QTc-L a 5 desviaciones estándar. Conclusión: La rama descendente de la onda T igual o mayor a 44% del espacio JT fue anormal.
Palabras clave: Muerte súbita, síndrome de Romano-Ward, electrocardiografía.
ABSTRACT
Introduction and objetives: The prolongation of ventricular M cell action potential lengthens QT, increases the supernormal phase and propitiates death by electrocution; however, it is not possible to identify the patient who is at risk. Because the descending branch of the T-wave in the area principally affected, the possibility of arrythmogenic risk could be identified by the relative duration of the T descending branch is worth considering. Material and methods: Electrocardiograms of patients in sinusal rhythm, with a cardiac frequency between 60 and 100 p/m, QRS lower than 0.100 s. and without myocardial infarction o medication affecting repolarization were analyzed. The R-R, QT, QRS and the descending branch of the T-wave (rdT) were measured. QRS was subtracted from QT (JT), rdT was divided by JT and multiplied by 100. QTc was calculated. Groups were separated according to QTc duration between 0.350 and 0.440 o greater (QTc N and QTc L). Histograms were made. Mean, standard deviation, median, mode and interquartile range were calculated. Data was analyzed using the Mann-Withney U test and the Z transformation of the normal curve. Result: There were 100 electrocardiograms of QTc L and 400 of QTc N. The curves were non-parametric with downward bias. There was significant difference (p = 0.002). The interquartile range was similar in 75% of the cases. Z transformation indicated abnormality in rdT/JT = 44. Conclusion: The descending branch of T bigger than 44% of JT is abnormal.
Key words: Sudden death, long QT syndrome, electrocardiography.
INTRODUCCIÓN
Planteamiento y pregunta de investigación
El síndrome de QTc largo representa un indicador de riesgo de muerte súbita que varía entre 7 y 50% en términos generales.1-3 Aunque se han descrito variaciones de voltaje o cambios en la morfología de la onda T,1,4,5 los cambios en la dispersión o la variabilidad de QT6-8 -cuya limitada aplicabilidad clínica no permite identificar de manera segura a las personas cuyo electrocardiograma (ECG)- tienen una prolongación de QT que se encuentra en riesgo de síncope o muerte súbita.
En la clasificación de arritmias cardiacas, Bernard Lown9 sugirió que cuando una extrasístole ocurre durante la llamada fase supernormal del ciclo cardiaco,10 es decir, entre 0.65 y 0.85 del QT, es capaz de electrocutar al corazón.
La fase supernormal se prolonga cuando aumenta la duración del potencial de acción transmembrana de las células del epicardio ventricular y, en especial, de las células del mesocardio, llamadas zona M, lo que depende de varios factores, tales como genotipo, efecto de medicamentos o de cambios en el sistema nervioso autónomo.3,11-13
Como la prolongación del potencial de las células M afecta principalmente la rama descendente de la onda T,14 cabe preguntar: ¿difiere la duración relativa de rama descendente de T en el síndrome de QTc largo? Definir tal diferencia -si es que existe- aportaría una herramienta de fácil acceso para indicar la ampliación del estudio en busca de la necesidad de tratamiento especial y permanente. Tal es el objetivo de esta investigación.
MATERIAL Y MÉTODOS
Material
Se incluyeron electrocardiogramas de personas de cualquier sexo y edad que no hubieran tenido un infarto del miocardio ni hubieran recibido medicamentos que afecten la repolarización ventricular en el ritmo sinusal, con una frecuencia cardiaca entre 60 y 100 p/m, y QRS menor de 0.100 s. Estos electrocardiogramas se observaron de manera transversal y se analizaron con enfoque retrospectivo, partiendo del efecto -que es la prolongación de QTc- y en busca de un factor de riesgo -que es la duración relativa de la rama descendente de JT-.
Método
Con ayuda de una regla calibrada y una lente de aumento, uno de nosotros (ER) midió los segmentos R-R, QT, QRS, y la rama descendente de la onda T (rdT), desde la cima hasta la unión con la línea isoeléctrica para así, integrar lo que llamamos el índice rdT/JT (Figura 1) en la derivación, en la cual las deflexiones fueran más claras.
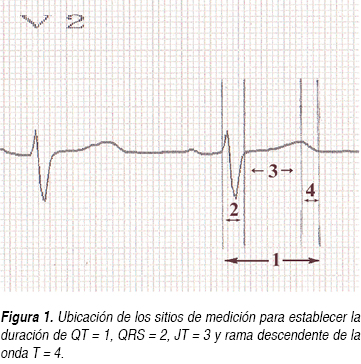
Se restó QRS de QT y al resultado se denominó JT para evitar confusión con el segmento ST. Se dividió rdT/JT (para obtener una proporción) y se multiplicó por 100 (para expresar el porcentaje). Finalmente, se calculó QTc con la fórmula de Bazett.
Análisis
Se aplicó la prueba kappa para controlar la variación intraobservador; se hizo una curva de distribución del resultado del índice rdT/JT de todos los ECG y se calculó el valor medio y la desviación estándar.
Se separaron los casos en dos grupos según la duración de QTc: entre 0.350 y 0.440 (QTc-N) o mayor de 0.440 (QTc-L). Se hicieron curvas de distribución de cada grupo y se calculó la mediana, moda y el recorrido intercuartílico (se denominó Q0 al valor mínimo y Q4 al máximo). Se analizaron con prueba U.
Se calculó el valor medio y la desviación estándar de la curva de QTc-N y se efectuó la transformación Z para identificar el umbral de normalidad al distribuir la desviación estándar esperada para los parámetros, incluyendo el valor ubicado a tres desviaciones estándar encima de la media para nivel de confianza de 99% (Cuadro I).

Se ubicaron los datos identificados como fuera de lo normal más allá de dos y de tres desviaciones estándar de la media y se calculó la razón Z con la fórmula (µ-x)/σ.15
RESULTADOS
Ésta es una investigación sin riesgo porque procede de expedientes clínicos y no se identifican a las personas. La variabilidad intraobservador es totalmente aceptable con κ = 0.88.
Se compararon cien electrocardiogramas de QTc-L con 400 de QTc-N. Las curvas resultaron no paramétricas con un sesgo hacia abajo, pues ambas contenían datos ubicados fuera del área de una curva simétrica, hacia arriba.
La comparación de la distribución de datos entre grupos muestra una diferencia estadísticamente significativa (Cuadro I).
El valor medio y la desviación estándar del índice rdT/JT fue: 30 ± 7 en QTc-N y 31.9 ± 9 en QTc-L. El recorrido intercuartílico de los datos del grupo QTc-L muestra que los datos obtenidos por arriba de Q4 se ubican fuera de lo normal esperado en la curva paramétrica (Cuadro II).

Los datos ubicados en el punto más alto de la curva de QTc-L están a 4.5 desviaciones estándar de la media, es decir, fuera de lo normal.
La razón Z indica un riesgo cuando el índice rdT/JT es mayor de 44, es decir, si la rama descendente de T ocupa más de 44% del espacio JT y si se hace inferencia a 95% de la población o 51, es decir, 51% de JT y si a casi toda (tres desviaciones estándar arriba de la media).
DISCUSIÓN
En esta investigación pretendimos establecer el umbral de normalidad del índice rdT/JT comparando los electrocardiogramas normales con aquellos que tienen QTc largo.
Los resultados obtenidos muestran que la distribución de la proporción, la cual ocupa de la rama descendente de la onda T en la repolarización ventricular, es semejante en personas con QTc normal o QTc largo sesgada hacia abajo en ambas, lo que pone en entredicho el riesgo de muerte súbita propiciado por la elongación del QT en sí misma. Sin embargo, se identificaron a las personas en quienes la duración relativa de la rama descendente de la onda T resultó exagerada, lo que indica que en ellas la dispersión del potencial de acción de células ventriculares de epicardio o de zona M es mayor; esto es el verdadero indicador de riesgo de muerte súbita.11,16,17
Conviene recordar que la muerte súbita ocurre también ante QTc normal, pero sin duda será más frecuente ante QTc largo porque la proporción que ocupa la rama descendente de T en JT es aún mayor.
Antzelevitch demostró, con información obtenida de manera experimental en fragmentos de pared ventricular perfundidos -en modelos caninos-, que el potencial de acción se prolonga en las porciones endocárdicas, M (mesocárdica) y epicárdica, lo que configura las características del segmento ST y de la onda T; además declaró categóricamente que "la duración de las más prolongadas células M determina el intervalo QT y el intervalo 'pico de T - fin de T'".14
Otros autores han propuesto identificar ondas T de mayor o menor voltaje, T bifásicas, alternancia de onda T o muescas en la T porque de esa manera se podría distinguir, junto con el ECG, el tipo de alteración genética subyacente, lo que es importante porque si se trata de los tipos llamados QTc 1 o QTc 2 el riesgo de muerte súbita es de 7%, mientras que en el caso del QTc 3 el riesgo de muerte aumenta a 20%.3,5,18
El índice se ha observado significativamente prolongado en personas con síndrome de apnea obstructiva del sueño a pesar de que QT y QTc sean iguales ante el grupo control.19
No así, en prolongación de QTc inducida por moxifloxacino que modifica la duración de la fase temprana de repolarización.20
Pero la información aportada por el grupo MUSIC21 muestra que es la diferencia en la duración de la rama descendente de la onda T la que resulta marcador de riesgo. En su informe anotaron que el valor medio del índice QTe/RR (QT medido al término de la onda T) fue de 0.193, mientras que medido en el punto más alto de la onda T (Qta/RR) fue de 0.172, confirmando que hay una diferencia estadísticamente significativa entre ellos.
Otra publicación de observaciones en modelos caninos mostró un intervalo TpTe menor en no sobrevivientes (de 98.76 ± 20.73 o 103.14 ± 20.87 ms. con p = 0.16),22 sólo que los valores absolutos varían con los cambios de la frecuencia cardiaca y pueden también cambiar ante el ensanchamiento del complejo ventricular. Es por eso que manejar valores relativos mantendrá una uniformidad en la detección de los valores anormales
De igual modo se ha demostrado que la prolongación de la rama descendente de T es un fuerte indicador de riesgo de arritmia cardiaca o muerte en las personas convalecientes de infarto del miocardio.23
No se debe perder de vista que los cambios en el funcionamiento del sistema nervioso autónomo, tal como la maniobra de Valsalva, inducen dispersión del intervalo pico de T a fin de T24 porque prolongan la duración del potencial de acción en la zona M creando un estado arritmógeno,11-14 lo que representa un detonante del riesgo y, por supuesto, explica, por lo menos en parte, la prolongación del segmento descendente de la onda T en cualquier ECG.
Nosotros proponemos medir siempre el índice rdT /JT; si el resultado es mayor de 44 resultará anormal (en términos estadísticos) para 95% de la población de referencia o de 51 al hacer una inferencia a 99.7% de la población ante esto, observado desde la primera medición del electrocardiograma, se debe poner en alerta al portador e iniciar un estudio especializado y medidas de protección cuanto antes.
Es claro que siendo un análisis estadístico de las medidas de electrocardiogramas, será necesario aplicar el resultado en la clínica, durante el seguimiento de personas enfermas para corroborar, así, la bondad y utilidad del método.
AGRADECIMIENTO
Agradecemos la amable colaboración de Gusti Gould quien tradujo el resumen.
REFERENCIAS
1. Sandøe E, Sigurd B. Arrhythmia. Diagnosis and management: a clinical electrocardiographic guide. Copenhagen, Fachmed AG Verlang für Fachmedien. 1984: 182-189. [ Links ]
2. Zareba W, Schwartz PJ, Vincent GM et al. Influence of genotype on the clinical course of the long-QT syndrome: international long-QT syndrome register research group. N Engl J Med. 1998; 229: 960-965. [ Links ]
3. Priori SG, Napolitano G, Bloise R et al. Risk stratification in the long-QT syndrome. N Engl J Med. 2003; 348: 1866-1874. [ Links ]
4. Priori SG, Corr PB. Mechanisms underlying early and delayed after despolarizations induced by catecholamines in isolated adult ventricular myocites. Am J Physiol. 1990; 252: H1796-H1805. [ Links ]
5. Zhang Li, Vincent GM, Lehmann MH et al. Spectrum of ST-T-wave patterns and repolarization parameters in congenital long-QT syndromes: ECG findings identify genotypes. Circulation. 2000; 102: 2849-2855. [ Links ]
6. Al-Khatib SM, Sanders GD, Bigger JT et al. Preventing tomorrow's sudden cardiac death today. Part I: Current data on risk stratification for sudden cardiac death. Am Heart J. 2007; 153: 941-950. [ Links ]
7. Vrtovec B, Fister M, Poglajen G et al. Diabetes does not affect ventricular repolarization and sudden cardiac death. Pacing Clin Electrophysiol. 2009; 32: S146-S150. [ Links ]
8. Lin Y, Lin L, Chen Y et al. The association between T-wave morphology and life-threatening ventricular tachyarrhythmias in patients with congestive heart failure. Pacing Clin Electrophysiol. 2009; 32: 1173-1177. [ Links ]
9. Lown BM. Approaches to sudden death from coronary heart disease. Circulation. 1971; 44: 130. [ Links ]
10. Lüderitz B. Terapia de las alteraciones del ritmo cardiaco. Guía para clínica y consultorio. España: Editorial Reverte S.A.; 1982. pp. 1-14. [ Links ]
11. Shimizu W, Antzelevitch Ch. Cellular basis for the ECG features of the LQT1 from of the long-QT syndrome. Effects of β-adrenergic agonists and antagonists and sodium channel blockers en transmural dispersion of the repolarization and torsade de pointes. Circulation. 1998; 98: 2314-2322. [ Links ]
12. Schwartz P. Left cardiac sympathetic denervation in the management of high-risk patients affected by the long-QT syndrome. Circulation. 2004; 109: 1826-1833. [ Links ]
13. Pappachan JM, Sebastian J, Bino BC et al. Cardiac autonomic neuropathy in diabetic mellitus; prevalence, risk factors and utility of corrected QT interval in the ECG for its diagnosis. Postgrad Med J. 2008; 84: 205-210. [ Links ]
14. Yan GX, Antzelevitch Ch. Cellular basis for the normal T wave and the electrocardiographic manifestations of the long QT syndrome. Circulation. 1998; 98: 1928-1936. [ Links ]
15. Mendenhall W, Scheaffer RL, Wackerly DD. Estadística matemática con aplicaciones. México: Grupo Editorial Iberoamérica, S.A. de C.V.; 1986. pp. 388-399. [ Links ]
16. Day CP, Campbell RW. QT dispersion: an indication of the arrhythmia risk in patients with long QT-intervals. Br Heart J. 1990; 63: 342-344. [ Links ]
17. Priori SG, Diehl L, Schwartz PJ. Dispersion of the QT interval. A marker of the therapeutic efficacy in the idiophatic long-QT syndrome. Circulation. 1994; 893: 1681-1690. [ Links ]
18. Moss AJ, Kaufman ES, Gartman E et al. Increased risk of arrhythmic events in the long-QT syndrome with mutations in the pore region of the human ether-a-go-go-related gene potasium chanel. Circulation. 2002; 105: 794-799. [ Links ]
19. Kilicaslan F, Tokatli A, Ozdag F et al. Tp-e interval, Tp-e/QT ratio, and Tp-e/QTc ratio are prolonged in patients with moderate and severe obstructive sleep apnea. Pacing Clin Electrophysiol. 2012; 35 (8): 966-972. [ Links ]
20. Couderc JP, Xia X, Peterson DR et al. T-wave morphology abnormalities in benign, potent, and arrhythmogenic I-kr inhibition. Heart Rhythm. 2011; 8 (7): 1036-1043. [ Links ]
21. Cygankiewics I, Zareba W, Vázquez R et al. Prognostic value of QT/RR slope in predicting mortality in patients with congestive heart failure. J Cardiovasc Electrophisiology. 2008; 19 (10): 1066-1072. [ Links ]
22. Smetana P, Schmidt A, Zabel M et al. Assessment of repolarization heterogeneity for prediction of mortality in cardiovascular disease: peak to the end of the T wave interval and nondipolar repolarization components. J Electrocardiol. 2011; 44 (3): 301-308. [ Links ]
23. Erikssen J, Liestøl K, Gullestad L et al. The terminal part of the QT interval (T peak to T end): a predictor of mortality after acute myocardial infarction. Ann Noninvasive Electrocardiol. 2012; 17 (2): 85-94. [ Links ]
24. Haapalahti P, Viitasolo M, Vaananen H et al. Electrocardiographic ventricular repolarization during cardiovascular autonomic function in patients with arrythmogenic right ventricular cardiomyopathy. Scand Cardiovasc J. 2008; 42: 375-382. [ Links ]
Nota
Este artículo puede ser consultado en versión completa en: http://www.medigraphic.com/revmexcardiol














