INTRODUCCIÓN
La fibrodisplasia osificante progresiva es un desorden genético extremadamente raro con herencia autosómica dominante; su frecuencia se ha calculado en 1 caso por cada 2 millones de nacidos vivos.1,2 La mayoría de los casos parecen ser mutaciones de novo y se considera como la alteración esquelética de osificación heterotópica más desastrosa y discapacitante.3 No hay predilección por sexo, etnia o situación geográfica.1-3
La presentación clínica es diagnosticada con facilidad cuando se tienen en mente las características habituales de la enfermedad.4 El reto radica en el poco conocimiento y difusión de esta patología, lo que hace que el error en la detección ascienda hasta 80% de manera inicial,5 retrasando el diagnóstico de fibrodisplasia osificante progresiva un promedio de cuatro años o más.1,3,6
Para el diagnóstico clínico basta la presencia de osificaciones heterotópicas cuyo patrón típico inicia en las regiones dorsal, axial, craneal y proximal, para más tarde involucrar las regiones ventral, apendicular, caudal y distal. Además de la malformación congénita del primer dedo del pie, variando del primer metatarso abducto, acortamiento, hallux valgus, varus o braquisindactilia.6-8
Las osificaciones generalmente se inician en la primera década de la vida; son precipitadas por traumatismos menores ocasionando la aparición de un nódulo subcutáneo muy doloroso que evoluciona a inflamación, induración, dolor y, finalmente, osificación del tejido involucrando columna y esqueleto axial con resultado incapacitante.9-11
La calidad de vida se ve afectada severamente en el entorno personal, social y familiar, siendo la mayoría de los pacientes incapaces de auxiliarse para sus necesidades básicas conforme avanza el padecimiento.12 Durante las primeras manifestaciones hasta 67% de los pacientes son sometidos a estudios diagnósticos innecesarios que les conduce a la progresión de las osificaciones, daño y discapacidad permanente hasta en 50% de los casos.5
Dentro de los diagnósticos diferenciales se mencionan: malformaciones congénitas aisladas, braquisindactilia aislada, hallux valgus juvenil, sarcoma, tumor desmoideo, fibromatosis agresiva juvenil y linfedema.1
La importancia de presentar el caso actual radica en la difusión de la patología, donde su diagnóstico es sencillo si el clínico conoce de primera mano las características típicas y el ensombrecido pronóstico que causa la aceleración de la historia natural durante la búsqueda de una etiología de este padecimiento que semeja un problema tumoral.
Se sugieren medidas de rehabilitación, basadas en terapia ocupacional, con el objetivo de preservar la movilidad y disminuir la limitación de la función. A nuestro conocimiento, es de los reportes de caso con el paciente más joven y con menor tiempo desde la primera manifestación hasta el diagnóstico.
CASO CLÍNICO
Niña de 2.6 años de edad, originaria y residente de una comunidad rural, en condiciones de gran vulnerabilidad, con una hermana de seis años aparentemente sana; hijas de la misma madre con diabetes mellitus descontrolada de larga evolución y productos de diferente padre. La desintegración familiar hizo que la paciente se encuentre a cargo de la abuela materna.
En relación a la madre, se realizó exploración física sin encontrar datos sugestivos de la enfermedad en cuestión. Del padre se desconoce información y se desconoce de casos similares en la familia. En cuanto a su desarrollo psicomotor se encuentra sin alteraciones hasta referir padecimiento actual. La paciente se encontró dentro de la percentila 50 para peso y talla.
Historia de seis meses de caídas frecuentes con contusiones múltiples de cráneo y hombros. Las caídas causaron inflamación, dolor y posterior induración de la región frontal. Hubo limitación progresiva de la movilidad de la columna cervical y del miembro torácico derecho. En un centro de salud se realizó punción de un nódulo cervical, producto de una contusión, que evolucionó en unos días a una región indurada y luego pétrea con limitación posterior a la movilidad del hombro ipsilateral. Fue llevada a una unidad de rehabilitación para valoración por alteraciones en la marcha, lateralización de cuello e incapacidad de movimientos cervicales y de hombro derecho.
En la exploración física la paciente tuvo protuberancia frontal derecha evidente, de consistencia pétrea y no dolorosa. Postura con lateralización derecha de cabeza y cuello, proyección anterior del tronco, descenso de hombro y escápula. La marcha es independiente con claudicación derecha y limitación en la flexión y extensión de cadera que altera las fases de la marcha. Nulo braceo derecho (Figura 1).
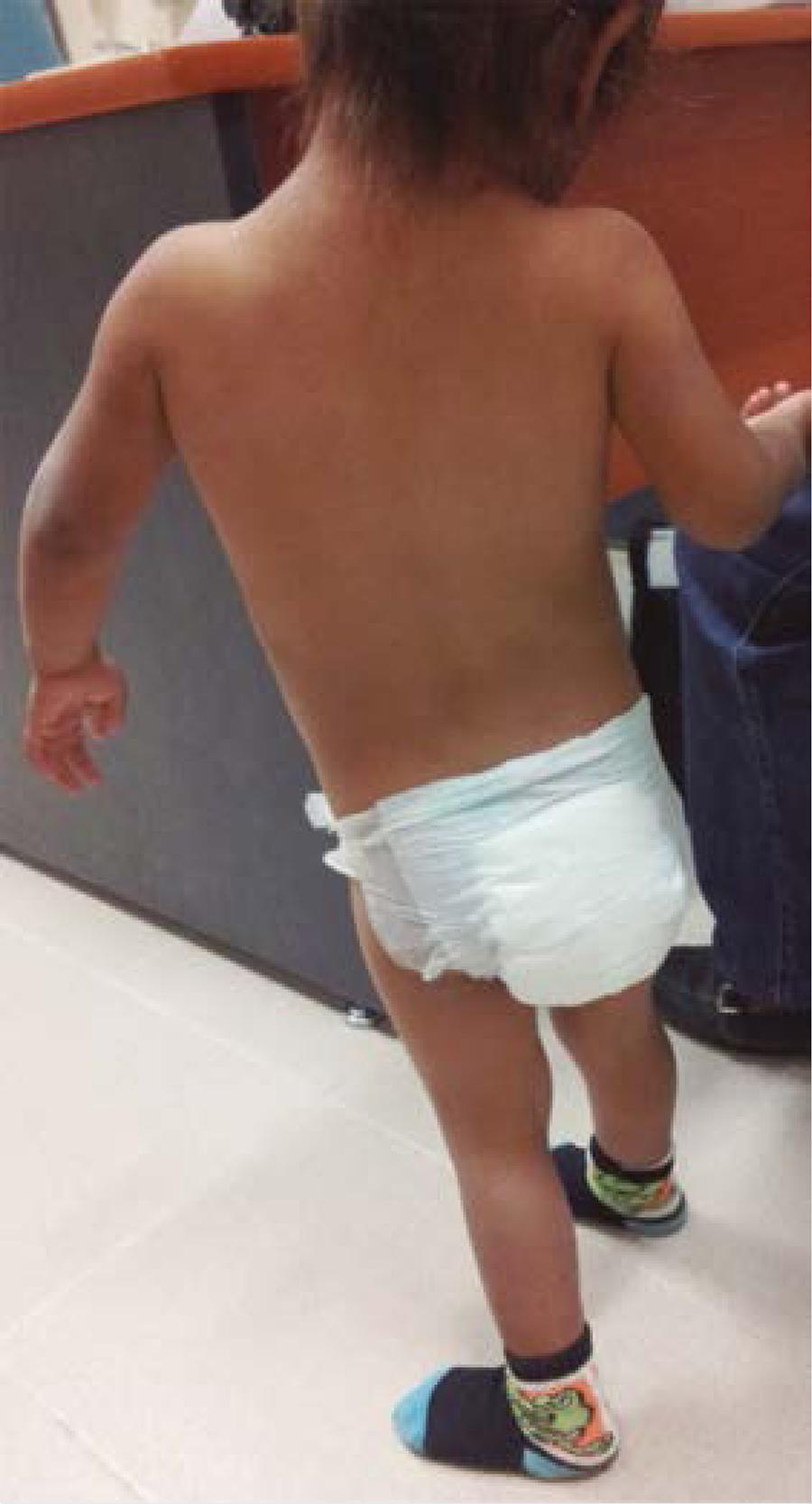
Figura 1 Aspecto clínico de la paciente a la primera cita. Nótese la limitación a la movilidad de columna cervical y lateralización del tronco. Asimismo, por pudor la mayor parte de estos pacientes no retiran inicialmente la calceta de sus pies.
La columna cervical tenía limitación de 70% de la movilidad en todos sus arcos sin lograr alineación a la posición neutra. En la cintura escapular se observaron protuberancias firmes en el borde lateral de ambas escápulas. Refería dolor en hombros al tratar de explorar arcos de movilidad por limitación articular (Figura 2). Miembros inferiores: protuberancias en cadera derecha que impiden la flexo-extensión; no se encontraron alteraciones en las rodillas con hallux valgus bilateral. Una serie ósea metastásica demostró osificación heterotópica en cráneo, hombros, escápulas, cadera derecha y se corroboró sinfalangismo en el primer dedo de ambos pies.
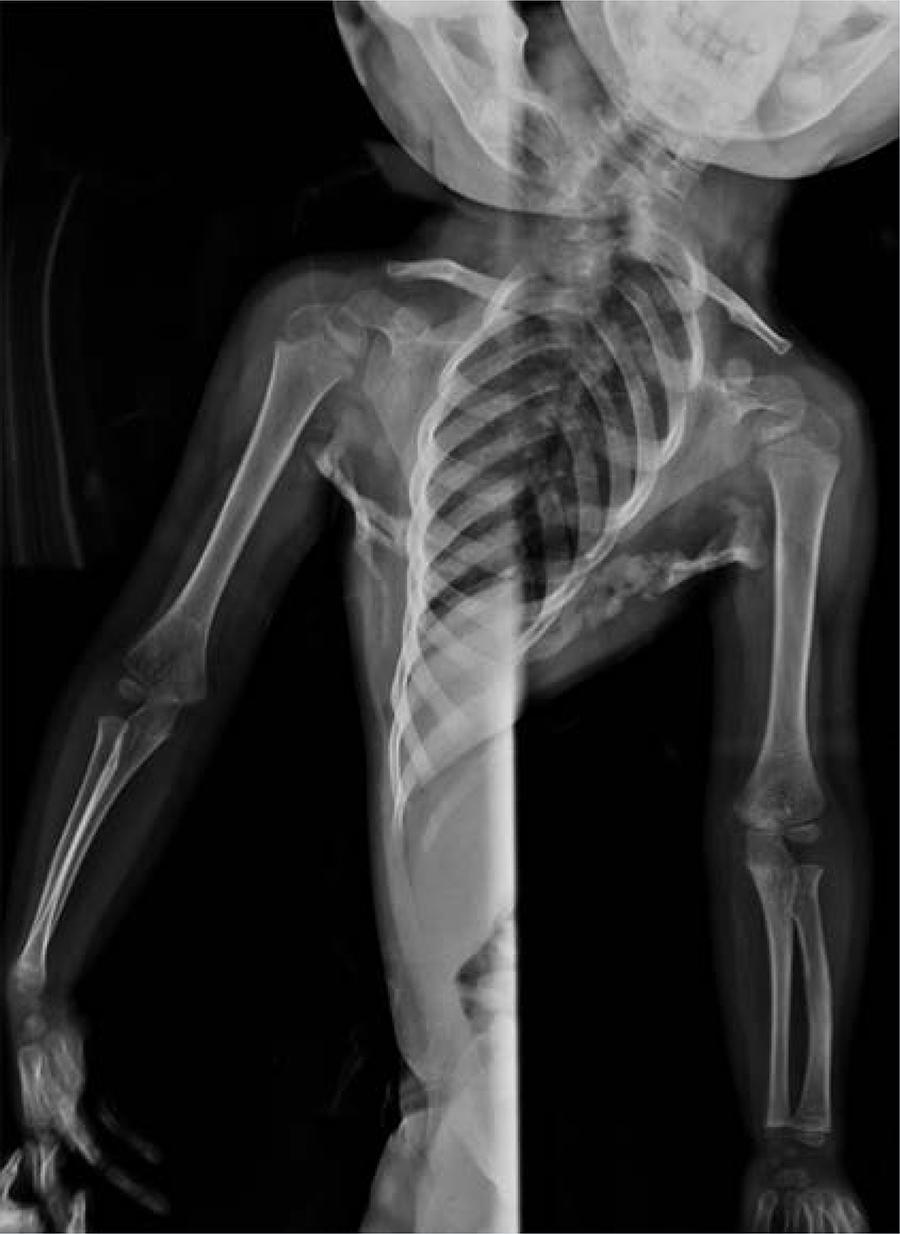
Figura 2 Puentes óseos formados desde el tercio proximal del humero hacia la caja torácica bilateral, también son observables los puentes en las apófisis espinosas de las vértebras cervicales formando una barra cervical.
La evolución de la paciente, desde el inicio de los signos clínicos, fue desfavorable y rápidamente progresiva debido a las múltiples lesiones resultado de caídas por la irregularidad del terreno, así como falta de adaptaciones en el hogar para la movilidad restringida que presentaba. Después de la valoración y el seguimiento de 24 meses no ha manifestado mayor cantidad de lesiones, ya que se lograron cambios adaptativos en su medio, así como información a los cuidadores primarios sobre la enfermedad.
DISCUSIÓN
La forma clásica de la fibrodisplasia osificante progresiva es fácilmente reconocible por las características clínicas y radiográficas, así como el antecedente de regiones del cuerpo que se induran y posteriormente se osifican, generalmente resultado de un traumatismo.
Tres son las características distintivas de la fibrodisplasia osificante progresiva: 1) la alteración congénita del primer dedo del pie conocida como sinfalangismo que se da hasta en un 95% de los pacientes (Figura 3); 2) la osificación heterotópica progresiva de tejidos blandos que se da usualmente en la primera década de la vida y es secundaria a traumatismos, inyecciones intramusculares, bloqueos mandibulares para procedimientos dentales, entre otras lesiones menores1,3,5 y 3) la formación progresiva de hueso alrededor del esqueleto axial, que se presenta aún sin condicionante traumático por osificación endocondral11 y que inicia generalmente en músculos paraespinales superiores, extendiéndose en sentido de axial a apendicular y de centro a la periferia.12,13
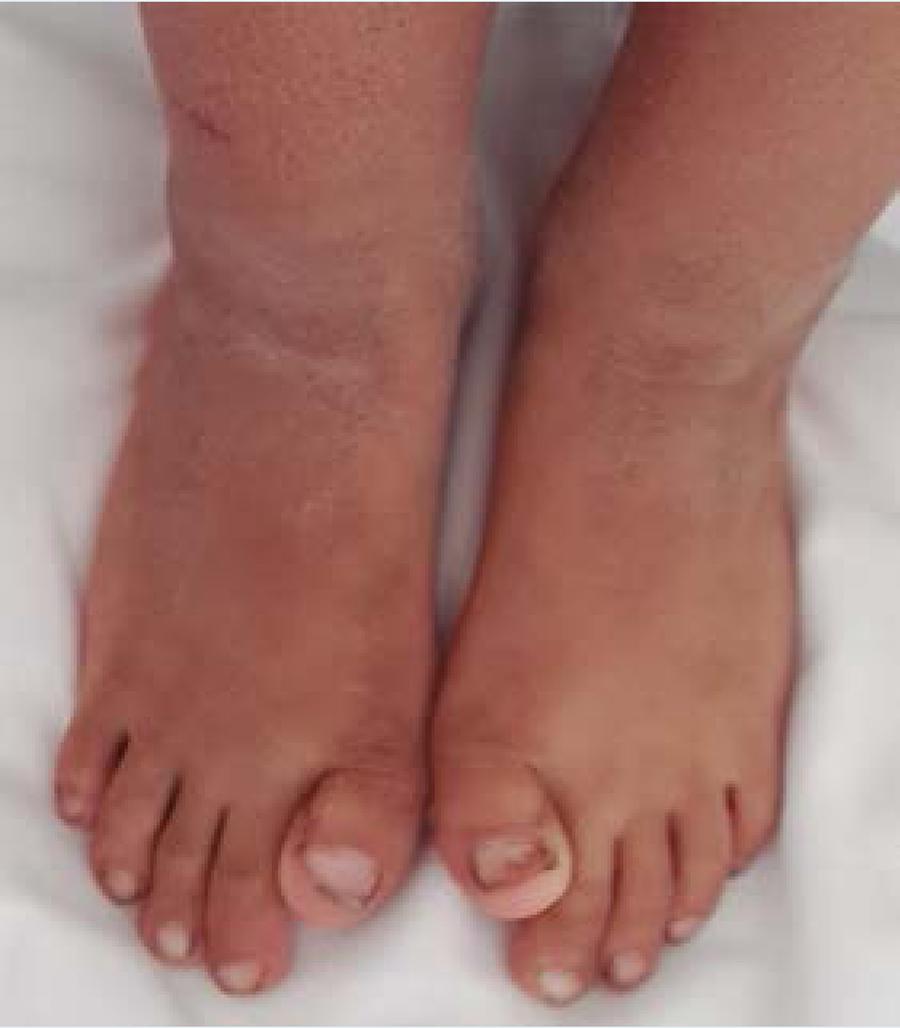
Figura 3 Deformidad característica del primer dedo de ambos pies de los pacientes con fibrodisplasia osificante progresiva Generalmente es mal diagnosticada como hallux valgus, braquisinfalangismo o braquisindactilia.
Debido a este patrón progresivo de osificación se forma un exoesqueleto que cubre al esqueleto axial e impide la movilidad a múltiples niveles en extremidades, caja torácica, columna y mandíbula.14-16 Es explicable que estos pacientes fallezcan como resultado de procesos infecciosos respiratorios, insuficiencia cardiaca, asfixia y desnutrición.4,17,18
La mutación genética causante de la fibrodisplasia osificante progresiva se ha descrito como una sustitución de un nucleótido único recurrente causando una mutación antisentido en el codón 206 (c.617G>A; R206H) en el dominio de activación de la glicina-serina del receptor del gen que codifica la activina IA (ACVR1), un receptor de proteína morfogenética ósea de tipo 1.1,3-5,19 Se ha propuesto recientemente la posibilidad de un desorden inmunológico causante de esta cascada de osificación.11 Dicha sucesión de eventos se inicia posterior al traumatismo con inflamación seguida de una tumoración con edema doloroso, evoluciona en 9 a 12 semanas para desaparecer y organizarse en hueso laminar y puentes de hueso maduro que van progresando envolviendo fascias y vainas tendinosas.2,8-10,19
Las alteraciones radiográficas en la fibrodisplasia osificante progresiva avanzada incluyen cuerpos vertebrales altos con fusión de apófisis espinosas y fusión articular C2 a C7. Cuellos femorales anchos y cortos, así como osteocondromas en tibia medial y proximal.20 Ante sospecha de un diagnóstico temprano pueden ser útiles una tomografía y una resonancia magnética para detectar las lesiones.21
El error diagnóstico en pacientes con fibrodisplasia osificante progresiva puede ascender a 87% de los pacientes, independientemente de su origen étnico, antecedentes geográficos o especialidad médica. En un estudio realizado por Kitterman y sus colaboradores el diagnóstico erróneo más común fue el cáncer (32%); el tiempo medio desde el inicio de los síntomas hasta el diagnóstico correcto fue de 4.1 años y el número promedio de médicos consultados es de 6 antes del diagnóstico de fibrodisplasia osificante progresiva.5 En 67% de los pacientes se realizaron estudios invasivos innecesarios (biopsias), 68% recibió tratamientos inadecuados. Hasta 49% de los pacientes tuvieron pérdida permanente de la movilidad debido a intervenciones médicas invasivas que causaron osificación postraumática.5,12
Afortunadamente, nuestra paciente sólo fue sometida a un estudio invasivo, pero el diagnóstico certero se realizó después de seis meses de iniciados los síntomas.
Solamente existe un medicamento, en fase experimental, que puede auxiliar a estos pacientes: el palovaroteno, que actúa inhibiendo la progresión del tejido inflamado hacia una osificación heterotópica. La limitación con este fármaco, de reciente descripción, es que sólo actuará en la primera fase de la cascada de osificación, sin ser posible revertir las osificaciones ya presentes en el individuo.22
Actualmente, y sólo durante las primeras horas del traumatismo o lesión tisular, se ha demostrado la utilidad de altas dosis de corticosteroides para disminuir esta progresión, por lo que su uso se limita sólo a los brotes que afectan a las articulaciones principales, la mandíbula o la zona submandibular.13-15,23,24
El tratamiento de pacientes con fibrodisplasia osificante progresiva debe ser dirigido a la protección del niño, evitando cirugías, biopsias, anestesia local e inyecciones intramusculares. Las neumonías por restricción de la movilidad de la caja torácica deben ser tratadas enérgicamente pues son una amenaza de muerte. Los pacientes deben ser vacunados contra el virus de la influenza y el Haemophilus por vía intradérmica para evitar trauma.18,23
Debido a que nuestra paciente se encontraba en situación de gran vulnerabilidad social, económica, geográfica y pobre accesibilidad a los servicios de salud y de rehabilitación, se decidió realizar el análisis de su caso sugiriendo un programa de enseñanza que permitiera por lo menos evitar lesiones que propicien la osificación final. De esta forma se obtuvieron datos que nos permitieron conocer que en su entorno había grandes barreras arquitectónicas que daban lugar a caídas frecuentes: el piso irregular y de tierra, convivencia con animales de corral, el poco cuidado de la familia.
Se sugirió terapia ocupacional con actividades tendientes a mantener movilidad en columna cervical y extremidades, técnicas de protección articular, técnicas para mejorar el equilibrio y movilidad óculo cefálica en medida de lo posible, evaluación de ambiente familiar y escolar diseñando adecuaciones y ayudas técnicas para a disminuir o prevenir el daño.
La incoordinación de la marcha de estos niños causada por la malformación de los pies, la rigidez progresiva y la incapacidad de movimientos cervicales, predispone a caídas y mayores traumatismos frecuentes y más severos que la población en general. Se deben evitar las actividades de alto riesgo y asegurar los movimientos en el ambiente familiar y de rutina.12,23











 nueva página del texto (beta)
nueva página del texto (beta)


