Servicios Personalizados
Revista
Articulo
Indicadores
Links relacionados
Compartir
Salud mental
versión impresa ISSN 0185-3325
Salud Ment vol.32 no.3 México may./jun. 2009
Artículo original
Estudio comparativo de psicoterapia de grupo para el tratamiento de pacientes con trastorno límite de la personalidad
Comparative study of group psychotherapy for the treatment of patients with borderline personality disorder
Marcela Biagini Alarcón,1 Javier Torres Torija C,1 Mario Torruco–Salcedo,2 y Belinda Carrasco Fernández1
1 Instituto Nacional de Psiquiatría Ramón de la Fuente (INPRF). Dirección de Servicios Clínicos, Departamento de Psicoterapia.
2 Dirección de Investigaciones Epidemiológicas y Psicosociales, Centro de Ayuda al Alcohólico y sus Familiares, INPRF.
Correspondencia:
Psic. Marcela Biagini Alarcón.
Instituto Nacional de Psiquiatría Ramón de la Fuente.
Dirección de Servicios Clínicos,
Departamento de Psicoterapia.
Calz. México–Xochimilco 101,
San Lorenzo Huipulco, Tlalpan,
14370, México, DF.
Correo electrónico: bialar@imp.edu.mx
Recibido primera versión: 22 de abril de 2008.
Segunda versión: 12 de diciembre de 2008.
Aceptado: 7 de enero de 2009.
Abstract
Nowadays, psychotherapy is regarded as the treatment of choice for patients with Borderline Personality Disorder(BPD). A consensus has yet to be reached, however, despite various controlled studies undertaken to determine the most suitable form of treatment. At both public and private mental health institutions, there is a growing number of BPD patients seeking treatment. These patients pose a challenge for institutional programs because their demands usually exceed the <<therapeutic capacity>> of conventional forms of psychiatric treatment. Due to this heavy demand, various strategies have been examined in order to treat this type of patients properly. These include short group therapy.
This article presents the results of a controlled clinical study comparing the effectiveness of treatment according to the composition of the groups: a homogeneous group, consisting solely of borderline patients and another in which only half had been diagnosed with BPD while the others only had Axis 1 disorders, with no serious personality pathology.
The study considered the variables of psychiatric symptomatology, quality of life, self–esteem, <<ego strength>>, perceived social support, social adjustment and inter–personal problems. Both groups contained female subjects only.
The quantitative results of the mixed group show significant changes in the psychiatric symptoms as well as the evolution of interpersonal problems and current quality of life. At the same time, the homogeneous group showed changes in the ideal quality of life and the self–esteem scale. A comparison of the base and final scores showed that the BPD group showed no reduction in psychiatric symptomatology, nor was there a positive evolution in inter–personal relations. At the same time, when other groups were compared, it was obvious that patients in the mixed group showed greater changes in interpersonal problems and depression, anxiety, paranoid and hostility symptoms.
As for qualitative results, the BPD group constituted a failed experience from the psychotherapeutic point of view. An analysis of the development of the process in the BPD group reveals three different stages. The first was characterized by the early emergence of numerous transfers based on the idealization/devaluation of colleagues and therapists. The splitting mechanism was clearly observed. This stage saw the emergence of high expectations of a <<magical cure.>> In Bion's terms, the group was experiencing a moment of dependency. At that point, the issue of sexuality emerged, triggering an apparent process of identification linked to experiences of early sexual abuse among patients. The bases of incipient group cohesion seemed to be emerging. Nevertheless, <<attacks>> began to take place, together with the need to exclude the <<healthiest>> group member. Group members subsequently began to complain to the therapists about their <<lack of sensitivity>> and the fact that they failed to provide <<solutions.>> Negative transference became obvious, with hatred and suspicion prevailing. This stage may correspond to the process described by Bion as the attack and flight phase, characterized by intensely paranoid attitudes. The prevailing links were based on hatred, with nearly all expressions of love being stifled.
The group eventually succumbed due to the spread of hostility triggered by the attacks of patients that participated in destructive alliances. This prevented the group from achieving cohesion and the stage of camaraderie, characterized by Bion as the emergence of loving feelings that usually neutralize hostile components. Two patients in this group, however, showed favorable changes in their attitudes that implied a process of elaborating conflicts primarily derived from feelings of dependence, passivity and anger in relation to parental figures.
From the start, patients in the mixed group with and without BPD showed different degrees of participation. Patients with severe personality pathology participated less in the initial sessions, acting as spectators. They gradually joined the group and participated more actively. Patients without BPD, however, took the initiative regarding the issues to be dealt with during the sessions. In our view, this helped establish a <<containment framework>> for borderline patients. Later on, these patients' conflicts became more obvious, being characterized by powerful ambivalence and the activation of primitive defense mechanisms, such as splitting, projective identification and denial. These expressions, however, found a cohesive group that provided them with acceptance and contention. This group evolved like other psycho–therapeutic groups of <<neurotic patients>> but with differences due to the problems commonly expressed by patients with BPD: suicidal ideation, sexual abuse, severe conflicts in their relationships with their partners, etc. Nevertheless, due to the atmosphere of camaraderie established, these patients were fully integrated, and in fact, their colleagues were unable to determine which ones belonged to which category. By the end of the treatment, group cohesion and positive dominant transference were obvious.
The experience yielded by this study showed that in a psycho–therapeutic group solely comprising BPD patients, situations arise that are extremely difficult to handle. The most important factor was negative transference, which created a hostile atmosphere that neutralized the psychotherapeutic interventions. This generalization should be viewed with caution, however, due to the small number of patients included in this study. The severity of the psycho pathology of the patients included in each group was probably not the same. A propos of this last mechanism, it has been suggested that certain socio–demographic characteristics are associated with better social functioning. The homogeneous group contained more unemployed and single patients and/or patients with highly conflictive interpersonal relations. From the outset, patients in the mixed group displayed higher levels of social performance. Despite the fact that they all met the diagnostic characteristics for BPD according to the SCID–II, a more detailed personality study that would reveal significant differences in the patients' psychic structure was not carried out. A retrospective analysis showed that histrionic, narcissistic and anti–social traits predominated in the homogeneous group; these traits may be included in the category of the malignant narcissistic syndrome described by Kernberg, in which the combination of these three traits produces a poor therapeutic prognosis. It has been established that these subjects tend to develop paranoid transferences and are unable to relate to others due to their inability to invest them with libidinal energy. At the same time, in the mixed group, borderline patients have phobic, dependent features, characteristics associated with a better prognosis, since better functioning is associated with a less primitive psychic structure and the capacity to establish less chaotic relationships. In any case, it seems quite clear that group therapy that combines a restricted number of borderline patients and subjects with Axis I disorders without serious personality disorders could prove a viable option in the search for institutional strategies for the psychotherapeutic treatment of patients with BPD.
Key words: Borderline personality disorder, group psychotherapy.
Resumen
En la actualidad se acepta que el tratamiento de elección para los pacientes con Trastorno Límite de la Personalidad (TLP) es la psicoterapia. Sin embargo, a pesar de los diversos estudios controlados que se han realizado con el propósito de determinar cuál es la modalidad de tratamiento más adecuada, no se ha logrado alcanzar consenso. En las instituciones de atención a la salud mental, tanto públicas como privadas, es creciente el volumen de pacientes con TLP que buscan tratamiento. Debido a estas fuertes demandas que operan sobre las instituciones, se han buscado diferentes estrategias para tratar adecuadamente a este tipo de pacientes. Entre ellas se destaca la terapia de grupo breve.
La mayoría de los estudios que han respaldado los tratamientos psicoterapéuticos para el TLP derivan de observaciones provenientes de ensayos clínicos individuales. Sin embargo, también existen trabajos entre los que se reseñan algunos que consideramos relevantes y que muestran los beneficios de los tratamientos grupales.
En este artículo se presentan los resultados de un estudio clínico controlado comparando dos tipos de conformación de grupos terapéuticos: un grupo homogéneo, constituido únicamente por pacientes limítrofes, y otro heterogéneo en el que se incluyeron además de pacientes con TLP, otros sin patología grave de la personalidad. El objetivo del estudio fue comparar la efectividad del tratamiento en función de la composición de los grupos. El tipo de estudio fue comparativo pre–test post–test. En él se consideraron las variables de sintomatología psiquiátrica, la calidad de vida, la autoestima, la <<fuerza del Yo>>, el apoyo social percibido, el ajuste social y los problemas interpersonales. Para el análisis estadístico se utilizaron pruebas no paramétricas. El diagnóstico de TLP se realizó de acuerdo a los criterios del DSM IV. Se excluyeron sujetos con diagnóstico de trastorno agudo en Eje I o trastorno neurológico que afectara de manera significativa su capacidad cognitiva, y sujetos con una probada historia de deserción de sus tratamientos. En ambos grupos sólo se reunieron sujetos del sexo femenino.
Los resultados cuantitativos mostraron que las pacientes incluidas en el grupo heterogéneo tuvieron mayores cambios benéficos en las distintas escalas psicológicas y psicopatológicas aplicadas, mientras que las pacientes del grupo homogéneo tuvieron pocos o ningún cambio. En cuanto a los resultados cualitativos, se observó que las pacientes del grupo heterogéneo desarrollaron transferencias positivas que influyeron en un mejor desarrollo del grupo y en la obtención de cambios positivos, mientras que en el grupo homogéneo se vieron transferencias negativas que dificultaron el desarrollo adecuado de la terapia grupal, creando un ambiente caótico y con poca cohesión grupal.
El desarrollo del proceso terapéutico fue notoriamente distinto en ambos grupos. El grupo homogéneo se caracterizó por una elevada competitividad y rivalidad entre las participantes quienes se disputaban el papel protagónico, además de hostilizar a los terapeutas. En contraste, el grupo heterogéneo alcanzó un nivel de funcionamiento más armónico que posibilitó cambios favorables en las pacientes con TLP. Debido al tamaño tan reducido de la muestra, no se puede afirmar categóricamente que las diferencias en los resultados obedecieron exclusivamente a la composición de los grupos. Es posible que el nivel <<inicial>> de psicopatología fuera más grave en las pacientes incluidas en el grupo homogéneo, lo cual se puede inferir de su nivel de funcionamiento social en el momento de la inclusión en la terapia y otras observaciones clínicas colaterales.
Los resultados sugieren que la composición de los grupos sí resultó ser una variable significativa, que se deberá tomar en cuenta para futuras investigaciones. Al mismo tiempo, estos resultados nos permiten sugerir que los pacientes con diagnóstico de TLP pueden ser tratados exitosamente mediante psicoterapia de grupo, siempre y cuando la composición del grupo incluya otros pacientes sin trastorno severo de la personalidad.
Palabras clave: Trastorno límite de la personalidad, psicoterapia de grupo.
ANTECEDENTES
Numerosos autores caracterizan a los pacientes con TLP por su bajo rendimiento, impulsividad, gestos suicidas <<manipulatorios>>, tormentas afectivas, experiencias psicóticas breves y relaciones interpersonales perturbadas como un síndrome clínico distintivo.1 Higgitt y Fonagy2 llaman la atención sobre tres rasgos inequívocos del TLP: una marcada heterogeneidad de síntomas y trastornos mentales concurrentes con la organización límite de la personalidad en la que predominan los rasgos afectivos, pero también con una alta incidencia de trastornos de alimentación, abuso de sustancias y manifestaciones psicóticas breves (de menos de dos días de duración). La segunda característica es la variabilidad o labilidad de la conducta como un rasgo constante del trastorno; con períodos de mejor adaptación que son invariablemente seguidos por la desintegración, en una modalidad casi cíclica.
Finalmente, el aspecto más importante en este grupo de pacientes es el mal <<funcionamiento>> de las relaciones interpersonales; altercados dramáticos precipitados por interacciones muy emotivas que conducen a una fragmentación del mundo social y a una sensación de desorganización y caos.
El TLP se ha detectado en 10% de los pacientes psiquiátricos ambulatorios, en 20% de los pacientes psiquiátricos hospitalizados y entre 30% y 60% de las muestras de pacientes con trastornos de la personalidad, de los cuales 75% son mujeres y 25% son varones.3 En México, en estudios en población clínica, se ha detectado el TLP en un 25% a 36 % de pacientes psiquiátricos.4–6
Como método de tratamiento, Kernberg7,8propone una psicoterapia dinámicamente orientada, cara a cara, dos o tres veces a la semana; la duración total del tratamiento es de aproximadamente entre dos y siete años. Esta aproximación ha sido descrita como una psicoterapia expresiva, reconstructiva y de esclarecimiento. Se pone especial atención en la neutralidad terapéutica y en un ambiente de límites consistentes.
Otra modalidad de tratamiento es la terapia de apoyo cuyo objetivo terapéutico ha sido el reforzamiento y fortalecimiento de las funciones adaptativas del paciente. Las sesiones son menos frecuentes, una a la semana; sin embargo, la duración del tratamiento es vista como a largo plazo, incluso indefinida.
Con respecto a la psicoterapia de grupo, una revisión de la bibliografía reciente mostró que algunos autores suponen que este tipo de psicoterapia es efectiva para el tratamiento de los pacientes limítrofes debido a las ventajas especiales inherentes al proceso grupal.9 Macaskill10,11 encontró que la auto–compasión y el altruismo son los aspectos más valorados por los pacientes límite. Asimismo, el grupo puede servir para calmar y confortar a los pacientes conteniendo su ira y desesperación, al mismo tiempo que permanece poco vulnerable a ellos.
Los factores curativos propuestos por Yalom12 para la psicoterapia grupal han sido el foco de investigación de numerosos estudios, bajo distintas orientaciones teóricas, que han mostrado el interés de implementar técnicas que potencialicen aquellos fenómenos grupales que favorezcan cambios en los pacientes. Algunos de los beneficios de la terapia grupal incluyen: la disminución de la intensidad de las relaciones de transferencia al proporcionar numerosas relaciones interpersonales y múltiples blancos emocionalmente significativos; la producción de una regresión terapéutica más controlada que en la psicoterapia individual; el aumento de las oportunidades de múltiples identificaciones y de recepción de la retroalimentación de los pares; la influencia de la presión de los pares para contener las conductas relativas a la actuación de los impulsos y una prueba de realidad más firme a través de la interacción social.13,14
Marziali et al.15,16 afirman que los pacientes con TLP presentan mucha dificultad para entablar relaciones terapéuticas productivas, situación que provoca que sean percibidos como demandantes y hostiles. El mantenimiento de una alianza terapéutica positiva favorecerá que el sujeto permanezca en tratamiento y que obtenga una mejoría sintomática importante de la intervención terapéutica así como una mejor adaptación a su medio.
Horwitz17 propone la combinación de tratamiento grupal e individual, ambos administrados por el mismo terapeuta, y destaca la necesidad de trabajar con la prueba de realidad del paciente. El uso agregado de terapia grupal, en la cual el grupo proporciona entrenamiento interpersonal, ha sido propuesto tanto por aquellos que favorecen la terapia interpretativa como por aquellos a favor de un enfoque de apoyo.18
Por su parte, Mohan19 analiza la dificultad para manejar la relación terapéutica con estos pacientes, aseverando que las emociones y los comportamientos que emergen durante el tratamiento tienden a restringir el progreso del mismo. Además, hace énfasis en el mantenimiento de límites ya que éstos afectan de manera significativa la calidad de la alianza terapéutica.
Vale la pena mencionar que el gran problema al que se enfrentan los grupos terapéuticos para pacientes con TLP es la deserción.1,16 Biagini et al.20 encontraron que el apego al tratamiento psicoterapéutico grupal de pacientes de 18 a 24 años de edad con TLP, estuvo asociado a algunas características del temperamento como la persistencia, la preocupación anticipatoria, la fatigabilidad y la astenia.
Budman et al.13,14 describen un modelo grupal de psicoterapia de tiempo limitado para pacientes con trastornos de personalidad que enfatiza que el grupo es un microcosmos social. Los pacientes en una situación grupal deben observar y jugar varios roles sociales que amplían su perspectiva y conducen a un aumento de las oportunidades de cambiar conductas inadaptadas. Adicionalmente, las divisiones interpersonales y las distorsiones se reducen cuando el foco de la terapia grupal se dirige a fenómenos de la experiencia del aquí y ahora.
A pesar de que la psicoterapia para TLP y otros trastornos de personalidad tradicionalmente se ha desarrollado a largo plazo y sin límite de tiempo, algunos autores han apoyado el uso de enfoques de tiempo limitado. Estos han progresado en el contexto de un interés creciente por tratamientos más cortos, circunscritos y focalizados. Consideramos que sería más preciso hablar acerca de un «episodio» de terapia grupal de tiempo limitado, ya que el tratamiento global del paciente con TLP puede ser intermitente durante un período de tiempo mucho mayor.
Consecuentemente, resulta más apropiado pensar en términos de objetivos definidos y limitados para un determinado curso de tratamiento. Para pacientes límites o con otros trastornos de personalidad, un episodio de tratamiento grupal de tiempo limitado se puede enfocar en el logro de una creciente capacidad de auto–observación y autocontrol, más que en <<curar>> el trastorno de personalidad.
En el modelo de Budman se asume que todos los pacientes, pero especialmente aquellos con trastornos de personalidad, pueden regresar varias veces en el curso de sus vidas a un tratamiento adicional y ningún episodio de terapia necesita ser considerado como definitivo. El diagnóstico por sí mismo es un pobre predictor de la factibilidad de tratamiento en terapia de grupo.
La categorización en términos de funcionamiento y grado de enfermedad es más relevante; los pacientes que tienen funcionamiento similar se pueden identificar unos con otros, lo cuál es la base de la cohesión grupal.
Higgitt y Fonagy2 afirman que existe muy poca evidencia empírica específica que permita guiar a los clínicos a favor de un enfoque terapéutico particular. Los estudios de seguimiento que ellos revisaron identifican a una gran cantidad de pacientes límite que se han beneficiado dramáticamente de una terapia e igual número para quienes la terapia ha fallado drásticamente.
Finalmente, en algunos estudios se ha encontrado que los cambios en el funcionamiento y las relaciones interpersonales son usualmente menores que los cambios en la sintomatología.21
Con base en estos antecedentes decidimos probar un esquema terapéutico grupal bajo condiciones controladas. El estudio tuvo como propósito explorar enfoques adecuados para este tipo de pacientes, que puedan ser aplicados en instituciones públicas de salud mental en las que por lo general conviene utilizar tratamientos psicoterapéuticos breves para un gran número de pacientes.
Como objetivo general se planteó evaluar, de manera comparativa, el efecto de un esquema de tratamiento psicoterapéutico grupal en pacientes con diagnóstico de TLP. El tipo del estudio fue comparativo pre–test post–test.
PROCEDIMIENTO
Se formaron dos grupos terapéuticos: el primero fue homogéneo (grupo 1), integrado exclusivamente por pacientes con TLP (n=12), el segundo grupo, mixto (grupo 2), conformado por pacientes con TLP (n=6) y una proporción igual de pacientes sin TLP, pero con otra psicopatología en Eje I —principalmente trastornos afectivos y ansiosos— de acuerdo con el DSM IV.22 Se incluyeron a las pacientes con edades entre 25 y 55 años, referidas al Departamento de Psicoterapia que aceptaran participar en un estudio experimental y que estuvieran recibiendo atención psiquiátrica. La asignación a los grupos de tratamiento se hizo de manera aleatoria. Se excluyeron a los sujetos con diagnóstico de trastorno agudo en Eje I, trastorno neurológico que afectara de manera significativa la capacidad cognitiva y sujetos con una probada historia de deserción de sus tratamientos. En ambos grupos se reunieron exclusivamente sujetos del sexo femenino. El diagnóstico de TLP se confirmó con la SCID–II4,23 y además se les aplicó una batería de escalas para determinar algunas variables psicológicas y psicopatológicas: Escala de Sintomatología Psiquiátrica (SCL–90);23–27 Escala Global de Calidad de Vida;28,29 Escala de Autoestima;30 Escala de Fuerza del Yo del Inventario Multifásico de Minnesota;31 Escala de Apoyo Social Percibido;32 Escala de Ajuste Social,33 e Inventario de Problemas Interpersonales (IPP).34,35 Para el análisis estadístico se utilizaron pruebas no paramétricas: la U de Man Whitney y la prueba de Wilcoxon.
Con ambos grupos de psicoterapia se trabajó de acuerdo con los lineamientos técnicos propuestos por Yalom12 y Budman,13,14 esto es, una terapia focalizada, centrada en el aquí y ahora con énfasis en el análisis de los conflictos en las relaciones interpersonales. Fueron grupos cerrados, de seis meses de duración, es decir, 24 sesiones con una frecuencia semanal y una hora y media de duración. El equipo terapéutico estuvo integrado en ambos grupos por dos psicólogos, una mujer y un varón, con entrenamiento específico y experiencia de más de 10 años en terapia grupal, además de un residente de psiquiatría que fungió como observador participante.
RESULTADOS
Resultados cuantitativos
Como se observa en los cuadros 1 y 2, la mayoría de las pacientes estaban dedicadas al hogar, contaban con una pareja al momento de la entrevista inicial y tenían algún trastorno afectivo o ansioso.
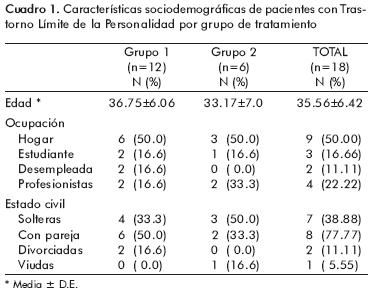
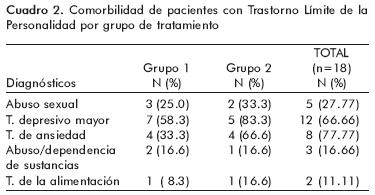
Al contrastar las mediciones basales de los instrumentos, no se observaron diferencias estadísticamente significativas entre ambos grupos. Mientras que al comparar los resultados basales y finales del grupo 1, encontramos que las pacientes tuvieron mayores puntuaciones en la medición final de la Escala de Autoestima (Z=–2.032, p=0.042), así como en la Calidad de Vida Ideal (Z=–2.201, p=0.028). Y en cuanto a las pacientes del grupo 2, las calificaciones finales de la escala de Calidad de Vida Actual fueron mayores que las basales (Z=–2.023, p=0.043); al contrario de las puntuaciones en la calificación total del IPP donde las finales fueron menores que las iniciales(Z=–2.023, p=0.043), mismo patrón que se observó en las subescalas de egocentrismo (Z=–2.032, p=0.042) y no asertividad (Z=–2.032, p=0.042). También se observó una reducción en la sintomatología psiquiátrica, como se mostró con la disminución de las puntuaciones totales de la SCL–90 (Z=–2.023, p=0.043) y en las subescalas de síntomas obsesivo–compulsivos (Z=–2.032, p=0.042): sensibilidad interpersonal (Z=–2.032, p=0.043), síntomas ansiosos (Z=–2.023, p=0.043), ideación paranoide (Z=–2.032, p=0.42) y psicotisismo (Z=–2.023, p=0.043). El resto de las calificaciones psicológicas y psicopatológicas no tuvieron cambios significativos al comparar las puntuaciones basales y finales de ambos grupos, como puede observarse en los cuadros 3 y 4. En el grupo 1, se registró la deserción de siete pacientes (58%); una abandonó durante el primer tercio del proceso grupal, tres lo hicieron en el segundo y tres en el tercero, por lo que el tratamiento finalizó con sólo cinco pacientes. En el grupo 2 desertaron tres pacientes (50%).
Al contrastar las medias de las diferencias de ambos grupos, se observó que dichos promedios fueron mayores en las pacientes del grupo 2, como se observó con la disminución en la puntuación total del IPP (Z=–2.492, p=0.013) y de las subescalas de egocentrismo (Z=–2.544, p=0.011) y autosacrificio (Z=–2.122, p=0.034); así como en la calificación de las subescalas de síntomas depresivos (Z=–2.030, p=0.042), ansiosos (Z=–2.294, p=0.022), hostilidad (Z=–2.034, p=0.042) e ideación paranoide (Z=–1.966, p=0.049), de la SCL–90.
Resultados cualitativos
El proceso del grupo homogéneo presentó numerosas dificultades. Desde las primeras sesiones se hicieron evidentes la rivalidad, los sentimientos hostiles, la idealización/ devaluación de las compañeras y de los terapeutas y la tendencia a rechazar las iniciativas de ayuda. Ya en la tercera sesión se empezaron a expresar dudas y reservas respecto a los posibles beneficios del tratamiento y a los procedimientos empleados por los terapeutas.
En las sesiones cuatro y cinco, se abordó el tema de la sexualidad, con la participación entusiasta de la mayoría; unas hablaron sobre sus experiencias de haber sufrido abusos tempranos y luego se habló de las consecuencias de ello en la vida adulta. Durante estas sesiones se observó una temprana identificación entre las participantes en torno a las dificultades para relacionarse con los hombres y en particular los problemas en las relaciones sexuales. Una paciente anunció su decisión de abandonar el grupo porque había iniciado un tratamiento individual; sin embargo, en apariencia el grupo empezaba a mostrar cohesión interna. La 6a sesión inició con reclamos de una paciente a otra; otras pacientes se sumaron a las críticas y la sesión se tornó caótica. La 7a sesión estuvo marcada por los reclamos a los terapeutas por su falta de <<sensibilidad>>, aunque tres pacientes expresaron su desacuerdo con esta apreciación. Se reiteraron las demandas de afecto y la gran necesidad de ser comprendidas. Las pacientes valoraron positivamente las intervenciones de la terapeuta y descalificaron las de los varones. El contenido latente de la sesión fue el temor al abandono.
En las sesiones ocho a 12 se hicieron patentes los sentimientos polarizados, la inestabilidad emocional y las actitudes dependientes. Las pacientes hablaron sobre sus sentimientos de vacío, la insatisfacción en sus vidas y las reacciones depresivas ante la frustración. Dos pacientes reiteraron comentarios descalificadores hacia <<todos los hombres>>. El clima emocional predominante en estas sesiones fue de enojo y frustración. Tres pacientes más desertaron expresando diferentes argumentos, pero que coincidían en la falta de satisfacción con los resultados obtenidos.
La sesión 13 inició con el reconocimiento de una paciente acerca de su dificultad para diferenciar lo bueno de lo malo, el amor del odio, lo adecuado de lo inadecuado. Esto favoreció intervenciones semejantes de otras pacientes que mencionaron sentirse <<extraviadas>> en la vida. Hubo participación activa de la mayoría en lo que pareció un proceso de identificación basado en la solidaridad. Aparentemente se empezaban a elaborar sentimientos hostiles. En las siguientes cuatro sesiones nuevamente prevaleció el clima de hostilidad y agresión multidirigida. Dos pacientes reiteraron su deseo de que se excluyera al <<miembro sano>>: una paciente que no era considerada como límite por sus compañeras. Igualmente, siguieron las críticas, ahora hacia los tres terapeutas y al método empleado. Las pacientes rechazaban los señalamientos sobre sus actitudes dependientes y pedían soluciones directivas a manera de consejos prácticos. Dos pacientes <<defendieron>> el tratamiento y expresaron que habían logrado avances significativos. Desertaron otras dos pacientes.
A la sesión 21 sólo asistieron las dos pacientes que se sentían más satisfechas con el trabajo grupal. Una de ellas informó que una de sus compañeras había sufrido un accidente y que las otras compañeras habían decidido ir a visitarla precisamente el día y a la hora de la sesión grupal. En esta sesión se trabajó sobre el tema de la dependencia y la insatisfacción vital. Igualmente, se habló de la depresión y las posibles formas de enfrentarla. El grupo entró en franco proceso de disolución.
A las sesiones 22, 23 y 24 asistieron sólo cuatro pacientes quienes participaron activamente. Aunque mostraban cierta reserva entre ellas se pudo trabajar sobre los posibles cambios que podrían emprender en su vida cotidiana y en sus relaciones interpersonales.
En el grupo mixto, paulatinamente se observó una participación activa entre los integrantes y se empezaron a desplegar los conflictos de cada paciente. La mayoría coincidió en describir problemas en la relación de pareja. Se observó un proceso temprano de identificación, pero sin alianzas extragrupales. Destacaban los comentarios empáticos y clarificadores de B, una paciente con diagnóstico de depresión mayor recurrente, que presentaba un conflicto severo de dependencia con su madre. Se habló de la repetición actual en forma incontrolada de actitudes hostiles sufridas pasivamente en la infancia.
A la 10a sesión, previa al período vacacional de fin de año, solamente acudió una paciente por lo que la sesión se suspendió. Más tarde se nos informó que ese día falleció B después de haber ingerido una sobredosis de medicamentos con intención suicida. El grupo se enteró dos semanas después y los comentarios iniciales denotaron consternación, pero sobre todo gran sorpresa ya que la paciente nunca habló de ideas o deseos actuales de quitarse la vida. Varias pacientes expresaron su temor de «perder el control» y cometer un acto semejante.
El duelo por la pérdida de la estimada compañera matizó las siguientes sesiones, y de algún modo el resto del proceso terapéutico. La demanda implícita y explícita de recibir protección por parte de los terapeutas se acentuó. A la mitad del proceso grupal todas las pacientes participaban activamente. Se abordaban diversas problemáticas que involucraban a la mayoría de las integrantes: abuso sexual que sufrieron varias pacientes en diferentes épocas de su vida, ideas y los actos con propósitos suicidas, temor a <<perder la razón>> y cometer actos irracionales, necesidad de afecto seguro y constante y temor a la soledad. Las pacientes con TLP mostraban una mayor intensidad de sus reacciones emocionales y tendencias a actuar sus impulsos; sin embargo, interactuaban cordialmente con sus compañeras y se mostraban receptivas ante sus comentarios y los de los terapeutas.
En esta fase del proceso se empezaron a advertir algunos cambios favorables en la actitud de algunas pacientes. Sólo dos habían desertado sin aviso previo y sin haber manifestado queja o inconformidad. Usualmente acudían a las sesiones ocho pacientes en promedio y dos o tres miembros proponían el tema, y guiaban la sesión. Las intervenciones de los terapeutas eran principalmente comentarios clarificadores, señalamientos de actitudes específicas y algunas interpretaciones. Se hacía énfasis en el análisis de las relaciones interpersonales conflictivas y en la capacidad de modificarlas. A pesar de la diversidad en las organizaciones estructurales de la personalidad de los integrantes, el grupo trabajaba de manera unitaria. La transferencia mantenía un matiz positivo, aunque de manera ocasional surgían reclamos hacia los terapeutas por expectativas no cumplidas de curación rápida.
En el último tercio del proceso la asistencia promedio disminuyó por diferentes motivos: trabajo, enfermedades, atención de los hijos, dificultades económicas, etc. La asistencia promedio se redujo a cinco pacientes que no eran las mismas en cada sesión. Las que seguían asistiendo fortalecían lazos de afectividad y confianza.
CONCLUSIONES Y DISCUSIÓN
Tanto en los resultados cuantitativos como en el análisis del proceso, se puede advertir que uno y otro grupo tuvieron una evolución muy diferente. Tomando en cuenta los resultados cuantitativos, se observó que el grupo mixto presentó mejoría significativa tanto en la sintomatología psiquiátrica como en los problemas interpersonales y en la calidad de vida actual. Por su parte, el grupo homogéneo presentó únicamente mejoría en la calidad de vida ideal y en la autoestima.
Al comparar las puntuaciones basales y finales, el grupo de pacientes TLP no presentó una disminución en la sintomatología psiquiátrica ni en las dificultades interpersonales. De igual modo, al comparar las medias de ambos grupos se hizo evidente que los pacientes del grupo mixto manifestaron mayores cambios después del tratamiento grupal, específicamente en los problemas interpersonales y en los síntomas depresivos, ansiosos, paranoides y en los sentimientos de hostilidad. Lo anterior nos hace pensar que un tratamiento grupal heterogéneo genera más beneficios en los pacientes.
Al analizar la dinámica grupal se hizo evidente que las trasferencias negativas y los constantes ataques a compañeras y terapeutas en el grupo homogéneo impidieron el logro de un clima propicio para trabajar adecuadamente con la técnica descrita.
El grupo homogéneo, de pacientes con un nivel de funcionalidad notoriamente más bajo, resultó una experiencia psicoterapéutica fallida. Pronto se hizo evidente que la transferencia negativa dominaba el ambiente grupal. Ésta surgió en parte motivada por la frustración de las pacientes al no encontrar respuestas inmediatas a sus demandas de atención y afecto incondicional; los ataques surgidos de un subgrupo que <<conspiró>> para sabotear el tratamiento hicieron más intensa esta transferencia.
EL grupo mixto mostró una evolución progresiva hacia la cohesión y el trabajo organizado. A pesar de haber vivido momentos de tensión, enojo y desesperanza, logró superar las dificultades y mantener integrados a sus miembros. En contraste, el análisis del proceso del grupo homogéneo nos permite advertir que atravesó por tres etapas más o menos diferenciadas. La primera caracterizada por la aparición temprana de transferencias múltiples basadas en la idealización/devaluación de compañeras y terapeutas.
Además, se pudo observar claramente la manifestación del mecanismo de escisión descrito por Kernberg que caracteriza a este tipo de personalidades. En esta etapa se desarrolló una elevada expectativa de curación <<mágica>>. Los terapeutas advirtieron el riesgo, pero consideraron que era posible que las pacientes toleraran la frustración y empezaran a elaborar sus conflictos.
En términos de Bion36 el grupo estaba en un momento de dependencia. Luego surgió el tema de la sexualidad que motivó la aparente identificación entre las participantes en torno a las experiencias de abuso temprano y desajuste sexual actual. Aparentemente se construían las bases de una incipiente cohesión grupal, sin embargo, de manera sorpresiva surgieron los ataques y el intento de exclusión del <<miembro sano>> que pareció motivado por la envidia y la incapacidad para aceptar las diferencias.
Aparecieron entonces los reclamos a los terapeutas por su <<falta de sensibilidad>> debido a que <<no daban soluciones>>. En ese momento se hicieron evidentes los aspectos negativos de la transferencia, dominados por el odio y la suspicacia. Las pacientes rechazaban los comentarios que implicaban señalamientos, preguntas o interpretaciones. Las actitudes agresivas se multiplicaron y se dirigieron a casi todos los integrantes. El clima de desconfianza y el desánimo entre las integrantes crecía.
Al mismo tiempo se hicieron alianzas que actuaron como <<sabotaje>> del proceso terapéutico. Esta etapa podría corresponder con el momento de ataque–fuga caracterizado por fuertes actitudes paranoides. Los vínculos prevalecientes eran de odio que sofocaban casi cualquier manifestación amorosa.
Finalmente el grupo sucumbió debido a la propagación de la hostilidad desencadenada por los ataques de las pacientes que hicieron la alianza destructiva. Esto impidió que se alcanzara el momento de apareamiento, caracterizado por la aparición de sentimientos amorosos que neutralizan los componentes hostiles. No obstante, dos pacientes de este grupo sí mostraron cambios de actitud favorables que implicaron un proceso de elaboración de conflictos derivados principalmente de posiciones de dependencia, pasividad y enojo relacionadas con sus figuras primarias.
El grupo mixto al inicio presentó una participación diferenciada entre las pacientes con y sin TLP. Las primeras, se mostraban menos participativas: en una posición de <<espectadoras>>. Paulatinamente se incorporaron al grupo y participando cada vez de manera más activa. Sin embargo, la iniciativa de los temas a tratar en las sesiones la encabezaban las pacientes sin TLP. En nuestra opinión, esto contribuyó para que se estableciera un <<marco de contención>> para las pacientes limítrofes.
Más adelante se hicieron manifiestos los conflictos de las pacientes con TLP caracterizados por una fuerte ambivalencia y la acción de mecanismos de defensa tales como la escisión, la identificación proyectiva y la negación.
Sin embargo, estas expresiones encontraron un grupo cohesionado que les daba cabida y contención. El grupo evolucionó a la manera de un grupo <<normal>>; sólo se diferenciaba por los problemas expresados por las pacientes con TLP como por ejemplo: ideación suicida, abuso sexual, conflictos severos de pareja, etc. Al finalizar el tratamiento, era evidente la cohesión grupal y la transferencia positiva dominante.
Los resultados de este ensayo terapéutico, a pesar de sus limitaciones, permite a nuestro juicio hacer algunas inferencias sobre la viabilidad del tratamiento en grupo de pacientes con TLP. Hasta donde sabemos, es inédita la estrategia de conformar grupos psicoterapéuticos exclusivamente con pacientes TLP.
La experiencia obtenida en este estudio nos permite afirmar que los grupos homogéneos de pacientes con TLP implican dificultades muy difíciles de superar. La más importante quizá es la transferencia negativa que tiende a propagarse creando un clima de hostilidad que neutraliza las intervenciones terapéuticas.
Es importante señalar que esta generalización debe tomarse con cautela, dado el número reducido de pacientes incluidas en el estudio. Cabe por ejemplo la posibilidad de que la gravedad de la patología de las pacientes con TLP incluidas en cada uno de los grupos no fuera la misma; es decir, que tal vez las pacientes del grupo homogéneo presentaban un mayor grado de psicopatología. Así parecen sugerirlo algunas de las características sociodemo–gráficas relacionadas con la funcionalidad social. Las pacientes del grupo mixto mostraron de inicio un mejor nivel de desempeño social. Aunque todas cumplieron los criterios diagnósticos del TLP al ser evaluadas con la SCID–II, no se hizo un estudio más detallado de la personalidad, que quizá hubiera revelado diferencias sustantivas en la estructura psíquica de las pacientes y que ha mostrado tener relación con el apego al tratamiento en este tipo de pacientes20. Al analizar de manera retrospectiva los rasgos de personalidad de cada una, podemos constatar que en el grupo homogéneo predominaron los de tipo histriónico, antisocial y narcisista, que podrían incluirse dentro de la categoría del síndrome de narcisismo maligno sugerido por Kernberg, en el que la combinación de estas tres características provoca un pronóstico terapéutico pobre, además de que se ha establecido que estos sujetos tienden a hacer trasferencias paranoides y no pueden vincularse con otros, invistiendo energía libidinal en ellos.
Por su parte, en el grupo mixto los pacientes limítrofes presentaron más bien rasgos dependientes y fóbicos, características que se relacionan a un mejor pronóstico, ya que el mejor funcionamiento se relaciona con una estructura psíquica menos primitiva y por lo tanto capaz de establecer vínculos menos caóticos.
De cualquier modo, parece quedar claro que en el tratamiento institucional de pacientes con TLP, la terapia de grupo que combina un número limitado de estos pacientes con otros neuróticos y/o con otro tipo de trastornos de la personalidad, puede resultar una opción viable.
AGRADECIMIENTOS
Los autores agradecen el apoyo metodológico recibido de parte de la doctora Carmen Lara Muñoz.
REFERENCIAS
1. Gunderson JG, Zanarini MC. Current overview of borderline diagnosis. J Clinical Psychiatry 1987;48:5–11. [ Links ]
2. Higgitt A, Fonagy P. Psychotherapy in the borderline and narcissistic personality disorders. British J Psychiatry 1992;992 (161) :23–43. [ Links ]
3. Castañeda AR, Franco H. Sex and ethnic distribution of borderline personality disorder in inpatient sample. Am J Psychiatry 1985;142:1202–1203. [ Links ]
4. Amador–Simán JRH. Confiabilidad entre la forma autoaplicable y la forma aplicada por el clínico de la Entrevista Clínica Estructurada para el diagnóstico de trastornos de la personalidad en pacientes deprimidos con trastornos de ansiedad. Tesis para obtener el Diploma de Especialista en Psiquiatría. México, DF: UNAM; 2001. [ Links ]
5. Grain P, Lemus V. Prevalencia del trastorno límite de la personalidad. Tesis para obtener el título de Licenciado en Psicología. México, DF: Universidad Intercontinental; 1999. [ Links ]
6. Páez F, Rodríguez R, Pérez V, Colmenares E, Coello F et al. Prevalencia comunitaria de los trastornos de la personalidad: Resultados de un estudio piloto. Salud Mental 1997;20:19–23. [ Links ]
7. Kernberg OF. Desórdenes fronterizos y narcicismo patológico. Barcelona: Editorial Paidós; 1976. [ Links ]
8. Kernberg OF. Trastornos graves de la personalidad. México, DF: El Manual Moderno; 1987. [ Links ]
9. Livesly J. Handbook of personality disorders. Theory, research and treatment. USA: Guilford Press; 2001. [ Links ]
10. Macaskill NA. The narcissistic core as a focus in the group therapy of the borderline patient. British J Medical Psychology 1980;53(2) :137–143. [ Links ]
11. Macaskill NA. Therapeutic factors in group therapy with borderline patient. International J Group Psychotherapy 1982;32(1): 61–73. [ Links ]
12. Yalom ID. Teoría y práctica de la psicoterapia de grupo. México, DF: Fondo de Cultura Económica; 1986. [ Links ]
13. Budman SH, Cooley S, Demby A, Kopenaal G, Koslog J et al. A model of time–effective group psychotherapy for patients with personality disorders: The clinical model. International J Group Psychotherapy 1996; 46:329–355. [ Links ]
14. Budman SH, Demby A, Soldz S, Merry J. Time–limited group psychotherapy for patients with personality disorders: Outcomes and dropouts. International J Group Psychotherapy 1996;46:357–377. [ Links ]
15. Marziali E, Munroe B, McLeary L. The contributions of group cohesion and group alliance to the outcome of group psychotherapy. International J Group Psychotherapy 1997;47(4) :475–498. [ Links ]
16. Marziali E, Munroe B, McLeary L. The effects of the therapeutic alliance on the outcomes of individual and group psychotherapy with borderline personality disorders. Psychotherapy Research 1999;9(4) :424–436. [ Links ]
17. Horowitz L. A group–centered approach to group psychotherapy. International J Group Psychotherapy 1977;27(4):423–439. [ Links ]
18. Schmideberg M. The treatment of psychopathic and borderline patient. Am J Psychotherapy 1974;1:45–71. [ Links ]
19. Mohan R. Treatments for borderline personality disorders: Integrating evidence into practice. International Review Psychiatry 2002;14:42–51. [ Links ]
20. Biagini Alarcón M, Torruco Salcedo M, Carrasco Fernández B. Apego al tratamiento psicoterapéutico grupal en pacientes con trastorno límite de la personalidad. Estudio en pacientes de 18 a 24 años. Salud Mental 2005;28(1):52–60. [ Links ]
21. Rice AH. Interpersonal problems of persons with personality disorders and group outcomes. International J Group Psychotherapy 2003;53(2): 155–175. [ Links ]
22. APA. Diagnostic and statistical manual of mental disorders. Cuarta edición. Washington, DC: American Psychiatric Press; 1994. [ Links ]
23. First MB, Gibbon M, Spitzer R, Williams JBW, Benjamin LS. Structured clinical interview for DSM–IV Axis II (SCID–II). Washington DC: American Psychiatric Press; 1997. [ Links ]
24. Cruz Fuentes CS, López Bello L, Blas García C, González Macías L, Chávez Balderas RA. Datos sobre la validez y confiabilidad de la Symptom Check List (SCL90) en una muestra de sujetos mexicanos. Salud Mental 2005;28(1):72–81. [ Links ]
25. Derogatis LR, Lipman RS, Covi L. SCL–90: An outpatient rating scale, preliminary report. British J Psychiatry 1965;111 (480): 1043–1049. [ Links ]
26. Guy W. Early clinical drug evaluation program. Hopkins Symtom Checklist. Assessment Manual. Rockville: National Institute of Mental Health; 1976. [ Links ]
27. Lara Muñoz C, Espinosa de Santillana I, Cárdenas ML, Fócil M, Cavazos J. Confiabilidad y validez de la SCL–90 en la evaluación de la psico–patología en mujeres. Salud Mental 2005;28(3):42–50. [ Links ]
28. Dunbar GC, Stoker MJ, Hodges TCP, Beaumont G. The development of SBQOL–a unique scale for measuring quality of life. British J Medical Economics 1990;54:221–228. [ Links ]
29. Stoker MJ, Dunbar GC, Beaumont G. The SmithKline Beecham «quality of life» scale: A validation and reliability study in patients with affective disorders. Quality Life Research 1992;1:385–395. [ Links ]
30. Coopersmith S. The antecedents of self esteem. Freeman WH, San Francisco: 1967. [ Links ]
31. Hataway SR, McKinley JC. Inventario Multifásico de la Personalidad, MMPI–2. México, DF: El Manual Moderno; 1994. [ Links ]
32. Zimet GD, Dahlem NW, Zimet SG, Farley GK. The multidimensiomal scale of percibed social support. J Personality Assessment 1988;52(1):30–41. [ Links ]
33. Bosc M, Dubini A, Polin V. Development and validation of a social functioning scale: The social adaptation self–evaluation scale. European Neu–ropsycho Pharmacology 1997;7(1):57–70. [ Links ]
34. Horowitz LM, Rosenber SE, Baer BA, Ureño G, Villaseñor VS. Inventory of interpersonal problems: Psychometric properties and clinical applications. J Consulting Clinical Psychology 1988;56(6): 885–892. [ Links ]
35. Horowitz LM, Alden LE, Wiggins JS, Pincus AL. Inventory of interpersonal problems. USA: The Psychological Corporation; 2000. [ Links ]
36. Bion WR. Experiencias en grupos. México, DF: Editorial Paidós; 1990. [ Links ]














