ASPECTOS GENERALES
Una constante que se observa en los países en desarrollo es la preocupación por el número de personas adultas mayores, que va en aumento con el paso de los años, así como su porcentaje en relación con la población general. Un ejemplo es México, ya que en el año 2015, 3 de cada 10 mexicanos eran menores de 15 años (27-6%) y solo uno mayor de 60 años de edad (10%), pero para el 2050 se considera que sólo 2 de cada 10 será menor de 15 años, y los adultos mayores tendrán un poco más del 20% en la participación poblacional; aunque algunas expectativas llegan hasta el 28% del total, casi 3 de cada 10 personas1.
Lo anterior es un reto para el país, tanto por los servicios que serán necesarios para su atención como para el sector salud, ya que la atención en medicina familiar se incrementará 3-64% anualmente en los próximos años, derivado de la presencia de enfermedades crónico degenerativas (diabetes mellitus, hipertensión arterial, obesidad, osteoporosis, osteoartrosis, enfermedades mentales, etc.), que propiciarán que las personas sufran de discapacidad y caigan en la dependencia con un alto costo de atención2.
La valoración geriátrica integral (VGI) se ha consolidado como una herramienta que, junto con la historia clínica de la persona adulta mayor, permite identificar las necesidades de atención, tanto de problemas médicos comunes como de aquellos donde se ve involucrado el aspecto psicológico, de capacidad mental, la nutrición, aspectos sociales y riesgos de dependencia, lo cual permite diseñar estrategias de intervención3.
Asimismo, nos hace recordar que la atención multidisciplinaria es un camino centrado en el cuidar, donde las actividades que se realizan están orientadas a mantener la salud, controlar los factores de riesgo presentes; tienden a conservar la autonomía de la persona, y a mantener y mejorar la funcionalidad física, psicológica, social y familiar.
Se ha visto que mientras más temprano, en el proceso de envejecimiento, se realice una VGI y se puedan hacer planes multidisciplinarios para conservar la calidad de vida en forma global, los éxitos de las intervenciones son mayores. Se ha determinado que un paciente geriátrico es aquel que reúne 3 o más de los siguientes criterios:
1. Edad superior a los 60 años de edad (algunos consideran más de 75 años debido a las expectativas de vida de cada país).
2. Presencia de múltiples patologías relevantes.
3. Presencia de enfermedad que posee características incapacitantes.
4. Existencia de enfermedad o proceso patológico de tipo mental.
5. Problemática social relacionada con su condición de salud.
Los objetivos de la VGI son4:
1. Mejorar la exactitud del diagnóstico (contempla áreas clínicas, funcionales, mentales y sociales).
2. Identificar problemáticas relacionadas no diagnosticadas previamente.
3. Establecer un manejo integral (cuádruple) adecuado y adaptado a las necesidades particulares de la persona.
4. Mejorar la funcionalidad física y mental, con mediciones objetivas.
5. Mejorar la calidad de vida.
6. Conocer y reconocer los recursos del paciente y su entorno social, accesibilidad a las actividades que promuevan la salud.
7· Situar al paciente en el nivel médico social adecuado a sus necesidades. Para determinar qué profesionales de la salud deben involucrarse.
8. Reducir ingresos hospitalarios e institucionales, manteniendo en el hogar las mejores condiciones de vida para el paciente.
9· Determinar la situación actual del cuidador, su actividad y problemas.
Esto nos lleva a tener una serie de metas claras y precisas:
1. Generar nuevos diagnósticos, reconociendo problemas antes no considerados.
2. Al egresar, obtener mejores resultados con base en la evaluación del estado funcional y evaluación cognitiva/afectiva.
3. Disminuir los días de estancia en instituciones de salud.
4. Disminuir costos de atención médica, reducir el número de medicamentos al manejar la intervención multidisciplinaria.
5. Mejorar la calidad y supervivencia del paciente.
LA VALORACIÓN CLÍNICA
En especial en la persona adulta mayor, las enfermedades tienen presentaciones atípicas (infecciones sin elevación de la temperatura, infartos de miocardio sin dolor, etc.), y adicionalmente, para favorecer su manejo integral se han integrado síndromes geriatri-cos como inmovilidad, caídas, deterioro cognitivo, malnutrición, sarcopenia, etc., esto hace necesario familiarizarse con ellos, conocerlos, identificarlos e iniciar un manejo multidisciplinario. Hay que recordar que el propio envejecimiento fisiológico eleva la incidencia de enfermedades y éstas repercuten en aspectos funcionales, lo que favorece la incapacidad.
Debemos contemplar ciertas circunstancias de la consulta que serán importantes en la forma de realizar la valoración: ¿El paciente se encuentra solo o acompañado de un familiar/cuidador? (esto ya nos habla de la relación familiar y de la necesidad o del querer compartir su problemática); ¿por qué acude y cómo acude al consultorio? (el motivo de la consulta); ¿un padecimiento crónico o algún dato adicional que apareció recientemente?; ¿quién lo comunica? (la persona o el familiar; se le permite explicar o es el familiar quien contesta); conocer las prioridades del paciente; si llegó a pie, con ayuda de alguna ortesis, caminó bien; si se encuentra en buena posición, puede levantarse, subir o bajar de la mesa de exploración (estos datos pueden indicar pérdida de condición física).
La anamnesis es complicada debido a los problemas de comunicación, la presencia de déficits sensoriales (auditivos y visuales predominantemente), además de que los posibles deterioros, intelectual y psicomotriz, dificultan entrevistas completas (largas). Es probable que se requieran varias entrevistas clínicas para lograr realizar completa la VGL Es frecuente encontrarse delante de múltiples quejas y una descripción vaga de los síntomas. Como en cualquier historia clínica, se deben registrar los antecedentes personales, la revisión por aparatos y sistemas, la historia farmacológica (fundamental por el riesgo de iatrogenia), y la historia nutricional (dieta habitual, número de comidas al día, dietas prescritas).
La exploración física no difiere de la que se realiza en un adulto. Se inicia con la inspección general: aspecto, cuidado, aseo, colaboración. Se identifican las constantes vitales (temperatura, tensión arterial, frecuencia cardiaca y respiratoria, y se consignan peso y talla). Posteriormente se hace una revisión topográfica, algunos puntos a resaltar en el adulto mayor son:
Cabeza: evaluación de arterias temporales, boca (estado dental, prótesis, micosis, tumoraciones), ojos (capacidad visual y presencia de cataratas, entropion y ectropion), capacidad auditiva.
Cuello: presencia de bocio, adenopatías, ingurgitación yugular, soplos, rigidez cervical.
Tórax: auscultación cardiaca, pulmonar, palpación de mamas en la mujer y presencia de deformidades en columna (xífosis dorsal).
Abdomen: igual que el adulto (inspección, palpación, percusión y auscultación).
Tacto rectal: en busca de hemorroides, impacto fecal y revisión prostática en el hombre.
Extremidades: fuerza y tono muscular, presencia de pulsos y reflejos, y búsqueda intencionada de edema o deformidades articulares (incluyendo dedos de los pies)
Neurológico: Trastornos del habla, temblor, rigidez, acinesia, equilibrio, marcha, sensibilidad.
Piel: lesiones tróficas, úlceras, tumoraciones.
Una vez realizada la valoración clínica habitual se realizan pruebas complementarias de laboratorio y gabinete; éstas pueden ser básicas o incrementarse en número, en función de lo que buscamos. Las más habituales son: biometria hemática (hemograma), química sanguínea (glucosa, creatinina, urea, ácido úrico, colesterol, triglicéridos, albumina y fosfatasa alcalina), electrolitos séricos, examen general de orina, electrocardiograma y placa de tórax, y riesgo de fractura por fragilidad ósea (FRAX). Cuando hay sospechas de algún padecimiento neurológico de tipo degenerativo se agregan pruebas tiroideas, medición de ácido fólico y vitamina B12.
Nunca hay que olvidar que debemos valorar, antes del envío de cualquier examen complementario, su precio y su justificación por un probable tratamiento. Existe una serie de recomendaciones de exámenes de tamizaje, como el antigeno pros-tático específico, las mamografías, densitometrías óseas, estudios de endoscopia y la citología con la técnica de Papanicolau, que en caso de antecedentes o sospecha, después de la valoración clínica, se deben solicitar.
La VGI integra una serie de evaluaciones adiciónales que complementan la valoración clínica; entre ellos está el área funcional, la esfera mental (depresión y cognición), la social (incluye al cuidador) y la mencionada nutricional.
VALORACIÓN FUNCIONAL
Nos permite conocer la capacidad del anciano para realizar sus actividades de la vida diaria básicas (AVDB), que incluyen: baño, vestirse, uso del retrete, movilidad, continencia y alimentación, las actividades de la vida diaria instrumentales (AVDI) (que son las actividades de interrelación con el medio ambiente, como el uso del teléfono, ir de compras, preparar alimentos, realizar tareas del hogar, lavar la ropa, utilizar transportes, control de sus medicamentos y manejo del dinero), y algunos consideran las actividades de la vida diaria avanzadas (AVDA) (aquellas donde la persona contribuye en actividades sociales, recreativas, de trabajo, viajes y ejercicio intenso). A mayor grado de dependencia, mayorriesgo de mortalidad, mayor número de ingresos hospitalarios, mayor consumo de medicamentos, aumenta el riesgo de institucionalizarse y se incrementa la necesidad de recursos sociales.
El índice de actividades de la vida diaria de Katz es uno de los más estudiados y validados5 (Tabla 1). Considera 6 puntos:
Tabla 1 Índice de actividades de la vida cotidiana (índice de Katz)
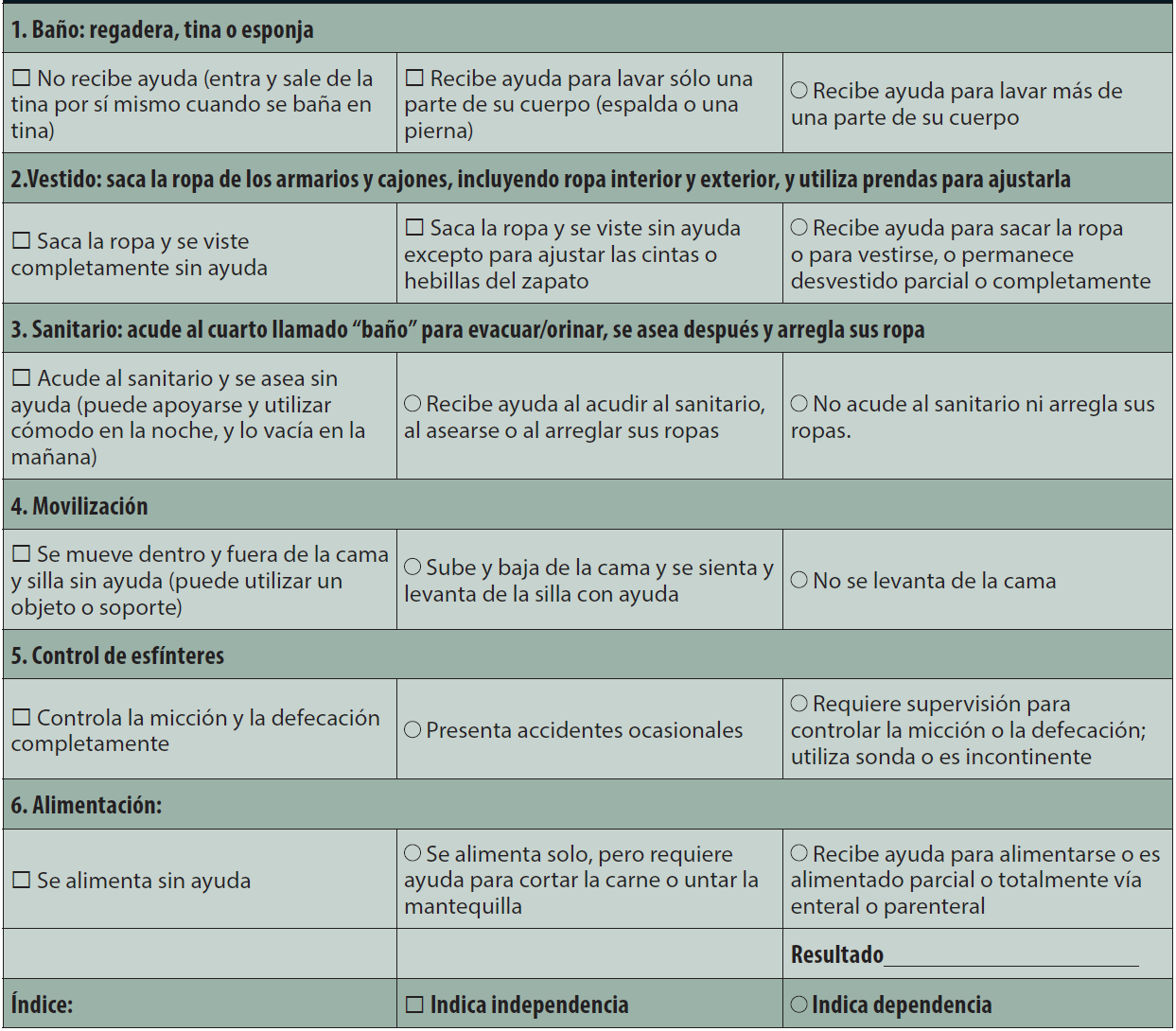
A: Independiente en las seis funciones.
B: Independiente en todas, salvo en una de estas funciones.
C: Independiente en todas, salvo en el baño y otra función.
D: Independiente en todas, salvo en el baño, el vestido y otra función.
E: Independiente, salvo en el baño, el vestido, el sanitario y otra función.
F: Independiente, salvo en el baño, el vestido, el sanitario, la movilización y otra función.
G: Dependiente en la seis funciones.
Otros: Dependiente por lo menos en dos funciones, pero no clasificados como C, D, E ni F.
Cada ítem tiene dos posibles respuestas:
Si lo realiza de forma independiente o con poca asistencia: 1 punto.
Si requiere de gran ayuda o directamente no lo realiza: 0 puntos.
Según la puntuación, se clasifica en 7 grupos (catalogados por letras): la A corresponde a la máxima independencia y la G a la máxima dependencia.
Para las AVDI, el índice de Lawton y Brody6 toma información de 8 ítems:
Usar el teléfono.
Ir de compras.
Prepara la comida.
Realizar tareas del hogar.
Lavar la ropa.
Utilizar transporte.
Controlar la medicación.
Manejar el dinero.
Tiene una puntuación dicotòmica que varía entre 0 y 8 puntos, a mayor puntuación, mayor independencia (Tabla 2) .
Tabla 2 Escala de actividades instrumentales de la vida cotidiana (AIVC) de Lawton
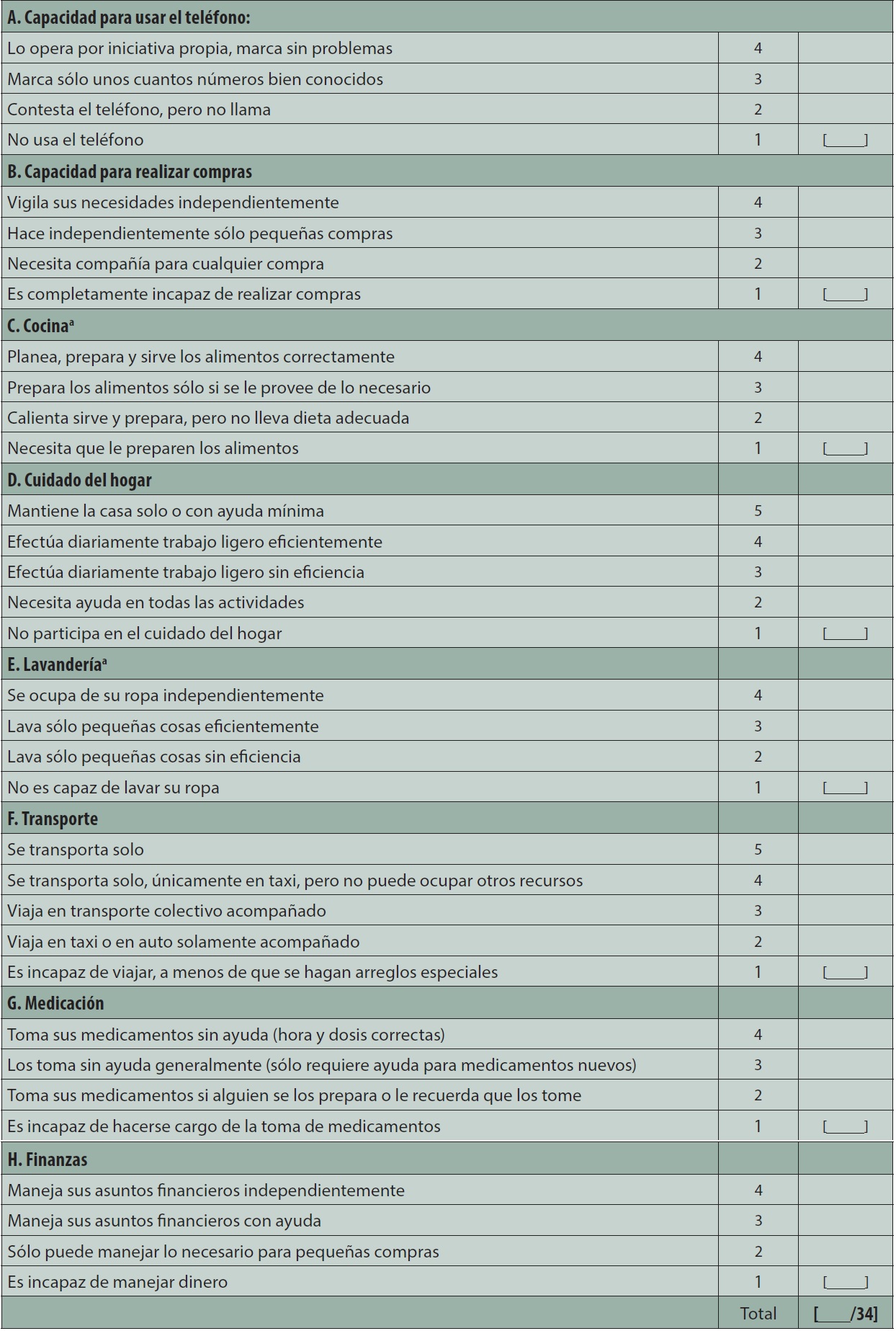
Análisis: los números 4 y 5 indican independencia; 2 y 3, capacidad pero con ayuda, y el 1, dependencia.
aCuenta para el sexo masculino únicamente si el paciente vive solo.
Existen muchas otras escalas y cada persona o centro deberán seleccionar la que más se adapte a sus actividades. Es importante utilizar siempre la misma para poder comparar resultados entre pacientes y como estadística del mismo centro.
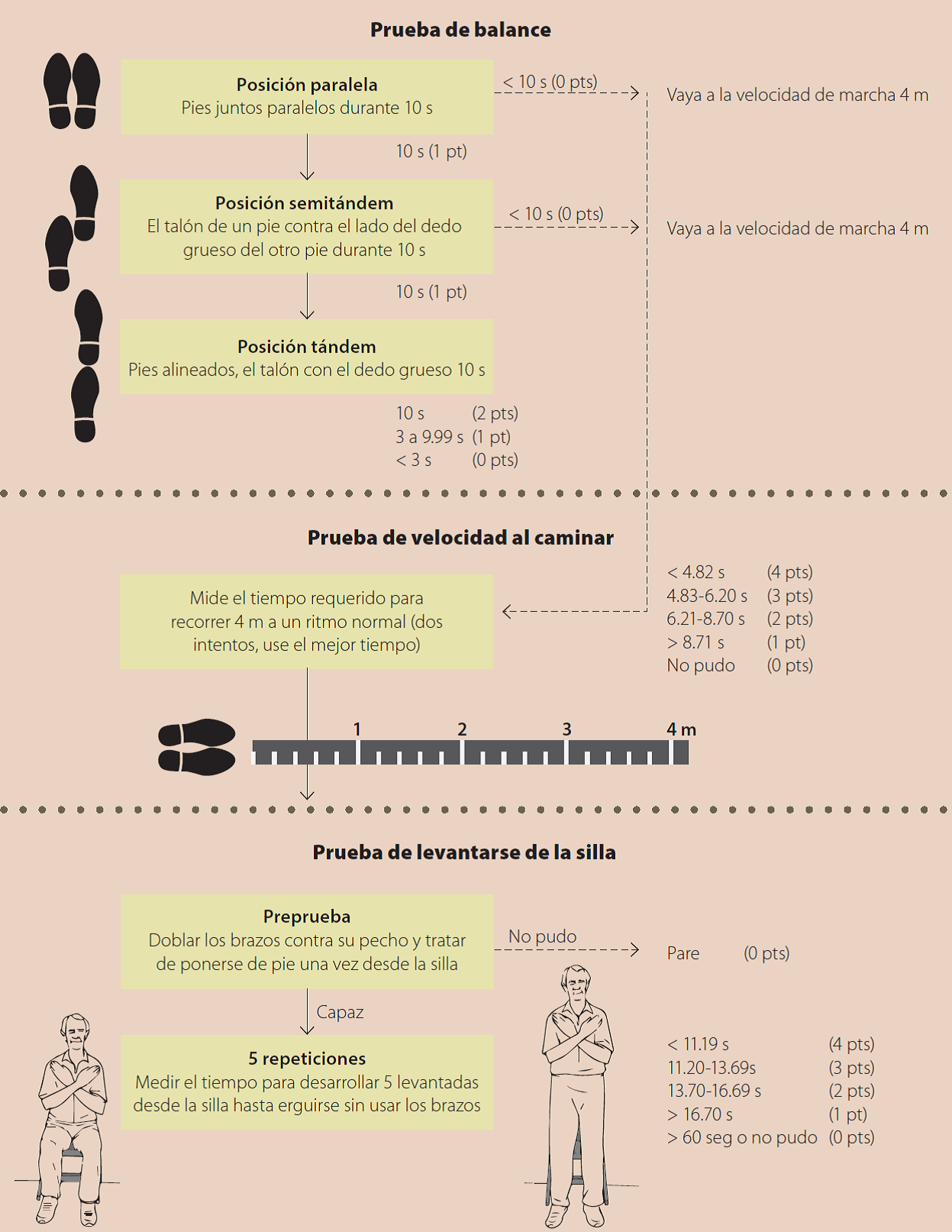
Desempeño físico. Una medición objetiva del funcionamiento físico permite conocer la posibilidad de realizar movimiento o actividades específicas (se valoran repeticiones de movimientos o la medición cronometrada de la actividad). La Organización Mundial de la Salud cataloga a las personas como válidas, con deficiencia, discapacidad o minusvalía en función de los resultados obtenidos. Una de las que se pueden realizar es la prueba corta de desempeño físico (SPPB, por sus siglas en inglés)7. Tiene 3 componentes: pruebas cronometradas de balance en posición de pie (pies paralelos, en semitándem y en tándem), un recorrido a pie de 4 metros y levantarse de una silla (si lo realiza en un solo movimiento se le solicita lo repita 5 veces). Su valoración va de o a 12 puntos, mientras más baja la puntuación menor capacidad (Figura 1).
Marcha y equilibrio. El movimiento es esencial; el organismo funciona con mayor eficacia cuando está activo, la pérdida de capacidad de marcha y equilibrio es indicativo de un alto riesgo para la salud. La escala de Tinetti8 permite evaluar ambos puntos, ya que a mayor puntuación, mejor funcionamiento; la máxima puntuación para la subescala de la marcha es de 12, y para el equilibrio, de 16. La suma de ambas puntuaciones da como resultado la puntuación final, que nos permite determinar el riesgo de caídas (< 19, riesgo alto de caídas; 20-24, riesgo de caídas; > 24, menor riesgo de caídas) (Tablas 3 y 4).
Tabla 3 Escala de Tinetti para equilibrioa

aEquilibrio: el sujeto está sentado en una silla rígida, sin apoyo para brazos.
VALORACIÓN NUTRICIONAL
Sabemos que una buena alimentación con el suficiente aporte proteico es indispensable para el funcionamiento corporal, es necesario conocer los riesgos que tiene el paciente con su alimentación. La aportación del Mini Nutricional Assessment (MNA)9 ha sido de gran utilidad para su valoración. Se recopilan datos antropométricos, parámetros dietéticos, evaluación global y subjetiva sobre la alimentación. Su puntuación máxima es de 30 puntos; < de 17 puntos indica mal estado nutricional, de 17 a 23-5, riesgo de malnutrición, y más de 24, normalidad. No hay que olvidar la causa de la visita: la enfermedad actual. El Instituto de Nutrición Nestlé se ha encargado de su difusión (Tabla 5).
VALORACIÓN MENTAL
Se compone del área cognitiva y afectiva, con esto conoceremos las variables implicadas en la fragilidad de ambas áreas. La parte cognitiva depende de muchos factores, entre otros están los factores orgánicos, psicosociales, las patologías que tiene la persona (hipertensión, diabetes, problemas tiroidéos, etc.), los factores de riesgo para las distimias del anciano y, la más frecuente, la depresión.
La prevalencia de problemas en la esfera mental es muy grande, cerca del 25% de las personas sufren de algún trastorno psiquiátrico, y se suma un porcentaje similar de problemas demenciales a los 80 años de edad (20% sufren de demencias); este tipo de problemas conlleva a la aparición de una gran cantidad de síndromes geriátricos (inmovilidad, incontinencia, caídas, impacto fecal, úlceras de decúbito). Todo nos lleva a tener que evaluar el compromiso en esta área, ya que desde el hecho de hacer un diagnóstico hasta el de dar indicaciones terapéuticas tendrán como base la comprensión por parte del paciente o de su cuidador-familiar. La eleeción de la prueba para valorar estas áreas dependerá del nivel asistencial en que nos encontremos, el más utilizado es el Mini Mental State Examination de Folstein (MMSE)10, que es una prueba de tamizaje que valora la orientación temporoespacial, la memoria reciente y la fijación de la misma, la atención, cálculo, capacidad de abstracción lenguaje y praxis. Una puntuación por abajo de 24 indica deterioro cognitivo, aunque se debe recordar que se ajusta en función de la escolaridad (Tabla 6).
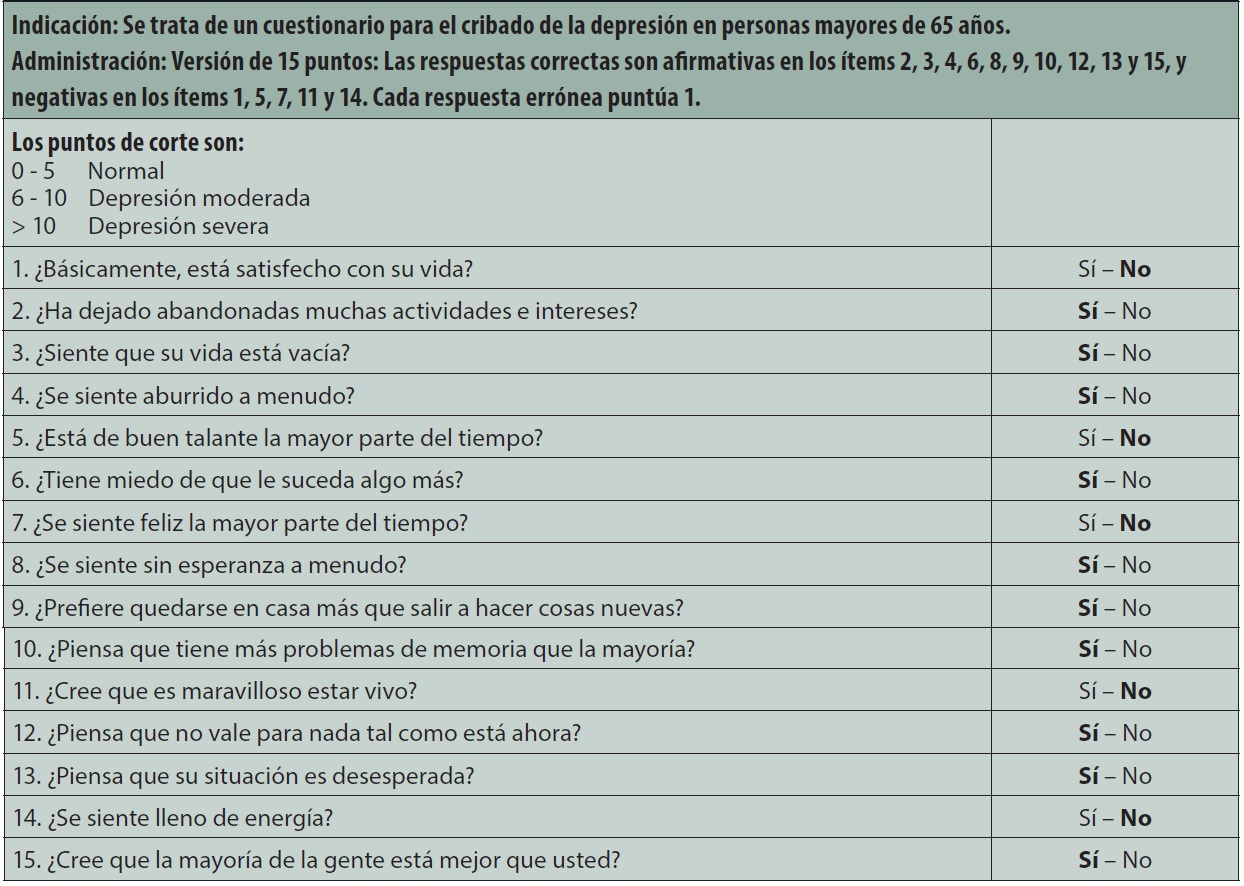
Valoración afectiva. La depresión es el trastorno psiquiátrico más frecuente; puede encontrarse en 20% de los hombres y hasta en 40% de las mujeres, y tiene importantes repercusiones en la calidad de vida. El diagnóstico aparece muchas veces en la entrevista clínica, donde se interroga sobre estado de ánimo, labilidad emocional, anergia, anhedonia, trastornos del apetito y sueño, signos de ansiedad, ideación de muerte, quejas somáticas. Para valorar estas esferas contamos con diferentes pruebas, la más empleada es la Escala de Depresión de Yesavage11-12, que comprende 30 ítems; existe una versión corta de 15 ítems, que es la más recomendada para tamizaje. Para su interpretación, el punto de corte se sitúa en 5/6: una puntuación de o a 5 puntos indica normalidad; entre 6 y 9, probable depresión, y más de 10, depresión (Tabla 7)·
Valoración social. A pesar de que la valoración se considera parte del trabajo de una trabajadora social, el médico debe considerar algunos aspectos para conocer la relación del adulto mayor con su entorno.
Los aspectos relacionados con el hogar y la familia deben considerarse en el plan de cuidados y atención. ¿Qué debemos conocer?
Estado civil (casado, viudo o divorciado, soltero).
¿Tiene hijos?, en su caso cuántos y si vive cerca de ellos.
¿Con quién vive?
¿Tiene familiares, amigos, vecinos?, y con qué frecuencia los ve.
Cómo es el domicilio donde vive.
¿Hay escaleras o elevador?
¿Precisa algún tipo de ayuda en su cuidado?
¿Quién es la persona que le ayuda preferentemente, y si ésta tiene un problema de salud?
¿Tiene ayuda informal?
Lo anterior da una idea de cómo ayudar a la persona, con quién se cuenta, o de la necesidad de buscar una institución que brinde el apoyo necesario para mantener una calidad de vida 10 más cercana al ideal de la persona.
Cuando exista algún grado de dependencia del adulto mayor y éste cuente con un cuidador primario, es necesario valorar si se encuentra en buen estado para continuar con el apoyo, ya que la sobrecarga de trabajo que reciben tanto física como mental puede inducir al maltrato; identificar que exista una sobrecarga es importante para que, en caso de existir, se tomen las medidas generales y, en caso de no existir, continuar con el plan terapèutico. La escala de Zarit nos ayuda a identificar estos casos13(Tabla 8).
CONSIDERACIONES FINALES
El crecimiento abrumador de esta población y las necesidades a las que se enfrenta hacen que los médicos, dentro de su ámbito de trabajo, se enfrenten a la problemática y al reto de atender al adulto mayor. La formación médica debe contar con herramientas que le permitan al médico un abordaje integral y multidimensional del adulto, lo que garantizará una mejor atención y calidad de vida.
Las diferentes pruebas que se han presentado son las más utilizadas, sin embargo en algunos centros de atención se modifican o se adaptan a los requerimientos locales, como ejemplo, en Tel Aviv diseñaron un pequeño cuestionario de 11 ítems que les permite valorar desde las actividades de la vida diaria básicas hasta la necesidad de ayuda por personai de atención14.
Si bien, valorar integralmente al adulto mayor lleva tiempo y probablemente más de una sesión de entrevista y análisis, esta valoración es una herramienta que permite tener una visión global y le da al médico y al equipo de salud la oportunidad de fijar metas y realizar programas individualizados de cuidado, que nos darán la posibilidad de otorgar una mejor calidad de vida al paciente añoso, sin importar qué tan mal o bien esté en el momento de la valoración. Los resultados, en muchas ocasiones, no son aplicables en pacientes hospitalizados en forma aguda, pero sí son base para el cuidado posterior y la toma de consciència de eventuales tratamientos crónicos con apoyo de un equipo multidisciplinario15.
En Italia se ha visto que la VGI en los pacientes que van a requerir una cirugía les permite identificar a aquellos sujetos con alto riesgo de eventos adversos perioperatorios y poner en marcha medidas preventivas, como es el caso del delirium posquirúrgico16.
En muchos servicios de oncología se ha iniciado en los adultos mayores el empleo rutinario de la VGI, ya que les ha permitido otorgar un manejo integral y, en algunos de los estudios, hasta reducir el grado de toxicidad de los medicamentos empleados, así como la falla de dichos manejos farmacológicos, en especial cuando se prueban nuevos medicamentos17. De igual forma, los radioterapeutas han observado que el realizar una valoración integral a los pacientes que recibirán radiación en cuello y tórax, permite observar que los déficits funcionales previos a la radiación se asocian a una menor calidad de vida pos tratamiento y a una mayor cantidad de secuelas o síntomas (pérdida del gusto, piel seca, ansiedad, dolor, respiración corta e interferencia en la concentración mental)18.
Los médicos de diferentes especialidades han visto un beneficio en el realizar valoraciones complementarias a los adultos mayores a las consideradas habituales; los cardiólogos han visto que en los pacientes adultos mayores que se les va a reemplazar la válvula aórtica y que fueron evaluados integralmente, la decisión por parte del paciente, los cuidadores y los médicos se veía influenciada en la decisión final (hacer o no el reemplazo), ya que se permitía tener una mejor visión de las condiciones del paciente y sus expectativas de vida en general19.
Después de tres décadas de realizar la VGI en diferentes centros hospitalarios, diversos servicios tanto dentro como fuera del hospital han visto el beneficio que representa contar con una información amplia de las condiciones en las que se encuentra el adulto mayor, ya que permite una racionalización de servicios, un ahorro en cuanto a servicios no necesarios y permite orientar el manejo a la realidad individual, lo que favorece la calidad de vida20.
El médico no debe olvidar que el ser humano no es solo órganos y sistemas que funcionan de manera coordinada, éste es un complejo mente, cuerpo y ambiente. Su interrelación es tan firme que cualquiera de los aspectos que rompa el equilibrio alterará la función y el bienestar de este creciente segmento de la población.











 nueva página del texto (beta)
nueva página del texto (beta)