INTRODUCCIÓN
El MM es una enfermedad maligna hematológica que se caracteriza por la proliferación de células plasmáticas monoclonales anormales en la médula ósea. El estándar de oro para el diagnóstico de MM es una biopsia/aspirado de MO para definir la cantidad de células plasmáticas atípicas y es la base del sistema de clasificación diagnóstica del Grupo de Trabajo Internacional del Mieloma1. La enfermedad puede evolucionar desde una fase asintomática, gamopatía monoclonal de significado incierto y progresa de mieloma latente a una enfermedad sintomática. Por clínica hay dolor óseo con síntomas generales como astenia, debilidad o pérdida de peso. Los hallazgos de laboratorio frecuentes son anemia, hipercalcemia, alteraciones de la función renal e hiperglobulinemia.
El MM representa el 1% de todos los tumores malignos y el 10% de los tumores hematológicos. La incidencia anual de casos nuevos en los Estados Unidos es de aproximadamente 3 a 4 casos nuevos por 100.000 habitantes por año. La enfermedad tiene mayor incidencia en hombres y afroamericanos. Se han descrito 4 formas distintas de participación: lesión solitaria (plasmocitoma), implicación esquelética generalizada, osteopenia difusa del esqueleto y mieloma esclerosante2.
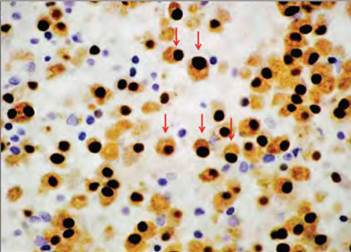
El dolor óseo es el síntoma más común de presentación en el 70% de los casos y es secundario a lesiones óseas líticas o fracturas patológicas. Las lesiones óseas son en general multifocales y con más recurrencia ocurre en el esqueleto axial y la causa es por un desequilibrio en la función de los osteoblastos y los osteoclastos, caracterizado por la proliferación clonal de células plasmáticas malignas en el microambiente de la médula ósea3. Estas lesiones inician en la cavidad médular de los huesos, destruye progresivamente el hueso de la corteza y resulta en fracturas patológicas. El rasgo característico de las lesiones óseas es un aspecto lítico en “sacabocado” (Figura 1)4,5.
Existe una relación importante entre el grado de la enfermedad, en términos de número de lesiones líticas en la presentación y la carga del tumor al momento del diagnóstico. El 80% de los pacientes con MM tendrán evidencia radiológica de afectación ósea en el estudio del esqueleto principalmente en vertebras en un 66%, costillas en 45%, cráneo en el 40%, hombro en 40%, pelvis en 30%6,7, esternón, clavícula, escápula y huesos largos solo el 20-25%. Esta proliferación en la médula ósea con frecuencia invade el hueso adyacente y produce la destrucción del esqueleto con dolores óseos y fracturas8.
Los estudios de imagen en los pacientes con MM, son importantes para evaluar la extensión y severidad al momento de la presentación, identifica complicaciones y evalúa la respuesta al tratamiento. En general la serie ósea metastásica es el estándar radiológico para la identificación de lesiones líticas en “sacabocado”. La imagen de RM es un método importante no invasivo, libre de radiación ionizante ya que ocupa electromagnetos, esta es una modalidad de opción diagnóstica que localiza la invasión tumoral de la médula ósea, valora y delimita la extensión de la enfermedad por el mejor contraste que ofrecen las diferentes secuencias en la fase simple9.
La enfermedad ósea en presencia de MM es identificable en la RM como áreas de disminución de la grasa y aumento de la intensidad de señal dentro de la médula ósea. En las imágenes potenciadas en T1, que mide el retorno longitudinal de los protones para su alineación con el campo magnético externo después de que se ha interrumpido el pulso de radiofrecuencia (magnetización longitudinal), esta secuencia es útil para evaluar la morfología de la lesión, T2 que refleja el tiempo que tardan los protones en disminuir la magnetización transversal y STIR secuencia que suprime la señal de la grasa, permite incrementar la certeza de que una señal hiperintensa, representa solo el realce obtenido por el uso del contraste y se pueden observar cambios por edema en la médula ósea, estas son las secuencias más sensibles para describir estos cambios en la médula ósea y en tejidos blandos. En las imágenes con contraste las lesiones muestran realce difuso. Sin embargo, esos cambios en la médula ósea no son específicos de MM por lo que otros procesos infiltrativos como: leucemia, linfoma y metástasis, se deberán incluir como diagnóstico diferencial en imágenes de RM.
El uso de gadolinio se debe considerar por el riesgo de fibrosis sistémica nefrogénica en paciente quienes podrían tener falla renal por MM10,11.
CASO CLÍNICO 1
Hombre de 65 años de edad, ocupación médico, originario y residente del Distrito Federal. Antecedentes personales no patológicos; tabaquismo ocasional y alcoholismo social.
Inició en mayo de 2013 con dolor en hombro izquierdo con limitación a los movimientos de extensión y flexión, se automedicó con analgésicos con lo que mejoró, sin embargo, el dolor se incrementó en el mes de agosto del mismo año por lo cual acudió con un médico ortopedista quien le solicitó RM para descartar lesión de manguito de los rotadores (Figuras 2 y 3).
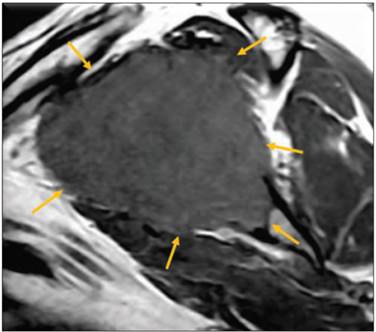
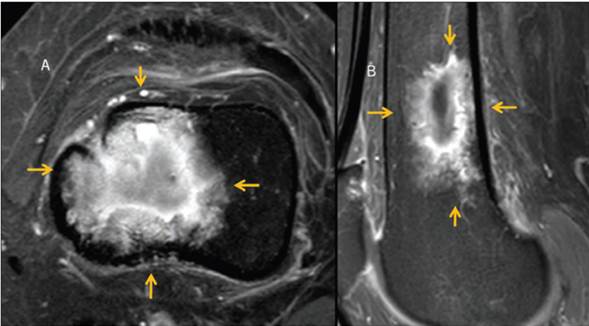
Figura 2 Resonancia magnética de escápula izquierda en corte sagital, ponderada en T1. Muestra neoplasia lobulada de bordes irregulares que invade la médula ósea (flechas).
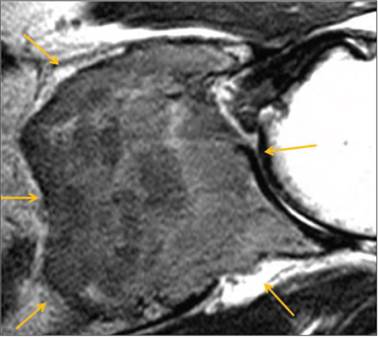
Figura 3 Resonancia magnética de escápula izquierda en corte axial. Secuencia de T2; muestra neoplasia de aspecto heterogéneo que afecta a la médula ósea y desplaza estructuras musculares produciendo efecto de masa (flechas).
En el estudio de RM, la médula ósea de la escápula se observa un tumor lobulado, de contornos irregulares, mal definidos, con zona de transición larga, con patrón permeativo, de comportamiento hipointenso en el T1, iso-hiperintenso en el T2 e hiperintenso en la densidad de protones con saturación grasa. Esta imagen muestra pérdida de la continuidad de la cortical de la cavidad glenoidea hacia su aspecto anterior y se continúa hasta el proceso coracoideo que condiciona desplazamiento anterior e inferior del músculo subescapular, así como desplazamiento superior del tendón del supraespinoso.
El reporte de este estudio fue de imagen sugestiva de neoplasia primaria hacia la escápula izquierda que se continua hasta el proceso coracoides.
Se realizaron estudios de laboratorio que reportaron: proteínas totales, 9.9 g/dl; globulinas, 6.8 g/dl; Beta 2 microglobulina, 3,082 ug/L (normal: 1207-1810 ug/L); electroforesis de proteínas; proteínas séricas totales, 10 g/dl; albumina, 3.84 g/dl; globulinas gama, 4.64 g/dl; y pico monoclonal, 4.40 g/dl.
El paciente fue revisado por el servicio de hematología, se valoraron los estudios de laboratorio y RM, por la sospecha de MM y se practicó aspirado de médula ósea que mostró 60% de células plasmáticas anormales (Figura 1), por lo que inició tratamiento médico a base de talidomida más dexametasona, dabigatrán y recibió su primera dosis de ácido zoledrónico, además se solicitaron estudios de extensión en búsqueda de lesiones en otras regiones con una serie ósea metastásica (Figura 4).
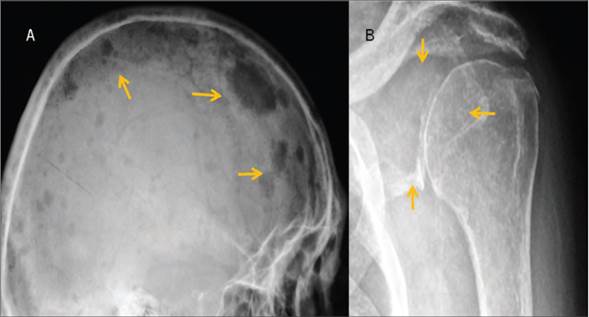
Figura 4 a) Lateral de cráneo que muestra múltiples lesiones líticas en sacabocados. b) Proyección AP de escápula que muestra lesión radiolúcida que afecta la porción del cuello escapular (flechas).
En el estudio de radiología simple se observaron múltiples imágenes líticas bien delimitadas a nivel de columna cervical, columna lumbar, huesos pélvicos, ambos fémures con afección predominante en escápula izquierda y huesos de cráneo, donde se observan imágenes típicas en sacabocado, compatibles de MM.
Evolución
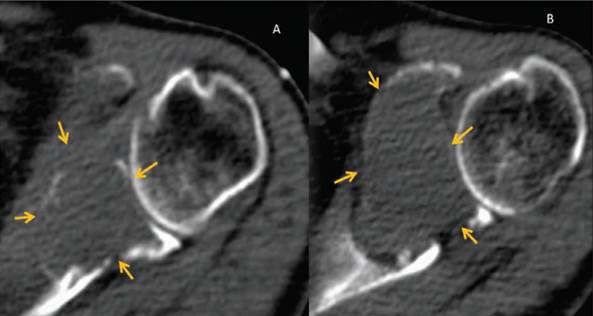
El paciente es tratado con 100 mg de talidomida por día, 40 mg de dexametasona semanal y se inició radioterapia, por lo que solicitaron tomografía en fase simple como protocolo (Figura 5), en el cual se observó la lesión expansiva a nivel de la escápula y múltiples lesiones líticas en arcos costales y cuerpos vertebrales dorsales compatibles con mieloma múltiple.
CASO CLÍNICO 2
Mujer de 61 años de edad. Inició su padecimiento el 12 de septiembre del presente año con dolor en rodilla izquierda e imposibilidad para deambular. Acude con su médico, quien solicitó radiografías (Figura 6) en las que se observaron imágenes centrales líticas que afectan el tercio distal del fémur izquierdo con edema de partes blandas. Tomografía y gammagrama (Figura 7) que muestra en la fase de equilibrio una zona de hipercaptación con componente mixto de predominio lítico y que involucra la cortical. Se obtiene biopsia y se sospecha diagnóstico de plasmocitoma, motivo por el cual acude a consulta de hematología.
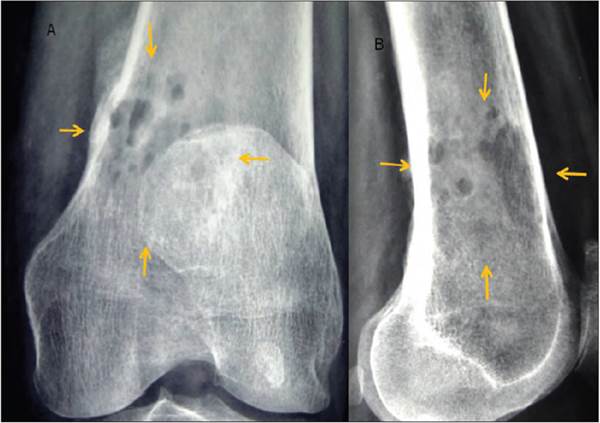
Figura 6 a y b) AP de rodilla y lateral de rodilla que muestra lesiones osteolíticas en tercio inferior (flechas).
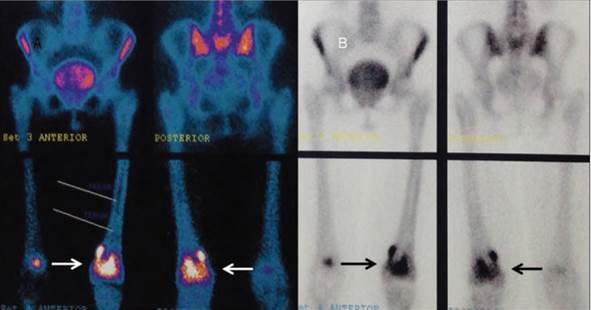
Figura 7 Gamagrama óseo con zona central de hipercaptación focalizada en el tercio distal del fémur izquierdo que involucra la cortical (flechas).
Evolución
Se obtuvo aspirado de médula ósea que confirmó el diagnóstico de MM con > 20% de células plasmáticas anormales. Inmunoglobulina G (IgG) con riesgo pronóstico bajo (beta-2-microglobulina 3.5 y albúmina normal). Se inicia con ácido zoledrónico, talidomida (100 mg/día) y dexametasona (40 mg a la semana por 4 semanas y descansa 1 semana). Logró mejoría de la sintomatología, sin dolor o limitación de la marcha.
En septiembre se obtuvieron nuevas placas de rodilla, ahora con mínimas lesiones, y se decidió tomar nueva RM (Figura 8) que mostró tumor del espacio que afecta la porción central de la médula ósea, del tercio distal de contornos irregulares, espiculados con intensidad de señal heterogénea en todas las secuencias y mostró realce periférico con la aplicación de gadolinio, hipointenso en T1 e hiperintensa en T2, con afectación de la cortical por la toma de la biopsia. En octubre se ajustó el tratamiento con talidomida durante 7 días 2 veces al mes y continúa igual con dexametasona; Se indicó radioterapia a rodilla izquierda para tratar enfermedad residual.
Discusión
La frecuencia de lesiones óseas por MM en regiones como la escápula y en rodilla son raras y se reportan de 20 a 25% en comparación a regiones como la columna donde se presentan con mayor frecuencia.
El objetivo de los estudios de imagen en el diagnóstico y seguimiento de los pacientes con MM consiste en estudiar y reconocer el efecto de las células del MM en el sistema esquelético. En el pasado estos estudios incluyeron la serie ósea metastásica, tomografía computada y un estudio de medicina nuclear. En años recientes la imagen de RM de la médula ósea permite la visualización directa del tumor y de sus bordes. El estudio de las lesiones medulares permite valorar la extensión de la enfermedad y en los nuevos casos, acercar más al diagnóstico así como el seguimiento de la terapia. La tomografía por emisión de positrones se hace para el estudio de pacientes en quienes recurre la enfermedad y en los que no es fácil la detección en imagen de rutina.
Los hallazgos en RM reflejan muy de cerca el amplio espectro de propagación de la enfermedad. En pacientes en estadio I de MM en quienes son asintomáticos, se muestra un patrón de normalidad sin evidencia focal o difusa. En los estadios II y III de la enfermedad se observan otros patrones de imagen como el patrón micronodular en “sal y pimienta” que puede ser focal o difuso.
La imagen de RM se usa para determinar la localización exacta, tamaño y efecto compresivo así como fracturas que se asocian en el plasmocitoma y las lesiones difusas del mieloma. La imagen de RM también ayuda a precisar y definir con exactitud la terapia con radiación y evalúa la respuesta al tratamiento.
En los casos que se presentan en este informe, las lesiones osteolíticas se presentan en sitios en donde son más comunes en otros tumores de diferente estirpe histológico, pero estos en pacientes se diagnosticaron lesiones por MM de localizaciones raras. La RM ayudó a delimitar mejor las lesiones, evaluó adecuadamente la afectación a la médula ósea, valoró la extensión de la lesión, así como el seguimiento postratamiento.
Recomendaciones
El MM en sus etapas iniciales no presenta lesiones óseas o en algunos casos se encuentra una sola lesión (plasmocitoma). Son pacientes que requieren terapia de línea independiente de la presencia de la enfermedad ósea al momento del diagnóstico con evaluación por radiografía convencional. Sin embargo, los estudios de imagen de RM se debe considerar como un método de elección para el diagnóstico y seguimiento de la evolución al tratamiento médico12.
Conclusión
El MM es una neoplasia que afecta diferentes estructuras óseas y la columna vertebral es la localización más frecuente sin embargo se debe pensar en esta patología cuando se encuentra en otra localización.
En las últimas décadas el avance en el estudio del MM y las opciones terapéuticas disponibles para pacientes con esta enfermedad tienen como resultados mejoría de la sobrevida y aunque el examen histológico se considera el método de elección para el diagnóstico y evaluación de la enfermedad dentro de los estudios por imagen, en particular la RM, es un método importante no invasivo que no utiliza rayos X ya que ocupa electromagnetos y es útil para el diagnóstico probable de esta entidad, la caracterización de su patrón, la cuantificación de las lesiones focales, desempeña un papel clave en la detección de la enfermedad intramedular, extramedular y hace el diagnóstico diferencial con otras patologías como linfoma y metástasis.
También permite valorar de forma sistemática las lesiones en tejidos blandos y el seguimiento en la evolución del tratamiento así como sus complicaciones potenciales en las áreas de lesión; además, la resonancia magnética permite evaluar focalmente la enfermedad para la realización de biopsias de médula ósea de forma segura y llevar a cabo una evaluación postratamiento que permitirá valorar la enfermedad residual.
En los casos que se presentan hay lesiones por MM en localizaciones raras y se debe de pensar en esta patología cuando se encuentran una o más lesiones líticas en escápula o rodilla, que aunque en menor proporción, se pueden presentar en estas localizaciones, por lo que se debe considerar como diagnóstico diferencial. La RM aunada a una clínica adecuada nos permite llegar a una estadificación precisa de la enfermedad por MM. Lo cual proporciona al clínico mayores herramientas para establecer un tratamiento adecuado.











 nueva página del texto (beta)
nueva página del texto (beta)