Introducción
La enfermedad de Scheuermann, también conocida como cifosis juvenil o cifosis de Scheuermann, es una condición que afecta el desarrollo de la columna vertebral durante el periodo de crecimiento y se caracterizada por una cifosis estructural rígida de la columna torácica o toracolumbar.1 Esta patología, descrita por primera vez por Holger Werfel Scheuermann en 1920, presenta una prevalencia estimada de 0.4 a 8% en la población general, con una distribución predominante en el sexo masculino.2
La enfermedad de Scheuermann se manifiesta típicamente durante el periodo de crecimiento acelerado en la adolescencia, con predilección por el sexo masculino y un importante impacto en la calidad de vida de los pacientes afectados.3
La patogénesis de esta enfermedad continúa siendo parcialmente conocida; estudios recientes sugieren una etiología multifactorial que incluye factores genéticos, mecánicos y ambientales.4 Estudios de genética de poblaciones han identificado patrones de herencia autosómica dominante con penetrancia variable, y diversos estudios han documentado mayor incidencia en familiares de primer grado.5 Los análisis histopatológicos han revelado alteraciones en la osificación endocondral de los cuerpos vertebrales, con disrupciones en la organización del colágeno y anomalías en el proceso de mineralización.6
El diagnóstico se establece mediante criterios radiológicos específicos, siendo los más ampliamente aceptados los propuestos por Sorensen: acuñamiento vertebral anterior de al menos 5o en tres o más vértebras consecutivas.7 Sin embargo, la variabilidad en la presentación clínica y la superposición con otras condiciones patológicas pueden dificultar el diagnóstico temprano. Los estudios de imagen avanzados, incluyendo la resonancia magnética y la tomografía computarizada, han permitido una mejor caracterización de las alteraciones morfológicas y la identificación de condiciones asociadas.8
La historia natural de la enfermedad se ha analizado en diversos estudios longitudinales que han documentado su potencial de progresión durante el crecimiento y las posibles complicaciones a largo plazo. En seguimientos a largo plazo de pacientes con enfermedad de Scheuermann, aquellos no tratados presentaban mayor incidencia de dolor crónico, limitación funcional y alteraciones psicosociales.9 La progresión de la deformidad puede conducir a compromiso cardiopulmonar en casos severos, lo cual destaca la importancia del diagnóstico y tratamiento oportunos.10
El manejo terapéutico de la enfermedad de Scheuermann representa un desafío clínico significativo, requiriendo un enfoque individualizado basado en la edad del paciente, la magnitud de la deformidad, la presencia de síntomas y el potencial de crecimiento remanente.11 El tratamiento conservador está indicado en la mayoría de los casos y la intervención quirúrgica se reserva para casos severos con dolor intratable, que progresan a pesar del tratamiento conservador.12 A continuación, se presentan y analizan cinco casos de enfermedad de Scheuermann y se exponen recomendaciones para su tratamiento y seguimiento.
Presentación de los casos
Caso 1. Paciente masculino de 12 años con estatura de 1.65 m y peso de 43 kg (índice de masa corporal [IMC] 15.79, bajo peso). Acude por dolor en columna dorsolumbar de 4-5 años de evolución, que se exacerba al estar acostado y al cargar objetos pesados. Presenta hipercifosis, con prueba de Adams negativa. Deambulación adecuada con capacidad de realizar prueba punta-talón. La exploración de miotomas y dermatomas se encuentra sin alteraciones, sin datos de neurotensión ni sacroilitis. No presenta datos de radiculopatía ni señales de alarma. Los estudios de resonancia magnética nuclear (RMN) y radiografías confirman el diagnóstico de enfermedad de Scheuermann, evidenciando afectación de 4-5 vértebras y una cifosis dorsal de 60 grados. Se indica tratamiento con corsé y seguimiento en seis meses con radiografía de control (Tablas 1 y 2;Figura 1).
Tabla 1: Perfil demográfico, presentación clínica y exploración física de los pacientes con enfermedad de Scheuermann.
| Características | Caso 1 | Caso 2 | Caso 3 | Caso 4 | Caso 5 |
|---|---|---|---|---|---|
| Perfil demográfico | |||||
| Edad (años) | 12 | 14 | 16 | 24 | 33 |
| Sexo | Masculino | Masculino | Masculino | Masculino | Masculino |
| Estatura (metros) | 1.65 | 1.66 | 1.86 | 1.83 | — |
| Peso (kg) | 43 | 43 | — | 83 | — |
| Clasificación de IMC | Peso bajo | Peso bajo | — | Normal | — |
| Presentación clínica | |||||
| Motivo de consulta | Dolor columna dorsolumbar | Posible escoliosis | Joroba en espalda | Dolor irradiado a MPD y MTD | Dolor dorsal izquierdo |
| Síntomas principales | Dolor al acostarse y cargar peso | Dolor leve en región alta y baja | Sin dolor ni síntomas neurológicos | Dolor con parestesias en MPD | Dolor dorsal izquierdo, sensación de carga |
| Duración de síntomas (años) | 4-5 | — | — | — | 9 |
| Exploración física | |||||
| Marcha | Normal | Normal | Normal | Normal | Normal |
| Prueba punta-talón | Conservada | Conservada | Conservada | Conservada | Conservada |
| Reflejos | — | Normales | Normales | Hiperrefléxicos | Normales |
| Sensibilidad | Normal | Normal | Normal | Normal | Normal |
| Fuerza | Normal | Normal | Normal | Normal | Normal |
| Lasegue* | Negativo | Negativo | Negativo | Negativo | Negativo |
| Bragard‡ | Negativo | Negativo | Negativo | Negativo | Negativo |
| Test de Adams§ | Negativo | Positivo | Negativo | Negativo | Positivo |
- = no especificado. IMC = índice de masa corporal. MPD = miembro pélvico derecho. MTD = miembro torácico derecho.
* Signo de radiculopatía lumbar.
‡ Signo de irritación radicular lumbar.
§ Evalúa deformidades estructurales de la columna, diferenciando entre cifosis estructural de la postural.
Tabla 2: Hallazgos imagenológicos y tratamiento de los pacientes con enfermedad de Scheuermann.
| Características | Caso 1 | Caso 2 | Caso 3 | Caso 4 | Caso 5 |
|---|---|---|---|---|---|
| Hallazgos imagenológicos | |||||
| Cifosis | 60o | 50o | 70o | — | 65o |
| Escoliosis | No | Torácica derecha 15o | Leve lumbar, < 10o | — | Torácica izquierda 30o |
| Estudios de imagen | RMN y Rx | Espinograma | Rx panorámica | RMN | Rx y RMN |
| Rayos X | Hipercifosis, acuñamiento vertebral | Escoliosis derecha 15o, lumbar izquierda 10o, cifosis dorsal 50o | Acuñamiento vertebral dorsal, disminución del espacio discal de T5 a T9 | — | Escoliosis torácica, cifosis, lordosis |
| Hallazgos en RMN | Deshidratación discal y acuñamiento de vertebras T5 a T9 | — | — | Deshidratación discal T6-T9 y acuñamiento; deshidratación y abombamiento discal L5-S1 | Protrusión discal L4-L5, L5-S1 e irregularidad de plataformas T7-T11 |
| Tratamiento y seguimiento | |||||
| Corsé | Sí | Sí | No | No | No |
| Ejercicio | Sí | Sí | Sí | Sí | Sí |
| Medicamentos analgésicos | No | No | No | No | No |
| Seguimiento | Semestral | Semestral | Anual | Anual | Anual |
| Artrodesis | No | No | No | No | Si persiste el dolor |
| Risser | — | 4 | 4 | 5 | 5 |
| Potencial de progresión | — | Bajo | Bajo | Bajo | Bajo |
MPD = miembro pélvico derecho. MTD = miembro torácico derecho. RMN = resonancia magnética nuclear. Rx = rayos X.
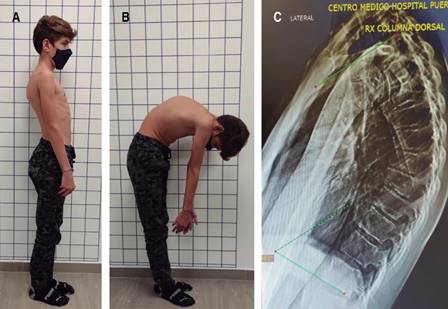
Figura 1: Perfil clínico y radiográfico del paciente 1. A) Vista lateral en bipedestación con evidente cifosis torácica aumentada, con postura compensatoria con retroversión pélvica. B) Prueba de Adams del paciente con cifosis rígida durante flexión que no se corrige con la maniobra y sugiere deformidad estructural característica del síndrome de Scheuermann. C) Radiografía lateral de columna dorsal en donde se observa acuñamiento vertebral, irregularidad de los platillos vertebrales, con nódulos de Schmorl y ángulo de cifosis de 55o.
Caso 2. Paciente masculino de 14 años con estatura de 1.66 m y peso de 43 kg (IMC 15.60, bajo peso). Consulta por deformidad de columna y dolor leve en región de espalda alta y baja. Marcha normal, fuerza y sensibilidad conservadas, reflejos normales. Test de Adams positivo con curva torácica derecha. Presenta aumento discreto de cifosis y bursa supraescapular derecha con discreto dolor a la palpación. El espinograma revela curva torácica derecha de aproximadamente 15o, curva lumbar izquierda de 10o y cifosis dorsal de 50o. Se le indicaron ejercicios fisioterapéuticos para corrección postural de hipercifosis y seguimiento semestral (Tablas 1 y 2;Figura 2).
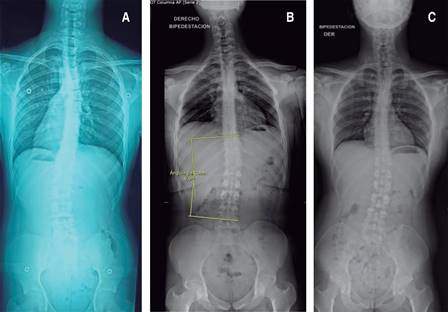
Figura 2: Perfil radiográfico de los pacientes 2, 3 y 4. A) Radiografía anteroposterior ( AP ) de columna del paciente 2 que muestra escoliosis torácica. B) Radiografía posteroanterior ( PA ) de columna del paciente 3 que indica escoliosis con medición de ángulo de Cobb de 8.9o. C) Radiografía PA de columna del paciente 4 que muestra escoliosis leve.
Caso 3. Paciente masculino de 16 años con estatura de 1.86 m que acude por presentar joroba en espalda, sin dolor ni síntomas neurológicos asociados. Presenta tono, trofismo, fuerza, reflejos, sensibilidad y arcos de movimiento normales. Sin maniobras de neurotensión ni disfunción sacroilíaca. Las radiografías panorámicas muestran cifosis dorsal de 70o, escoliosis lumbar leve no mayor a 10o, acuñamiento vertebral dorsal y disminución del espacio discal dorsal. Risser 5 en pelvis, que indica bajo potencial de progresión. Se establece plan de seguimiento cada seis meses con rayos X panorámicos. Pronóstico favorable dado el bajo potencial de progresión (Tablas 1 y 2;Figura 2).
Caso 4. Paciente masculino de 24 años con estatura de 1.83 m y peso de 83 kg (IMC 24.78, peso normal). Presenta dolor irradiado a miembro pélvico derecho y miembro torácico derecho. Deambulación normal con capacidad de realizar prueba punta-talón. Presenta hiperelasticidad y reflejos osteotendinosos hiperrefléxicos. Refiere parestesias en región glútea, lateral de muslo y pierna derechos. La RM muestra deshidratación discal dorsal con acuñamiento vertebral de T6 a T9. Se indican recomendaciones generales y se instruye continuar con actividad física para fortalecimiento muscular con cita anual (Tablas 1 y 2;Figuras 2 y 3).
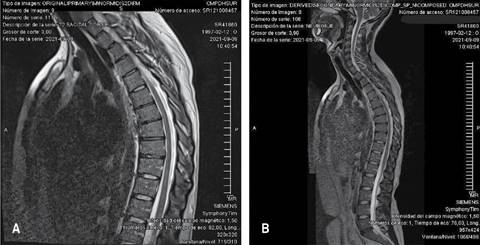
Figura 3: Imágenes de resonancia magnética de columna vertebral en secuencia sagital T2 del paciente 4. A) Se observa cifosis acentuada con acuñamiento vertebral anterior y nódulos de Schmorl en múltiples niveles torácicos, con irregularidad de los platillos vertebrales torácicos. B) La médula espinal tiene morfología y señal normal, sin evidencia de compresión medular y preservación relativa de segmentos lumbares.
Caso 5. Paciente masculino de 33 años con antecedente de escoliosis desde los 11 años. Usa calza de 1.4 cm en lado izquierdo y realiza caminata diaria de una hora. Marcha normal, prueba punta-talón conservada con apoyo monopodálico, movilidad completa de columna lumbar, prueba de Adams positiva con giba lumbar derecha. Presenta aumento de cifosis dorsal en vista lateral. Reflejos, sensibilidad y fuerza conservados. Lasegue y Bragard negativo. Se prescriben ejercicios y posturas específicas para espalda e hipercifosis dorsal. Alta con seguimiento anual, con posibilidad de valorar artrodesis de columna dorsal si persiste la sintomatología (Tablas 1 y 2).
Discusión
Esta serie de casos presenta un patrón demográfico consistente con la literatura existente sobre enfermedad de Scheuermann. La totalidad de los pacientes son de sexo masculino, con una distribución bimodal de edad: un grupo de adolescentes (12-16 años) y un grupo de individuos adultos (24-33 años). Es notable que los pacientes adolescentes presentan un índice de masa corporal bajo (IMC < 16), mientras los adultos tuvieron peso normal.
En términos de manifestaciones clínicas, los pacientes muestran un espectro heterogéneo, siendo los motivos de consulta deformidades anatómicas como giba dorsal acompañados de dolor crónico en cuatro de cinco pacientes; con componente radicular en sólo uno de ellos. El dolor se incrementa en algunos enfermos con ciertas actividades, como estar acostado o cargar peso. La mayoría de los pacientes mantienen función neurológica normal con reflejos, sensibilidad y fuerza conservados. La marcha se mantiene funcional en todos los casos y la prueba punta talón está conservada. Sin embargo, el resultado de las pruebas ortopédicas específicas muestra mayor variabilidad. El test de Adams documentó diferentes patrones de giba, desde casos negativos hasta gibas significativas con predominio torácico o lumbar.
La deformidad cifótica es un hallazgo constante, pero con variaciones en su severidad, y frecuentemente se acompaña de escoliosis de grado variable. Se encontró una variabilidad significativa tanto en el plano sagital como coronal. En el plano sagital, la cifosis dorsal oscila entre 50o y 70o, presentándose los casos más severos en un adolescente de 16 años (70o) y en un adulto de 33 años (65o), mientras que los casos más leves se observaron en individuos más jóvenes. En el plano coronal, los pacientes presentan deformidades escolióticas con un espectro desde curvas leves (< 10o) hasta moderadas (30o torácica izquierda), con algunos casos que presentaron patrones de doble curva. Además, los cambios estructurales incluyen con frecuencia acuñamiento vertebral de 4-5 vértebras, con cambios discales más prominentes en adultos.
Por tanto, la variabilidad en los patrones de deformidad sugiere que la enfermedad de Scheuermann puede manifestarse con diferentes combinaciones de alteraciones sagitales y coronales.13 La presencia de escoliosis asociada es común, aunque generalmente de magnitud leve a moderada. Mientras, que los cambios discales y vertebrales son más complejos en adultos, lo que sugiriere una progresión natural de la patología.14
Sin embargo, es destacable que, a pesar de la deformidad estructural, la funcionalidad general se mantiene bien preservada en todos los casos, con preservación de arcos de movilidad. Esta preservación funcional contrasta con la variabilidad en la presentación del dolor y la deformidad, sugiriendo que la severidad de los cambios estructurales no necesariamente correlaciona con el impacto funcional de la enfermedad.15
La presencia de curvas escolióticas asociadas podría representar un mecanismo compensatorio a la deformidad cifótica primaria. Además, la distribución asimétrica de cargas podría explicar el desarrollo de manifestaciones secundarias como bursitis en uno de los pacientes (caso 2), cuya bursitis supraescapular derecha podría estar relacionada con la curva torácica derecha de 15o, es decir, del mismo lado afectado.
En términos de tratamiento, el manejo conservador fue la decisión seleccionada, lo que coincide con recomendaciones actuales. Primero, el uso de corsé (indicado en un paciente de 12 años) concuerda con las recomendaciones para pacientes en crecimiento con cifosis > 45o.16 De hecho, tres de nuestros pacientes eran adolescentes y el grado de su cifosis osciló entre 50o y 70o. Entre los tipos de órtesis empleados se encuentran la tipo Milwaukee y las TLSO (Thoraco-Lumbo-Sacral Orthosis).17 El éxito del tratamiento con corsé/órtesis oscila entre 69-88% en adolescentes.18
Segundo, es recomendable indicar ejercicios enfocados en la estabilización, fortalecimiento, elongación y postura para todos los pacientes.19 Entre los grupos musculares blanco se encuentran los principales de la columna -como los erectores espinales, multífidos y rotadores profundos- con la finalidad de contrarrestar la cifosis progresiva, mejorar el control postural y fortalecer los estabilizadores posteriores.20 También, el complejo escapular (trapecio medio y bajo, romboides y serrato anterior) con la finalidad de corregir la protracción escapular, mejorar la alineación torácica y optimizar la mecánica escapulotorácica.21 Así mismo, el core abdominal (transverso, oblicuos internos y multífidos) para mejorar la estabilidad global, optimizar el control lumbopélvico y prevenir compensaciones. Los ejercicios, además, permiten una mejoría del dolor en 70% de adultos.22
Tercero, el dolor debe tratarse con un enfoque integral basado en intervenciones no farmacológicas como terapia física, en la modificación de posturas y actividades para lograr ergonomía en sus actividades, pausas de descanso y control de carga, así como el uso de dispositivos de soporte como el calzado adaptado.23 El manejo farmacológico de dolor se puede emplear temporalmente, limitando su uso a un periodo corto mientras el manejo no farmacológico proporciona alivio.24
La intervención quirúrgica se reserva para casos severos (cifosis > 75o) con dolor intratable o progresión documentada a pesar del tratamiento conservador, con déficits neurológicos, compromiso cardiopulmonar y mala plasticidad.25 Los objetivos de la cirugía son: corregir la deformidad, aliviar el dolor, mejorar la alineación de la columna, preservar los segmentos en movimiento y reducir el riesgo de cifosis. La corrección quirúrgica no debe exceder el 50% de la deformidad inicial.26 El uso instrumentación segmentaria moderna y técnicas de corrección tridimensional en la actualidad son alternativas para la enfermedad de Scheuermann.27
Los abordajes simples (sólo anteriores o sólo posteriores) se han indicado con deformidades que muestras una baja capacidad de corrección y los enfoques combinados están indicados en curvas de 75o o más que no se corrigen a menos de 50o en radiografías laterales de hiperextensión.28 Otros autores reportaron que la corrección quirúrgica con un abordaje anterior con fusión intercorporal con un sistema de distracción Harrington logró una corrección quirúrgica con una deformidad promedio residual de 60o.29 En una revisión de 1,070 casos de enfermedad de Scheuermann, los pacientes con abordaje combinado tendieron a presentar mayor frecuencia de complicaciones, estancias hospitalarias más prolongadas y mayor costo.30 Mientras en una revisión sistemática y metaanálisis se encontró que el abordaje posterior con osteotomía de acortamiento posterior corrigió la cifosis de Scheuermann de manera similar al abordaje anterior-posterior combinado.31 Por tanto, el abordaje simple parece ser igual o mejor alternativa que el combinado.
En cuanto a observación y seguimiento, la periodicidad puede variar desde cada 3-6 meses en adolescentes y anual en adultos maduros, con base en el potencial de progresión de acuerdo a la evaluación de Risser. Ya que se ha establecido que el potencial de progresión de la deformidad está íntimamente ligado con la madurez esquelética, siendo mayor el riesgo de progresión en los pacientes con menor madurez esquelética.32 El seguimiento se debe enfocar en reforzar la adherencia a la terapia física, la evaluación funcional, el monitoreo de las deformidades y la detección oportuna de nuevos síntomas como datos de radiculopatía.33
Se deben emitir recomendaciones generales y dar soporte a los pacientes para que mantengan funcionalidad, calidad de vida, adherencia al tratamiento, la independencia en las actividades de la vida diaria y aprendan la autogestión de la enfermedad. Esto sin dejar de enfatizar en la importancia del soporte familiar y la educación al paciente y su familiar.34
Finalmente, y no menos importante es recomendable dirigir medidas para detectar oportunamente los casos ya que a menor edad de diagnóstico y tratamiento, se puede mejorar el pronóstico de los pacientes y limitar la progresión de la deformidad.35
Investigaciones futuras en el campo deberían centrarse en mejorar nuestra comprensión de los mecanismos patogénicos subyacentes a la enfermedad de Scheuermann, en la comprensión más profunda de la biomecánica y las bases moleculares de esta enfermedad para proporcionar nuevas perspectivas de tratamiento que pudiesen mejorar el pronóstico de los pacientes.36
Entre las fortalezas del estudio se encuentran el seguimiento sistemático de los pacientes, la documentación detallada de hallazgos clínicos y radiológicos, y la implementación de un protocolo de tratamiento estandarizado. Así mismo, el uso de múltiples modalidades de imagen, incluyendo radiografías convencionales y resonancia magnética, permitió una caracterización adecuada de las alteraciones estructurales.
Las limitaciones del estudio incluyen el tamaño reducido de la muestra, que dificulta la generalización de los hallazgos, la ausencia de mediciones estandarizadas de resultados funcionales y calidad de vida, y el seguimiento relativamente corto en algunos casos.
Conclusiones
Esta serie de casos destaca la importancia del diagnóstico temprano y el manejo individualizado de la enfermedad de Scheuermann. Los hallazgos demográficos coinciden con la literatura internacional, que reporta una predominancia masculina y una presentación bimodal con picos en la adolescencia y edad adulta temprana. El rango de cifosis encontrado (50o-70o) es concordante con series internacionales previas, aunque algunos estudios reportan casos más severos con ángulos superiores a 75o.
La presentación clínica heterogénea observada en nuestros pacientes, que incluye desde casos asintomáticos hasta aquellos con dolor crónico significativo, refleja la variabilidad descrita en la literatura. Un hallazgo notable es la alta frecuencia de escoliosis asociada en nuestra serie, lo cual coincide con estudios recientes que sugieren mayor prevalencia de deformidades combinadas de lo previamente reconocido.
El abordaje terapéutico conservador implementado, basado en una combinación de soporte ortopédico, ejercicios específicos y modificaciones posturales, demostró ser efectivo en mantener la funcionalidad, alineándose con las recomendaciones actuales de las guías internacionales. La ausencia de casos que requirieran intervención quirúrgica en nuestra serie podría reflejar un sesgo de selección o la efectividad del manejo conservador temprano.
Es importante destacar la necesidad de un seguimiento regular, particularmente durante el periodo de crecimiento, para optimizar los resultados a largo plazo. Estudios futuros con cohortes más grandes, seguimiento prolongado y mediciones estandarizadas de resultados serán valiosos para establecer la efectividad comparativa de diferentes estrategias de tratamiento y determinar factores pronósticos específicos.











 nueva página del texto (beta)
nueva página del texto (beta)



