Introducción
La parálisis facial periférica (PFP) es una afección aguda del nervio facial (VII par craneal) que afecta a la conducción nerviosa de los músculos faciales, con una incidencia anual de 11-53 casos por cada 100,000 personas. Afecta por igual a hombres y mujeres, siendo más común entre los 15 y 45 años1. Resulta en alteraciones sensoriales y motoras como paresia de la musculatura facial2, incontinencia oral, dificultad para parpadear, alteraciones del gusto, salivación y lagrimeo; hiperacusia e hipoestesia en el conducto auditivo externo3. El impacto de la parálisis facial puede generar también problemas psicológicos y sociales debido a la desfiguración facial4,5.
Algunas revisiones sistemáticas4-8 mencionan que aplicar ejercicio tempranamente es beneficioso en la recuperación, mejorando principalmente la movilidad, la simetría facial, la función y la disminución de las sincinesias. Sin embargo, el 70% de los pacientes diagnosticados con PFP recibe únicamente tratamiento farmacológico9.
La facilitación neuromuscular propioceptiva (FNP) es una modalidad terapéutica que ha mostrado resultados positivos en cuanto a la recuperación de la función facial, logrando una mejoría más rápida en comparación con otras modalidades convencionales como masajes o ejercicios activos frente al espejo2. Este concepto terapéutico se centra en el control motor de los movimientos faciales por medio de diversos estímulos propioceptivos con el objetivo de mejorar la respuesta motora mediante la estimulación de los receptores del sistema neuromuscular2,10.
Aunque la FNP ha mostrado resultados favorables en la recuperación de la función facial, existen limitaciones como la combinación con otras modalidades terapéuticas y la reproducibilidad del tratamiento, ya que su aplicación no está claramente descrita7-11.
El propósito de esta serie de casos fue aplicar una propuesta de tratamiento específica y detallada del concepto de FNP con la finalidad de describir sus efectos en la recuperación de la función facial y contribuir a la comprensión del impacto de la terapia física sobre las secuelas residuales, sin la influencia de otros tratamientos farmacológicos.
Descripción de casos
Para la elaboración de esta serie de casos se utilizaron las directrices establecidas por la guía CARE12 (Clinical Case Reporting) para la presentación de informes de casos clínicos. Participaron seis pacientes con diagnóstico de PFP aguda con rango de edad de 12-64 años, los antecedentes clínicos se muestran en la tabla suplementaria 1. Se establecieron los siguientes criterios de inclusión: diagnóstico de PFP idiopática en etapa aguda y/o subaguda, con un mínimo de dos semanas de evolución y consentimiento firmado de participación. Como factores de exclusión se consideraron: pacientes con parálisis facial de origen traumático, quirúrgico, oncológico o central, y pacientes que realizaban otros protocolos de tratamiento. Se eliminaron del estudio a aquellos pacientes que no cumplieron con un mínimo de 10 sesiones de tratamiento.
Evaluación clínica
Los pacientes fueron evaluados antes y después del tratamiento. La función facial se evaluó por medio de la escala Daniels, la Sunnybrook Facial Grading Scale (SFGS) y la versión modificada del modelo de Hontanilla y Aubá13. Para valorar fuerza y movimiento se utilizó la escala Daniels en cinco de las expresiones faciales descritas por la SFGS14.
La simetría facial se evaluó con dos instrumentos, la SFGS y el modelo propuesto por Hontianilla y Aubá. La SFGS evalúa la funcionalidad en reposo, el movimiento y la presencia de sincinesias, otorga puntuación mínima de cero (parálisis total) y máxima de 100 (funcionalidad normal). El otro instrumento de valoración de la simetría facial en reposo fue por medio de un método de evaluación cuantitativa utilizando una versión modificada del modelo propuesto por Hontanilla y Aubá13 mediante el programa Kinovea y se sobrepuso la fotografía del paciente en el diagrama de dispersión colocando siete marcadores faciales (Fig. 1). Esto permitió realizar una comparación entre la hemicara derecha e izquierda, se obtuvieron los puntos cardinales de forma individual, tomando como referencia únicamente el eje de la Y de cada uno de estos puntos, ya que una de las características de la PFP es la disfunción motora que resulta en la desfiguración facial.
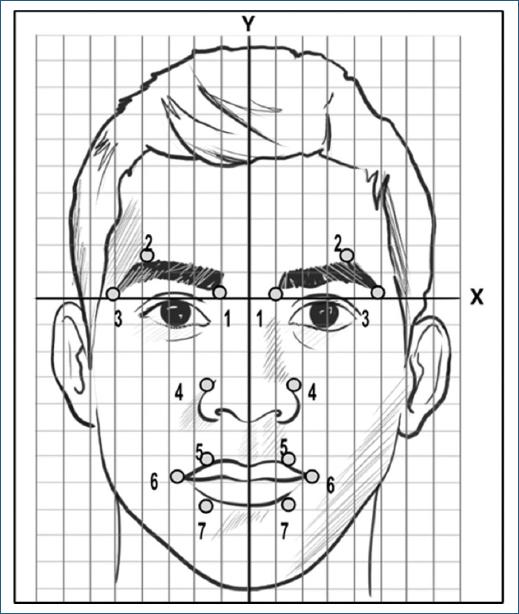
Figura 1 Marcadores faciales del análisis cuantitativo de simetría facial por puntos de dispersión. 1, porción medial de la ceja; 2, porción media de la ceja; 3, porción externa de la ceja; 4, ala de la nariz; 5, porción media del labio superior; 6, comisura labial; 7, porción media del labio inferior.
Intervención
El protocolo de intervención fue diseñado por un fisioterapeuta con formación avanzada en el concepto FNP, el cual tiene como objetivo mejorar la respuesta motora mediante la estimulación de los receptores del sistema neuromuscular, por medio de estimulación propioceptiva (musculares, tendinosos y articulares) y exteroceptiva (receptores cutáneos, visuales, auditivos y vestibulares)10.
El diseño de este protocolo se basó en los fundamentos del concepto FNP (principios y procesos básicos, técnicas y filosofía), tomando en consideración las deficiencias motoras y principales hallazgos clínicos de la PFP (Tabla 1)10. Los objetivos terapéuticos se propusieron en tres etapas según la función facial. Para establecer el estadio de cada paciente, y por lo tanto la técnica que utilizar, al inicio de cada sesión el paciente fue evaluado mediante la escala de Daniels para determinar el grado de fuerza y movilidad de las expresiones faciales utilizando los movimientos descritos por la SFGS.
Tabla 1 Categorías de la escala de Daniels para elegir la técnica FNP (facilitación neuromuscular propioceptiva) que aplicar según los objetivos
| Categorías de la escala de Daniels | Técnica | Objetivos |
|---|---|---|
| 0 y 1 | Estiramientos repetidos al inicio del rango de movimiento | Facilitar la iniciación del movimiento |
| Mejorar la disposición de los músculos a la contracción | ||
| Reclutar el mayor número de unidades motoras | ||
| 2 y 3 | Iniciación rítmica | Enseñar el movimiento |
| Facilitar la iniciación del movimiento | ||
| Mejorar la coordinación y sentido del movimiento | ||
| Ayudar al paciente a relajarse y/o regular el tono | ||
| 4 | Combinación de isotónicos | Control del movimiento activo |
| Mejorar la coordinación intermuscular | ||
| Incrementar el rango activo del movimiento | ||
| Fortalecimiento muscular | ||
| Entrenamiento funcional y control excéntrico del movimiento |
La intervención terapéutica se realizó dos veces por semana con una duración de 45 minutos, el número de intervenciones fue dependiente de la evolución de cada uno de los pacientes; en cuanto al número de series y repeticiones, se tomó en consideración la capacidad funcional del paciente evitando llegar a la fatiga muscular.
Resultados
Los hallazgos clínicos observados fueron asimetría en reposo y movimiento, sincinesias, lagrimeo, sequedad ocular, signo de Bell positivo y origen idiopático para la PFP.
Con respecto al número de sesiones, se observó variabilidad en la recuperación. Tres de los pacientes (Px3, Px4 y Px5) recibieron 10 sesiones, los pacientes Px1 y Px6 recibieron 20 y el Px2, 15 sesiones. Esta diferencia en el número de sesiones refleja una variabilidad en la respuesta al tratamiento y en la recuperación de cada caso.
Función facial: simetría en reposo, movimiento voluntario y sincinesias
La SFGS mostró una diferencia favorable para todos los pacientes, observándose una mediana en la valoración inicial de 23.5 (rango: 18-48) y final de 89.5 (rango: 72-100) respectivamente, lo que se interpreta con mejoría en los tres dominios de la escala: simetría en reposo, movimiento voluntario y sincinesias.
Los valorares de la SFGS individualmente (Tabla 2) mostraron los siguientes valores: Px1 76 ptos. (inicial 22-final 98), Px2 43 ptos. (inicial 48-final 91), Px3 56 ptos. (inicial 27-final 83), Px4 70 ptos. (inicial 18-final 88), Px5 77 ptos. (inicial 23-final 100) y Px6 48 ptos. (inicial 24-final 72).
Tabla 2 Resultados de evaluación de la función facial: análisis cuantitativo de simetría facial y SFGS
| PX | Número de sesiones | Puntaje de SFGS | Análisis cuantitativo de simetría facial Puntos de dispersión de los marcadores faciales | |||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| C. sup | C. med | C. inf | ||||||||||||||||
| Inicial | Final | Dif | 1I | 1F | 2I | 2F | 3I | 3F | 4I | 4F | 5I | 5F | 6I | 6F | 7I | 7F | ||
| 1 | 20 | 22 | 98 | 76 | 20.4 | 1.3 | 21.6 | 2.7 | 6.0 | 0 | 3.6 | 0 | 6.0 | 0.6 | 12 | 0.6 | 2.4 | 0.6 |
| 2 | 15 | 48 | 91 | 43 | 1.3 | 0 | 8.3 | 0.6 | 6.1 | 0 | 3.3 | 0.5 | 1.1 | 0 | 0 | 0 | 2.2 | 0.6 |
| 3 | 10 | 27 | 83 | 56 | 3.0 | 0.5 | 1.8 | 0.9 | 3.0 | 0 | 4.2 | 0.2 | 4.2 | 0 | 4.2 | 0 | 1.8 | 0 |
| 4 | 10 | 18 | 88 | 70 | 10.6 | 1.7 | 14.3 | 9.3 | 14 | 3.9 | 6.0 | 0 | 6.8 | 1.8 | 11.3 | 1.8 | 6.0 | 2.5 |
| 5 | 10 | 23 | 100 | 77 | 3.9 | 0.6 | 0.8 | 0.6 | 3.7 | 0.6 | 1.7 | 0.2 | 0.4 | 0 | 1.5 | 0 | 1.4 | 0.6 |
| 6 | 20 | 24 | 72 | 48 | 21.6 | 19.1 | 43.3 | 10.6 | 17.3 | 4.2 | 23.8 | 4.2 | 10.8 | 4.2 | 32.4 | 4.2 | 6.4 | 4.2 |
| Mediana | 23.5 | 89.5 | 63 | 7.25 | 0.95 | 11.3 | 1.8 | 6.05 | 0.3 | 3.9 | 0.2 | 5.1 | 0.3 | 7.75 | 0.3 | 2.3 | 0.6 | |
C. inf: cuadrante inferior (boca); C. med: cuadrante medio (nariz); C. sup: cuadrante superior (ceja y ojos); Px: número de paciente; SFGS: Sunnybrook facial grading scale.
Análisis de simetría facial
Los resultados del análisis de simetría facial en reposo se presentaron mediante la diferencia en los puntos de dispersión entre el lado izquierdo y derecho de la cara para cada uno de los siete marcadores faciales establecidos (Tabla 2). En todos los pacientes se observó una disminución de los valores en los siete marcadores faciales tras el tratamiento, lo que sugiere que a medida que los valores se acercan a cero, el grado de simetría facial mejora.
El cuadrante superior (marcadores 1, 2 y 3) reportó los siguientes valores: marcador 1 mediana 1I 7.25 (rango: 1.3-21.6) y mediana 1F 0.95 (rango: 0-19.1), el marcador 2 mediana 2I 11.3 (rango: 0.8-43.3) y 2F 1.8 (rango: 0.6-10.6), el marcador 3 mediana 3I 6.05 (rango: 3.0-17.3) y mediana 3F 0.3 (rango: 0-4.2). Estos datos muestran una disminución de la asimetría en las valoraciones finales (1F, 2F y 3F), lo cual indica una mejoría de la simetría facial en reposo de la sección superior de la cara (ojos y cejas).
Los cuadrantes medio (marcador 4) e inferior (marcadores 5, 6 y 7) también presentaron cambios favorables tras la intervención, sin embargo el cuadrante que presentó mayor disminución de los valores finales con respecto a los iniciales fue el superior.
Los resultados obtenidos indican que el paciente Px5 obtuvo la mejor recuperación en términos de función facial, según lo reportado por la SGFS (inicial 23-final 100). En cuanto al análisis de simetría facial en reposo, el paciente Px1 mostró el mayor beneficio en la medición posterior al tratamiento, con marcadores FNP: 1 (20.4-1.3), 2 (21.6-2.7), 3 (6.0-0), 4 (3.6-0), 5 (6.0-0.6), 6 (12-0.6) y 7 (2.4-0.6) (Tabla 2). Por otro lado, el paciente Px6 presentó la mayor asimetría facial inicial (1I 21.6, 2I 43.3, 3I 17.3, 4I 23.8, 5I 10.8, 6I 32.4 y 7I 6.4).
Discusión
El presente estudio apoya y contribuye con la eficacia de la intervención FNP, especialmente en aquellos pacientes con un grado inicial de fuerza facial bajo (0-1 según la escala de Daniels), con la incorporación de técnicas como los estiramientos repetidos al inicio del rango de movimiento, que a pesar de su controversia por la ausencia de husos neuromusculares parece haber contribuido positivamente a la mejora en la activación neuromuscular. Además de una recuperación de la función facial en un menor número de sesiones y con mayor mejora en comparación con estudios previos.
Un ensayo clínico realizado por Kumar et al.15 empleó las mismas técnicas utilizadas en este estudio (iniciación rítmica, estiramientos repetidos y combinación de isotónicos), combinadas con otras modalidades terapéuticas en las que se reportan resultados efectivos al utilizar SFGS como método de medición, obteniendo un promedio inicial de 18.2 puntos y final de 67.4 puntos tras 24 sesiones. Khanzada et al.16 realizaron un estudio con la aplicación FNP en combinación con terapia de electroestimulación, reportaron resultados favorables, mostrando mejoría de un promedio inicial de 27 puntos al promedio final de 81.5 puntos con una duración de tres semanas. En este estudio se observaron mejores resultados, con un promedio final de 88.6 en un menor número de sesiones (14 sesiones promedio), aplicando únicamente FNP.
Monini et al.9 y Barbara et al.11 evaluaron la recuperación de la función facial mediante la escala de House-Brackmann, en la que ambos describen el mismo modelo de intervención dividiendo el rostro en tres secciones. Utilizaron los principios de estiramiento, resistencia, contacto manual y comando verbal, obteniendo mejores resultados en el grupo FNP, del cual se menciona que los pacientes tenían 20 veces más probabilidades de mejorar tres grados o más en comparación con aquellos pacientes que solo recibieron tratamiento farmacológico.
En el presente estudio de casos se propuso un protocolo basado en el concepto FNP como único método de intervención. Este plantea detalladamente la propuesta de intervención en tres diferentes fases, utilizando para cada fase una técnica específica con el propósito de brindar un abordaje replicable y factible. Sin embargo, la aplicación de la técnica estiramientos repetidos genera controversia y nos reservamos el recomendar su aplicación bajo el criterio de quienes la apliquen, ya que actualmente se sabe que la musculatura facial carece de propioceptores especializados como los husos neuromusculares y órgano tendinoso de Golgi. A pesar de esto, fue una de las fases en las que mejores resultados se observaron en músculos con un grado de fuerza inicial de 0-1 en escala de Daniels. Se postula que posiblemente haya existido una mejoría en la activación neuromuscular gracias a la presencia de mecanorreceptores cutáneos que se han descrito recientemente en estudios histológicos17-19 y que al parecer tienen un papel importante en la función propioceptiva de los músculos craneofaciales.
Conclusión
Con base en los resultados descritos en la presente serie de casos, se observaron cambios positivos en la recuperación de la función facial con la intervención FNP aplicada: reducción en la asimetría facial en reposo, incremento de la movilidad y ausencia de sincinesias. Se requieren más estudios para validar su eficacia.
Contribución de los autores
C.R. Palma-Reyes contribuyó en todos los procesos según la taxonomía de CRediT. K.P. Navarro-Arias contribuyó en la curación de datos, investigación, metodología, software y escritura-borrador original según la taxonomía de CRediT. J.E. Barrera-Reséndiz contribuyó en el análisis formal, visualización, metodología y escritura-validación revisión todos los procesos según la taxonomía de CRediT. A.C. Cintra-Viveiro contribuyó en la validación y escritura-validación revisión según la taxonomía de CRediT.











 nueva página del texto (beta)
nueva página del texto (beta)


