Introducción
La isquemia aguda es una emergencia médica en la cual se presenta una interrupción abrupta del flujo sanguíneo arterial. Es una de las complicaciones más graves de la enfermedad arterial periférica, ya que puede llevar a lesiones irreversibles de la extremidad comprometida e incluso generar desenlaces fatales1. Aunque la isquemia aguda de miembros superiores es menos frecuente en comparación con la isquemia de miembros inferiores, puede causar un severo deterioro funcional y discapacidad2; su incidencia se estima entre 0,86 a 1,3 casos por cada 100,000 habitantes al año3 y es más frecuente en mujeres4. El diagnóstico es principalmente clínico y debe ser rápidamente establecido, para iniciar las estrategias de restauración del flujo sanguíneo1,2,5. Una vez superada la urgencia y dado el manejo respectivo, es imprescindible estudiar la causa de la enfermedad, con el fin de establecer un tratamiento específico de esta, ya que de no realizarse supone un riesgo de nuevos eventos, bien sea de la misma zona comprometida o de otras1.
En el presente reporte describimos el caso de una paciente joven que presentó una isquemia aguda del miembro superior derecho. Fue necesario realizar de manera urgente arteriografía más trombectomía para prevenir perdida de la extremidad y otras complicaciones de morbilidad o mortalidad.
Caso clínico
Paciente de sexo femenino de 34 años con antecedente de hipotiroidismo sin manejo médico, que ingresó por cuadro clínico de un día de evolución, dado por aparición súbita de dolor y parestesias en miembro superior derecho, al examen físico presentaba cianosis generalizada en pulpejos de la mano y frialdad distal (Fig. 1A). Se le toman paraclínicos al ingreso que evidencia como hallazgos de importancia anemia normocítica normocrómica sin criterios transfusionales, hormona estimulante de la tiroides elevada, hipercolesterolemia (colesterol total 235 mg/dl, colesterol vinculado a lipoproteínas de baja densidad 192.7) e hipertrigliceridemia (234 mg/dl). Por hallazgos clínicos se sospechó de síndrome isquémico agudo, por lo que se le solicitó valoración por medicina interna y cirugía vascular. Fue valorada por el servicio de medicina interna, donde confirmaron el diagnóstico de isquemia aguda por ausencia de pulso radial y frialdad del antebrazo y mano, por lo cual inició anticoagulación con infusión de heparina sódica y traslado a unidad de cuidado intermedio para vigilancia estrecha. El servicio de cirugía vascular periférica valoró a la paciente, encontrando ausencia de pulso radial, además de presencia de frialdad localizada en el antebrazo y la mano con cianosis subungueal, por lo que la sensibilidad se encontraba disminuida pero sin déficit motor en el antebrazo o la mano, razón por la cual se clasificó la isquemia como Rutherford IIA y se indicó realización de arteriografía periférica.
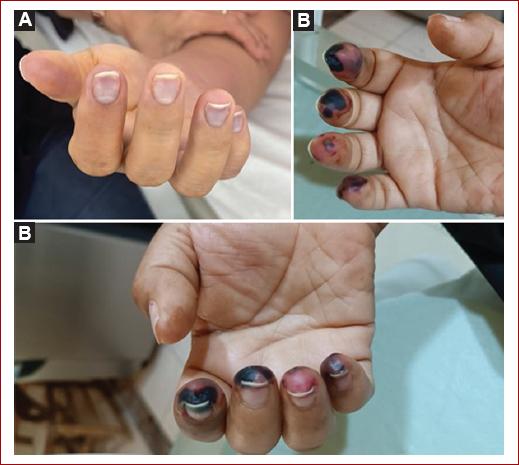
Figura 1 Miembro superior derecho. A: presencia de cianosis generalizada en pulpejos de la mano. B y C: fotografías en dos diferentes ángulos donde se observa la aparación.
Durante la estancia en unidad de cuidado intermedio se evidencia progresión de cianosis y frialdad de la extremidad, con llenado capilar mayor a 5 segundos, por esto es revalorada por cirugía vascular, confirmando progresión de la lesión, con aparición de zonas de necrosis en regiones subungueales, razón por la cual se realiza de urgencia arteriografía periférica + trombectomía (Figs. 1B y 1C). Durante el procedimiento quirúrgico se evidencia a nivel de la primera porción de la arteria subclavia presencia de lesión trombótica oclusiva del 70% con alto riesgo embolígeno (Fig. 2A), por lo que se procede a realizar trombectomía con sistema Solent de Angiojet. Sin embargo persiste con estenosis residual de más del 30% por un coágulo crónico, por lo que se decide fijar con un stent de nitinol 8 x 60 para disminuir el riesgo embólico (Fig. 2B). Igualmente, a nivel distal de la arteria braquial se evidencia oclusión del 90% con ausencia de flujo a arteria cubital, radial e interóseas (Fig. 3A), por lo que se realiza trombectomía más paso de balón de angioplastia de 3A a largo de la arteria radial, logrando recanalización completa (Fig. 3B).
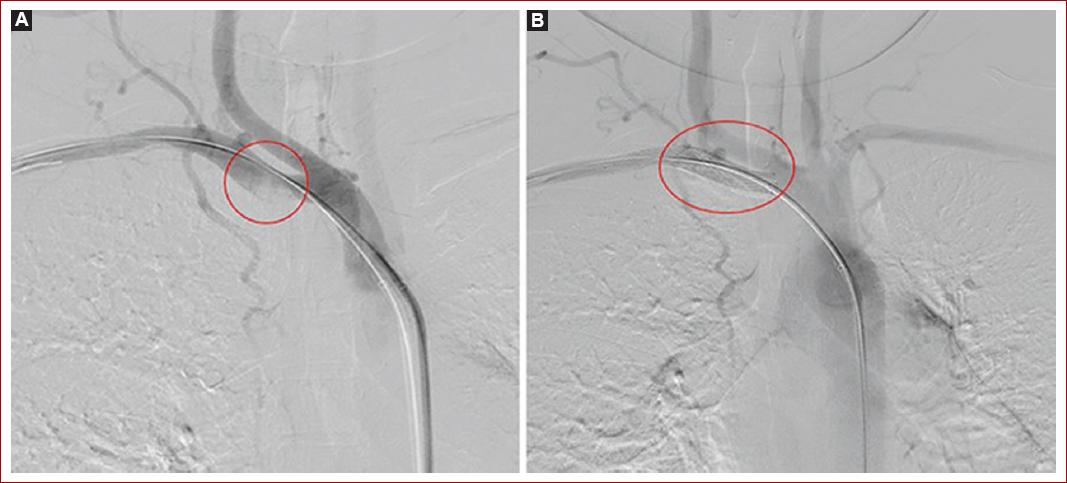
Figura 2 Arteriografía periférica de arteria subclavia derecha + trombectomía. A: imagen de trombo agudo en la primera porción de la arteria subclavia derecha con estenosis de más del 70%. B: recanalización completa de la lesión con stent de nitinol 8 x 60 respetando la salida de la arteria carótida.
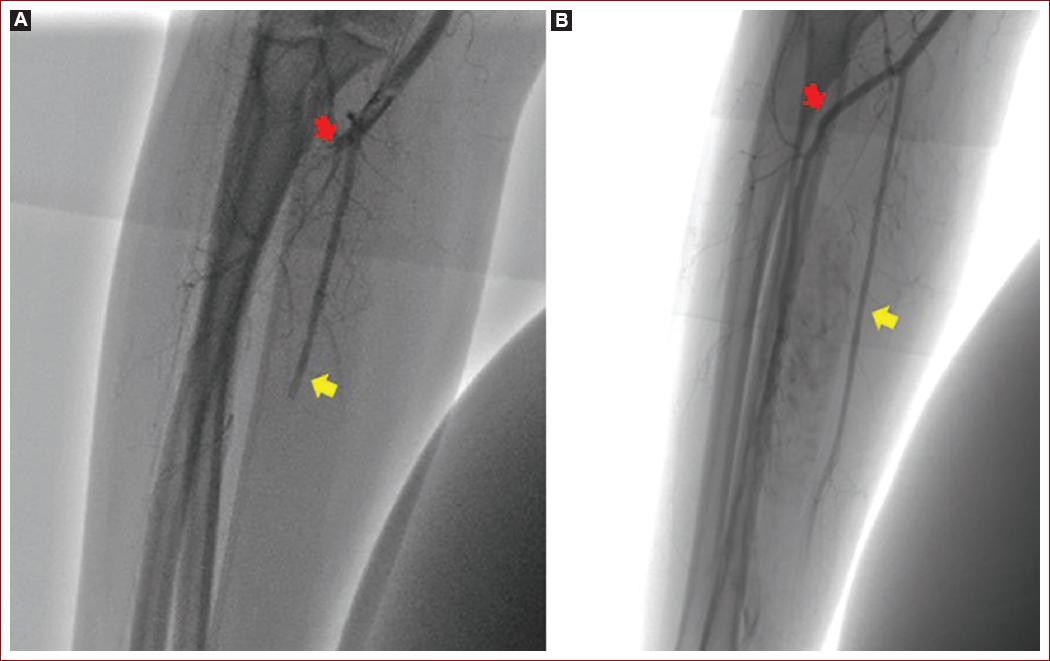
Figura 3 Arteriografía periférica vasos infracondilios + trombectomía. A: oclusión completa de arteria radial (flecha roja) y cubital (flecha amarilla). B: recuperación de flujo arterial en arteria radial (flecha roja) y cubital (flecha amarilla) posterior a trombectomía percutánea.
Reingresa a unidad de cuidado intermedio estable, sin necesidad de soporte vasoactivo, con saturación dentro de parámetros de normalidad, extremidades con pulsos radiales presentes y simétricos, con coloración violácea y áreas de necrosis ya establecidas en pulpejos. Continúa en vigilancia por alto riesgo de reestenosis, isquemia aguda y pérdida funcional de la extremidad. Al tercer día postoperatorio se le indica traslado a hospitalización para continuar manejo por cirugía vascular y medicina interna. En su primer día de estancia hospitalaria se le realiza ecografía Doppler arterial y venosa de miembros superiores, en la cual se descartan alteraciones en los flujos sanguíneos, por lo que se continúa igual manejo con anticoagulación plena y doble antiagregación. Por otro lado, el servicio de medicina interna indicó estudios complementarios para definir etiología del cuadro clínico, solicitando imágenes diagnósticas, perfiles infectocontagiosos, perfil autoinmune y exámenes para descartar síndrome antifosfolípido, los cuales en su totalidad se encontraban en parámetros de normalidad. Finalmente, en su décimo día postoperatorio se le indicó egreso con órdenes de manejo con anticoagulante (rivaroxabán 20 mg cada 24 horas) y doble antiagregación (ácido acetilsalicílico 100 mg cada 24 horas + clopidogrel 75 mg cada 24 horas), con control en 15 días, en donde no se evidencia progresión de las zonas de necrosis y presenta buen flujo arterial en pulpejos de la mano.
Discusión
La isquemia aguda de una extremidad se deriva de la obliteración de un vaso arterial, a saber, se describen dos grandes causas de esta entidad, la embolia y la trombosis in situ1, siendo la principal en isquemia de miembros superiores la embolia, en la mayoría de los casos en relación con fibrilación auricular presente hasta en el 60% de ellos; también se describen otras causas como trombo mural tras un infarto agudo de miocardio, mixoma atrial, alteraciones valvulares adquiridas o congénitas, prótesis valvulares3-5. La trombosis es menos frecuente en miembros superiores y se relaciona con enfermedad arterial periférica por ateroesclerosis5, también se describen eventos aterotrombóticos, los cuales pueden propagarse proximal y distalmente3. Otra causa descrita predominantemente en mujeres jóvenes es el síndrome de opérculo torácico, el cual describe condiciones clínicas que derivan de la compresión del plexo braquial, arteria subclavia o vena subclavia; esta compresión puede ocurrir de un estrechamiento congénito o adquirido en tres compartimientos distintos (triángulo interescalénico, espacio costoclavicular y espacio rectopectoral menor). El diagnóstico es principalmente clínico, aunque las manifestaciones son muy variables; dependen de la severidad y de la estructura comprometida. Las pruebas físicas, como las pruebas de Wright, de Adson y de Roos, ayudan a orientar el diagnóstico, además de las imágenes por angiografía son útiles para determinar la naturaleza y ubicación de la estructura sometida a compresión6. En nuestra paciente estas pruebas fueron negativas y las imágenes sugerían otra etiología causal. En la tabla 1 se describen las principales causas de isquemia arterial de miembros superiores.
Tabla 1 Etiología de oclusión arterial
| Embolia | Fibrilación auricular Ruptura de placa ateroesclerótica Embolia paradójica |
| Trombosis | Trauma, fracturas, trauma crónico (uso de muletas) Iatrogénico (cateterismo) Trombosis de placa aterosclerótica Compresión externa (sínd. de opérculo torácico) Aneurisma subclavio primario Trastornos del tejido conectivo (arteritis) Radiación Trombosis asociada con malignidad o uso de esteroides Diabetes mellitus Ergotismo, exposición al cloruro de vinilo Estados de hipercoagulabilidad Vasoespasmo |
Adaptada de Coskun et al., 20133.
Una vez establecido el diagnóstico de isquemia aguda de una extremidad, se debe realizar una caracterización clínica con base en la clasificación de Rutherford (Tabla 2), para establecer pronóstico y, debido a la importante necesidad de restablecer el flujo sanguíneo, considerar la mejor estrategia terapéutica.
Tabla 2 Categorías clínicas de la isquemia aguda de las extremidades según Rutherford
| Grado | Categoría | Pérdida sensorial | Déficit motor | Pronóstico | Señal Doppler arterial/venoso |
|---|---|---|---|---|---|
| I | Viable | Ninguna | Ninguno | No hay amenaza inmediata | Audible/audible |
| IIA | Marginalmente peligroso | Ninguna o mínima | Ninguno | Salvable si se trata con prontitud | Inaudible/audible |
| IIB | Inmediatamente peligroso | Más que los dedos | Leve/moderado | Salvable si se trata con prontitud | Inaudible/audible |
| III | Irreversible | Profundo, anestésico | Profundo, parálisis | Amputación por pérdida de tejido importante Daño nervioso permanente inevitable | Inaudible/inaudible |
Tomado de Björck et al., 20207.
Si bien el diagnóstico es principalmente clínico, en la actualidad se cuenta con estudios de imagen por medio de los cuales se podría corroborar el diagnóstico, sin embargo se recomienda que la decisión de tomar o no un estudio adicional no retrase el tratamiento posterior7. Algunas de los estudios son: angiografía por sustrato digital, ecografía Doppler, angiotomografía computarizada, angiografía por resonancia magnética; cada uno con buenos resultados a la luz de la evidencia actual, estos se considerarán según el estado del paciente y la disponibilidad de cada uno de ellos7.
Con respecto al tratamiento, el manejo farmacológico inicial se basa en el control del dolor, adecuada hidratación endovenosa e inicio rápido de anticoagulación con heparinas no fraccionadas, para la intervención quirúrgica las guías recomiendan basar la elección del manejo según el estado clínico por la clasificación de Rutherford (Tabla 2)7,8. Existen varias técnicas de revascularización, como la tromboembolectomía quirúrgica, la derivación, la trombólisis percutánea, la aspiración del trombo/trombectomía mecánica (con o sin trombólisis) y los procedimientos híbridos, incluida la tromboendarterectomía7. En nuestro caso al clasificar la paciente en grado IIA de Rutherford se indicó la realización de arteriografía periférica + trombectomía y por los hallazgos intraoperatorios se completó manejo con angioplastia con balón e implante de stent. Debido a que se han demostrado adecuados resultados en el manejo endovascular vs. el manejo quirúrgico, fue la elección de tratamiento para la paciente, sin embargo la mayoría de los estudios hacen referencia a la isquemia aguda de miembros inferiores2,8; también se sugiere la combinación de varias técnicas endovasculares para el éxito en el tratamiento2, como se observó en nuestro caso, se logró una recuperación del flujo sanguíneo y con ello una evolución satisfactoria.
En pacientes jóvenes no es frecuente la presentación de isquemia aguda de una extremidad, por lo cual es importante descartar causas poco frecuentes, como la presencia de valvulopatías congénitas que predisponen a la embolia, los trastornos de hipercoagulabilidad, trastornos mieloproliferativos, vasculitis, enfermedades autoinmunes, compresión externa como el síndrome de opérculo torácico, que pudieran manifestarse en trombosis8,9. Estos estudios se completaron en el caso de nuestra paciente, descartando este tipo de patologías. Sin embargo cabe anotar que la enfermedad arterial periférica es uno de los principales factores de riesgo para la isquemia aguda y se ha documentado en adultos jóvenes9, siendo la hipercolesterolemia, el tabaquismo, la hipertensión arterial y la diabetes, factores predisponentes para el desarrollo de esta enfermedad.
En el caso de nuestra paciente, en primer lugar se documentó hiperlipidemia, la cual, por criterios de la red de lípidos de Holanda10, se clasificó como probable hiperlipidemia familiar heterocigota, y en segundo lugar se manejó una hipótesis de estado de hipercoagulabilidad secundaria al hipotiroidismo no manejado, ya que en la enfermedad tiroidea se han documentado trastornos en la hemostasis y estos según el grado de la enfermedad tiroidea pueden generar estados de hipercoagulabilidad y trastornos plaquetarios11,12.
Conclusión
La isquemia aguda de una extremidad es una emergencia médica a la cual se debe dar un manejo oportuno según el grado de severidad, las condiciones clínicas del paciente y las consideraciones de este, una vez superado el episodio emergente es indispensable establecer la causa etiológica y más en pacientes jóvenes, ya que esto permitirá establecer un manejo enfocado y dirigido a evitar nuevos episodios de isquemia. En el caso de nuestra paciente se establecieron dos factores importantes que tratar: la hipercolesterolemia (probablemente familiar heterocigota) e hipotiroidismo no manejado.











 nueva página del texto (beta)
nueva página del texto (beta)


