ANTECEDENTES
El género Aspergillus incluye un conjunto de hongos filamentosos, de la familia Trichocomaceae, distribuidos ampliamente en la naturaleza, capaces de colonizar materia vegetal en descomposición. Las hifas miden 2 a 5 micras y pueden encontrarse suspendidas en el aire, lo que facilita su ingreso a la vía aérea por inhalación, y en individuos susceptibles representan un riesgo para la salud. Las infecciones son causadas, principalmente, por Aspergillus fumigatus (85%), Aspergillus flavus (5-10%), Aspergillus niger (2-3%) y Aspergillus terreus (2.3%).12
La aspergilosis broncopulmonar alérgica es una enfermedad poco frecuente, que afecta a pacientes de entre 20 a 40 años, principalmente de género masculino. La prevalencia en México aún se desconoce, pero se ha documentado que el 25% de los casos con asma padece colonización del árbol traqueo-bronquial por Aspergillus fumigatus, y de estos el 1-2% suele evolucionar a aspergilosis broncopulmonar alérgica, mientras que la prevalencia en quienes sufren fibrosis quística es del 50% y de estos un 7-9% progresan a aspergilosis broncopulmonar alérgica.134
La diabetes mellitus es una enfermedad capaz de disminuir la respuesta inmunológica y aumentar el riesgo de infecciones. En las últimas décadas se ha incrementado la prevalencia de diabetes y a su vez se ha convertido en una de las primeras causas de morbilidad y mortalidad. Actualmente existen 536 millones de personas con diabetes mellitus en todo el mundo y se estima que esta cifra aumentará a 783 millones de personas para el año 2045. En México la prevalencia de diabetes es del 18.3%, lo que equivale a 14.6 millones de personas, y representa la segunda causa de muerte y la primera de discapacidad en el país.5-7
REPORTE DE CASO
Paciente masculino de 42 años, con antecedente de diabetes tipo 2, en tratamiento con metformina (500 mg) y linagilptina (2.5 mg) por vía oral, con mal apego al tratamiento y concentración de HbA1c de 9.4%. Inició su padecimiento 15 días previos a la hospitalización con tos nocturna y disnea no productiva, odinofagia y pérdida de peso de 7 kg, añadiéndose diaforesis nocturna y sibilancias, por lo que acudió con el facultativo 1 semana previa a la hospitalización, quien le prescribió salmeterol/fluticasona y deflazacort, sin mejoría clínica; con posterior manifestación de disnea progresiva y disminución de la saturación de oxígeno (82%), requiriendo hospitalización en la Unidad de cuidados respiratorios. A la exploración física se encontró: cianosis peribucal, aumento de la dinámica respiratoria, uso de músculos accesorios, sibilancias inspiratorias, estertores subcrepitantes bilaterales y derrame pleural bilateral del 20%. Debido al cuadro clínico de broncoespasmo grave, se inició tratamiento a base de cefalosporinas de tercera generación, metilprednisolona 40 mg/12 h y broncodilatadores el primer día de estancia hospitalaria.
La tomografía de tórax mostró neumonía con patrón mixto, asociada con derrame pleural, atelectasias bilaterales y adenopatías mediastinales (Figura 1). La biometría hemática reportó eosinófilos 3650 células/mL, e IgE sérica para Aspergillus Fumigatus, con un valor de 0.84 UI/mL. Se inició tratamiento con itraconazol (200 mg/12 h) y prednisona (40 mg/día), con lo que se observó disminución del requerimiento de oxígeno e infiltrados pulmonares. Se decidió darlo de al, con seguimiento a los tres meses. Las pruebas de función respiratoria informaron: capacidad vital forzada (FVC): 48.6%, volumen espirado máximo en el primer segundo de la espiración forzada (FEV1): 40.3% y FEV1/FVC: 83.3, por lo que requirió rehabilitación pulmonar y tratamiento a base de broncodilatadores.
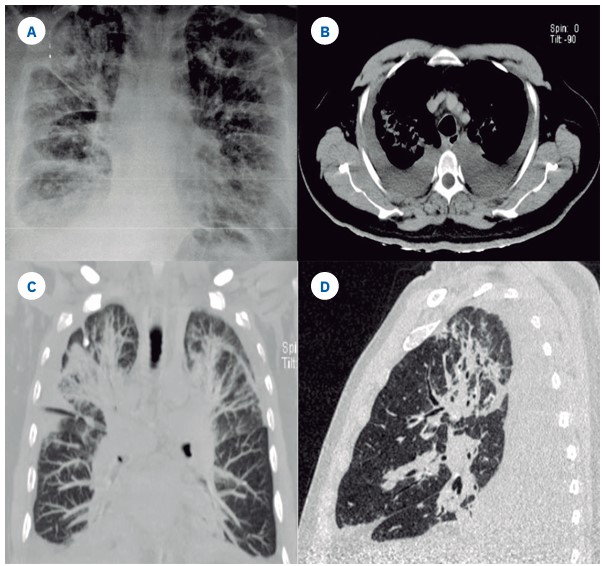
Figura 1 Figura 1. A) Radiografía de tórax que muestra infiltrados reticulares bilaterales, que confluyen en las bases pulmonares. B, C, D) Tomografía de tórax que evidencia engrosamiento intersticial peribroncovascular, bilateral, asimétrico en ambos lóbulos superiores, con bandas de atelectasia y derrame pleural bilateral que provoca colapso pulmonar de los segmentos basales.
DISCUSIÓN
Las micosis invasivas representan una mortalidad del 21 al 80%, sobre todo en pacientes inmunocomprometidos, y son excepcionales en sujetos con diabetes mellitus. La colonización por hongos en pacientes con y sin diabetes se estima en un 37 vs 4.7%, respectivamente.7
Los pacientes con diabetes son susceptibles de un estado proinflamatorio inducido por la hiperglucémica, con subsiguiente disminución de la fagocitosis y daño micro y macrovascular, facilitando la invasión microbiana a través de planos tisulares. Recientemente se ha sugerido que las alteraciones en la composición de la microbiota del conducto respiratorio en pacientes susceptibles puede favorecer la colonización de las vías respiratorias por hongos filamentosos, además de deficiencia del componente C4 del sistema de complemento, asociado con mal funcionamiento polimorfonuclear y respuesta limitada de citocinas. Incluso el aumento de la glucación muestra un efecto inhibitorio en la producción de IL-10, interferón gamma (IFN- γ) y el factor de necrosis tumoral alfa (TNF-α).7
La glucación puede afectar la producción de inmunoglobulinas y, a su vez, aumentar la concentración de HbA1c, afectando la función de los anticuerpos. En el caso aquí expuesto la HbA1c reportó un valor de 9.4%. La hiperglucemia es un factor predisponente de infecciones por agentes patológicos, por ejemplo Aspergillus fumigatus; sin embargo, es no se encontraron factores de riesgo de relevancia, además de éste, porque la aspergilosis broncopulmonar suele asociarse con enfermedades de base: asma bronquial, EPOC y fibrosis quística.7 8
El cuadro clínico de aspergilosis broncopulmonar es de inicio agudo, con disnea, tos, fiebre, mialgias, dolor pleurítico, hemoptisis y esputo de color marrón. Puede haber hipoxemia grave y síndrome de dificultad respiratoria aguda. El 30-80% de los pacientes requieren ingresar a una Unidad de cuidados intensivos, con apoyo de ventilación mecánica.3 4 8
El paciente de este caso manifestó: tos no productiva, odinofagia, diaforesis nocturna, anorexia, dolor abdominal, ortopnea y posteriormente broncoespasmo grave (con deficiente respuesta al tratamiento con broncodilatadores), además de datos de condensación pulmonar bilateral e hipoxemia severa.
Puesto que los criterios diagnósticos de aspergilosis broncopulmonar se asocian con sensibilidad baja, se sugiere contar con la mayor cantidad de elementos para establecer el diagnóstico, por ejemplo: eosinofilia sérica mayor de 1000, IgE total sérica mayor de 1000 ng/mL, IgE e IgG específicas a Aspergillus fumigatus elevadas, infiltrados recurrentes en la radiografía de tórax, precipitinas en suero para Aspergillus fumigatus, expectoración con micelios y detritos de eosinófilos. En el paciente de este caso, la concentración de IgE total fue 1570 ng/mL y específica para Aspergillus fumigatus de 0.84 ng/mL, además de cambios sugerentes en los estudios de imagen.1 La radiografía de tórax suele mostrar áreas bilaterales con atenuación en vidrio esmerilado, consolidaciones del espacio aéreo, engrosamiento del tabique interlobulillar y derrame pleural bilateral del 90%, como sucedió en nuestro caso.3
El tratamiento de pacientes con aspergilosis broncopulmonar aguda consiste en oxígeno suplementario y glucocorticoides sistémicos en las primeras 12 a 48 horas del evento, con la intención de disminuir el riesgo de insuficiencia respiratoria progresiva. Los corticosteroides sistémicos mejora rápidamente la condición del paciente; el tratamiento de elección es la prednisona (0.5 mg/kg). Aspergillus fumigatus es sensible a la anfotericina B, voriconazol, itraconazol, posaconazol y equinocandinas.347
Nuestro paciente tuvo respuesta clínica y radiológica satisfactoria al tratamiento con bolos de metilprednisolona (40 mg/12 h por 5 días), y posteriormente se agregó prednisona (40 mg/día) e itraconazol (200 mg/12 h). La duración óptima del tratamiento es de 2 a 4 semanas, con el que se obtiene disminución de los síntomas y remisión radiológica de los infiltrados; posterior a este periodo debe reducirse o suspender la dosis del fármaco.347
CONCLUSIONES
En los últimos años se han incrementado la prevalencia de micosis pulmonar en pacientes con diabetes mellitus. Las infecciones micóticas suelen generar un cuadro clínico inespecífico y hasta el momento no existe un método diagnóstico 100% sensible; por lo tanto, el médico debe tener un alto índice de sospecha, porque el retraso en la atención y tratamiento se relacionan directamente con el pronóstico y evolución del paciente.











 nueva página del texto (beta)
nueva página del texto (beta)



