Introducción
La desnutrición, con una prevalencia global de 20-50%, se asocia con aumento de la estancia hospitalaria, infecciones y costos de tratamiento.1 La nutrición enteral temprana se vincula con una reducción de la morbilidad infecciosa en pacientes de la unidad de cuidados intensivos (UCI), aunque la calidad de la evidencia varía.2 A pesar de ciertas incertidumbres, las guías actuales sugieren el inicio temprano de la nutrición enteral en la mayoría de los pacientes en la UCI. La vía de administración (intravenosa versus enteral) y la evaluación del residuo gástrico son aspectos importantes, especialmente en pacientes neurocríticos.3
En pacientes neurocríticos los requerimientos calóricos y proteicos varían según la extensión de la lesión cerebral.4 La nutrición temprana, tanto enteral como parenteral, es un pilar crucial pero se ve comprometido en casos de residuo gástrico elevado.5 La falta de una definición clara de intolerancia gástrica en pacientes críticos complica la identificación de esta condición, que involucra diversos elementos como vómito, diarrea y síntomas gastrointestinales, destacando el aumento del residuo gástrico por encima de 250 mL en seis horas como un indicador crucial de intolerancia gástrica.6 El monitoreo del volumen residual gástrico (VRG), a pesar de su carácter invasivo y la falta de evidencia sólida que respalde su eficacia, sigue siendo una práctica común, especialmente en pacientes bajo soporte mecánico ventilatorio.7
La ecografía gástrica emerge como una herramienta prometedora y no invasiva para evaluar el volumen y contenido gástrico.8 Esta técnica ha demostrado su utilidad en situaciones perioperatorias para prevenir complicaciones como la neumonía por aspiración.9 Fórmulas basadas en modelos como el enfoque de Perlas y colaboradores permiten predecir volúmenes gástricos y aplicarse a pacientes adultos.10 Aunque algunos estudios han validado la eficacia de la ecografía gástrica en la evaluación del VRG, la falta de consenso sobre el mejor protocolo de monitoreo y la necesidad de perfiles precisos de eficacia y seguridad siguen siendo desafíos pendientes. La ecografía gástrica puede reflejar el volumen gástrico, no es invasivo y puede usarse para valorar intolerancia gástrica.
Material y métodos
Diseño del estudio: estudio observacional, longitudinal, prospectivo y comparativo.
Población del estudio: el estudio se llevó a cabo en la Unidad de Cuidados Intensivos Adulto, de la Unidad Médica de Alta Especialidad (UMAE) No. 25 del Instituto Mexicano del Seguro Social de Monterrey, Nuevo León, polivalente la cual estuvo constituida por pacientes neurocríticos.
Criterios de inclusión: pacientes neurocríticos (postoperados de resección tumoral, hemorragia subaracnoidea Fisher III-IV, hematoma intraparenquimatoso > 30 cm3, isquemia cerebral retardada, enfermedad cerebrovascular con NIHSS (National Institutes of Healt Stroke Scale) > 20 puntos). Bajo ventilación mecánica invasiva > 48 horas. Pacientes con nutrición enteral por sonda orogástrica o nasogástrica. Edad > 18 años.
Criterios de exclusión: pacientes con cirugía gastrointestinal, pacientes con sangrado de tubo digestivo alto, pacientes con inestabilidad hemodinámica (requerimientos de dos o más vasopresores), pacientes embarazadas, pacientes con índice de masa corporal (IMC) > 35, pacientes con sepsis de foco abdominal. pacientes con uso de noradrenalina > 0.3 μg/kg/min, pacientes con un SAPS II score > 62 puntos. Se describen las variables, su definición y medición en la Tabla 1.
Tabla 1: Factores y variables.
| Variables | Tipo de variable | Definición conceptual | Definición operacional | Escala de medición |
|---|---|---|---|---|
| Sexo | Independiente | Características biológicas y fisiológicas que definen al hombre y a la mujer | 1. Masculino 2. Femenino |
Cualitativa nominal |
| Edad | Independiente | Tiempo que ha vivido una persona u otro ser vivo contando desde su nacimiento | Edad exacta en años que tenga el sujeto al momento del estudio | Cuantitativa discreta |
| Índice masa corporal | Dependiente | Es un indicador simple de la relación entre el peso y la talla | Se calcula dividiendo el peso en kilogramos por el cuadrado de la altura en metros | Cuantitativa Discreta Razón |
| Paciente neurocrítico | Independiente | Es aquel paciente que presenta una afectación crítica aguda a nivel de sistema nervioso central, que produce compromiso vital y funcional del territorio comprometido | 1. Hemorragia subaracnoidea 2. Hemorragia intraparenquimatosa 3. Postoperado de resección tumoral 4. Meningitis 5. Hematoma subdural 6. Hematoma epidural 7. Estatus epiléptico |
Cualitativa nominal |
| Volumen residual gástrico | Dependiente | Cantidad de líquido drenado del estómago tras la aspiración de la nutrición enteral | Número de mililitros tomados después de la aspiración mediante una jeringa o drenaje a gravedad de la sonda | Cuantitativa continua |
| Número de días ventilación mecánica | Independiente | Estrategia terapéutica que consiste en asistir mecánicamente la ventilación pulmonar espontánea cuando ésta es ineficaz para la vida | Tiempo transcurrido en días que dura el paciente con el apoyo de ventilación mecánica, desde su ingreso a la unidad | Cuantitativa discreta |
| Dosis de vasopresor | Independiente | Dosis de fármacos potentes utilizados para incrementar la presión arterial general y media por vasoconstricción; lo anterior aumenta la resistencia vascular sistémica | Se calcula dividiendo la cantidad de fármaco diluida en solución y posterior la velocidad de infusión entre el peso y 60 minutos | Cuantitativa continua |
| Volumen gástrico calculado por USG | Independiente | La cantidad de contenido gástrico calculado por fórmula | VG (mL): 27.0 + 14.6 × cuadrante lateral derecho AST (cm2) – 1.28 × edad (número) | Cuantitativa continua |
| Simplified Acute Physiologic Score (SAPS II) | Independiente | Sistema de evaluación de la mortalidad del paciente en UCI | Puntaje a partir de variables fisiológicas (edad, frecuencia cardíaca, tensión arterial sistólica, temperatura, Glasgow, PaO2/FiO2, BUN, gasto urinario, sodio, potasio, bicarbonato, leucocitos, comórbidos y admisión) | Cuantitativa discreta |
| Intolerancia gástrica | Dependiente | Incapacidad intestinal para la adecuada digestión y absorción de nutrientes | Volumen gástrico residual mayor a 250 cc/6 horas | Cuantitativa/continua |
| Densidad de contenido gástrico | Independiente | Contenido dentro del antro que puede ser sólido, líquido o aire | Densidad observada en el antro gástrico (hipoecoico, anecoico e hiperecoico) Perlas | Cualitativa nominal |
| Peso | Independiente | Fuerza que ejerce un determinado cuerpo sobre el punto en que se encuentra apoyado | Medición en kilogramos de peso | Cuantitativa continua |
| Riesgo aspiración | Dependiente | Riesgo de entrada de secreciones gastrointestinales, secreciones orofaríngeas, sólidos o fluidos en las vías traqueobronquiales | Aspiración de contenido gástrico a través de tubo orotraqueal | Cualitativa nominal |
USG = ultrasonido. VG = volumen gástrico. AST = área seccional transversa. UCI = Unidad de Cuidados Intensivos. PaO2 = presión arterial de oxígeno. FiO2 = fracción inspirada de oxígeno.
BUN = nitrógeno ureico en sangre.
Criterios de eliminación: pacientes con indicación de retiro de sonda nasogástrica a las 48 horas, pacientes que fueron extubados antes de 24 horas.
Cálculo del tamaño de la muestra: se realizó con base en las propiedades del teorema del límite central el cual establece que, si el tamaño de la muestra es suficientemente grande, las distribuciones de las medias muéstrales seguirá una distribución normal. El teorema de límite central considera una muestra como grande cuando su tamaño es superior a 30, por lo tanto, el tamaño mínimo de la muestra para la realización de la presente investigación será de 30 participantes.
Técnica de muestreo: se realizó un muestreo no probabilístico por conveniencia.
Procedimientos
Se obtuvo el permiso de la Dirección de la Unidad Médica y el aval del Comité Local de Investigación y Ética en Salud de la zona correspondiente, obteniendo el número de registro correspondiente.
El trabajo de campo consistió en la aplicación de medición ultrasonografía en pacientes con criterios de inclusión a su ingreso, 24 y 48 horas y se medió el volumen residual gástrico cada seis horas una vez iniciada la dieta enteral y se comparó su relación con intolerancia gástrica según la definición de variables.
En todos los casos se obtuvo el consentimiento informado de los participantes y no se recabaron datos personales.
Técnica para la realización de la medición del residuo gástrico: se mantiene la dieta en infusión continúa, y se mide el residuo gástrico al suspender la dieta cada seis horas por alrededor de 45 minutos, midiendo, a través de la sonda nasogástrica por 15 minutos, el residuo gástrico a gravedad o mediante la aspiración de una jeringa y cuantificándolo en una probeta.
Técnica para la medición del contenido gástrico a través del ultrasonido: se coloca al paciente en semifowler a 30o, y utilizando un transductor convexo de baja frecuencia (2-5 mHz), se ajusta una profundidad de 15 cm y se procede a colocar en epigastrio en un corte sagital. Se procede a mover de los márgenes subcostales de izquierda a derecha, y se identifica el antro gástrico generalmente a 3-4 cm de profundidad con los siguientes puntos de referencia importantes: lóbulo izquierdo del hígado, páncreas y aorta. Para medirlo se procede a colocar al paciente en decúbito lateral derecho, se obtiene una imagen fija del antro en reposo, se usa la herramienta de trazado libre de la máquina de ultrasonido para medir el área transversal del antro (incluido el grosor de la pared gástrica de serosa a serosa) y se utiliza la siguiente fórmula: volumen (mL) = 27.0 + 14.6 × área seccional transversa (AST) lateral derecha (cm2) - 1.28 × edad (años). Se realizarán tres mediciones, al ingreso, a las 24 y 48 horas (Figuras 1 y 2).
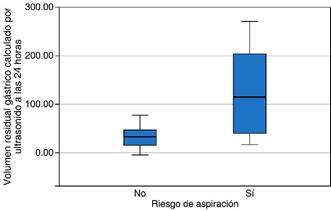
Figura 1: Volumen residual gástrico (VRG ) calculado por ultrasonido a las 24 horas y su asociación con riesgo de aspiración.
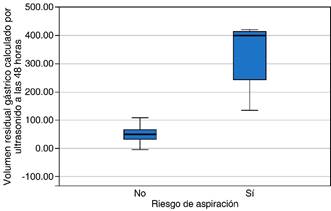
Figura 2: Volumen residual gástrico (VRG ) calculado por ultrasonido a las 48 horas y su asociación con riesgo de aspiración.
El investigador responsable se obliga a presentar en el Sistema de Registro Electrónico de la Coordinación de Investigación en Salud (SIRELCIS) los informes de seguimiento técnico semestrales (en los meses de junio y diciembre).
Análisis estadístico. Para el análisis descriptivo se utilizaron medias y desviaciones estándar y frecuencias absolutas con porcentajes. Para evaluar la correlación entre ultrasonido gástrico y volumen residual gástrico se empleó el coeficiente de Pearson. Se consideró nivel de significación estadística un valor de p menor de 0.05. Los cálculos se realizaron con ayuda del programa SPSS (Statistics Data Editor) versión 25.
Resultados
El presente estudio se realizó entre junio y agosto de 2023, se incluyeron 33 participantes del Servicio de Unidad de Cuidados Intensivos Adulto del Hospital de Alta Especialidad No. 25 del IMSS (Tabla 2).
Tabla 2: Características clínicas de 33 participantes neurocríticos que ingresaron a la unidad de cuidados intensivos adulto de un hospital de tercer nivel de atención del Noreste de México.
| n (%) | |
|---|---|
| Edad, (años)* | 43.5 ± 15.2 |
| Sexo | |
| Masculino | 14 (42.4) |
| Femenino | 19 (57.6) |
| Índice masa corporal* | 23.3 ± 3.4 |
| Peso normal | 19 (57.6) |
| Sobrepeso | 14 (42.4) |
| Intolerancia gástrica | 10 (30.3) |
| Riesgo de aspiración | 14 (42.5) |
| Volumen residual gástrico | |
| Medido al ingreso (mL)* | 3.8 ± 8.8 |
| Calculado por ultrasonido al ingreso (mL)* | 15.12 ± 16 |
| Medido a las 24 horas (mL)* | 57.7 ± 69.4 |
| Calculado por ultrasonido a las 24 horas (mL)* | 68.4 ± 70 |
| Medido a las 48 horas (mL)* | 178.7 ± 166 |
| Calculado por ultrasonido a las 48 horas (mL)* | 168 ± 156 |
| Densidad del contenido gástrico | |
| Anecoico | 11 (33.3) |
| Hiperecoico | 10 (30.3) |
| Hipoecoico | 9 (27.3) |
| Anecoico/hiperecoico | 2 (6.1) |
| Hipoecoico/hiperacoico | 1 (3.03) |
| Ventilación mecánica (días)* | 4.8 ± 1.9 |
| SAPS II (puntaje)* | 28.7 ± 9.0 |
| Pacientes neurocríticos | |
| Hemorragia subaracnoidea | 9 (27.3) |
| Hemorragia intraparenquimatosa | 1 (3.03) |
| Postoperado de resección tumoral | 17 (51.52) |
| Meningitis | 1 (3.03) |
| Hematoma subdural | 1 (3.03) |
| Hematoma epidural | 0 (0.00) |
| Estatus epiléptico | 4 (12.12) |
SAPS = Simplified Acute Physiologic Score (Puntuación fisiológica aguda simplificada).
* Los valores se presentan en media ± desviación estándar.
Fueron 19 (57.6%) del sexo femenino y 14 (42.4%) del masculino. La edad promedio fue 43.5 ± 15.2 años.
La intolerancia gástrica se observó en 10 (30.3%) participantes y en 23 (69.7%) no se observó.
El valor promedio de días de ventilación mecánica fue 4.8 ± 1.9 días.
La media del IMC fue de 23.3 ± 3.4, por la tanto el peso fue normal en 19 participantes (57.6%) y se registró sobrepeso en 14 (42.4%).
El riesgo de aspiración se observó en 14 (42.4%) pacientes y en 19 (57.6%) no se presentó. Con un valor medio a las 24 horas de 118.9 ± 21.7 mL en los que presentaron riesgo de aspiración y a las 48 horas con un valor medio de 328 ± 27.9 mL en los que presentaron riesgo de aspiración (Figuras 1 y 2).
La densidad del contenido gástrico fue anecoico en 11 (33.3%) participantes, hiperecoico en 10 (30.3%), hipoecoico en nueve (27.3%), anecoico/hiperecoico en dos (6.1%) e hipoecoico/hiperecoico en uno (3%).
Al ingreso, el promedio del volumen residual gástrico (VRG) medido fue 3.8 ± 8.8 mL y el valor promedio del volumen residual calculado por ultrasonido fue de 15.12 ± 16 mL. A las 24 horas, el promedio del VRG medido fue 57.7 ± 69.4 mL y el valor promedio del volumen residual calculado por ultrasonido fue 68.4 ± 70 mL. Y a las 48 horas, el VRG medido fue de 178.7 ± 166 mL y el valor promedio del volumen residual calculado por ultrasonido fue de 168 ± 156 mL.
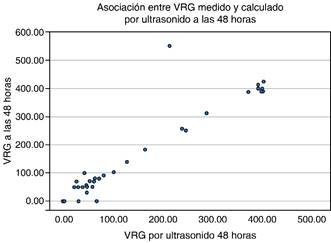
Se obtuvo correlación de Pearson del VRG medido con VRG calculado por ultrasonido al ingreso de 0.265 con valor de p = 0.137. A las 24 horas la correlación de Pearson fue de r = 0.818 con p ≤ 0.001. A las 48 horas se encontró una correlación de Pearson de r = 0.931 con p ≤ 0.001 (Figuras 3 y 4).
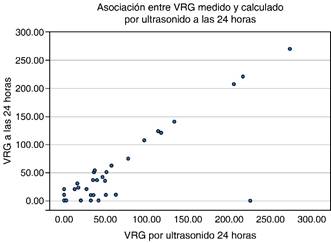
Figura 3: Correlación de volumen residual gástrico (VRG ) medido y calculado por ultrasonido a las 24 horas. Coeficiente de correlación de Pearson a las 24 horas: r = 0.818 (p ≤ 0.001).
Discusión
En el presente trabajo al analizar la correlación mediante el coeficiente de correlación de Pearson entre la medición del volumen residual gástrico (VRG) medido con el calculado por ultrasonido para identificar intolerancia gástrica utilizamos la fórmula de Perlas y colaboradores ya previamente documentada en su estudio en el que obtuvo un coeficiente de correlación de 0.86, a diferencia de la fórmula de Bouve y asociados donde se observaba un coeficiente de correlación de 0.72 con el fin de mejorar los resultados. En nuestro estudio, observamos una correlación positiva y muy fuerte de 0.818 con una valor de p ≤ 0.001 a las 24 horas y de 0.931 con p ≤ 0.001 a las 48 horas; de forma similar, Rahul Sharma11 realizó un estudio en el que estudió la precisión diagnostica de la ecografía sobre la aspiración de VRG en enfermos críticos, en los cuales se incluyeron 46 pacientes neuroquirúrgicos de una muestra total de 57 participantes, donde la correlación encontrada fue de 0.788 con un valor de p < 0.001. Nuestro resultado concuerda con lo previamente observado.
En relación a las características demográficas de nuestros 33 participantes, encontramos mayor frecuencia del sexo femenino (57.6%), lo que difiere de lo publicado por Rahul Sharma11 quien observó mayor frecuencia del sexo masculino (56.14%); asimismo, el valor medio de edad observada fue de 50.49 ± 14.1 años, lo cual difiere del promedio de edad encontrada en nuestro estudio de 43.4 ± 15.2 años. En relación con la intolerancia gástrica, se observó en 30.3% de los participantes, lo cual coincide con lo informado por Rahul Sharma11 quien registró 35%.
Por otro lado, se observó que la densidad de contenido gástrico con mayor asociación a intolerancia gástrica fue hiperecoico. Esto coincide con los resultados obtenidos por Luping Wang12 en una población de 43 participantes, de los cuales 15 eran neurocríticos; reportó que los pacientes con mayor ecodensidad del antro gástrico tenían mayor probabilidad de desarrollar intolerancia gástrica al inicio de nutrición enteral.12
Al analizar el promedio del VRG calculado por ultrasonido al ingreso y a las 24 y 48 horas, no existen estudios similares en los que se haya analizado el VRG del alimento total infundido a estos intervalos de tiempo. Sin embargo, se encontró un estudio similar realizado por Basavaraj Ankalagi,13 donde se observaron mediciones por ultrasonido a las cuatro horas de 249 ± 22 mL para predecir intolerancia gástrica, lo cual contradice los valores observados al ingreso de 15.12 ± 16 mL en nuestro estudio.
Conclusiones
El ultrasonido gástrico es una alternativa para identificar intolerancia gástrica y riesgo de aspiración en pacientes neurocríticos con nutrición enteral, ya que se correlaciona de manera positiva y estadísticamente significativa con el volumen residual gástrico medido por aspiración manual.











 nueva página del texto (beta)
nueva página del texto (beta)