Introducción
El coma mixedematoso es una complicación clínica rara y la más severa del hipotiroidismo. Presenta una mortalidad de 60 a 80% de los casos, por lo que requiere un pronto diagnóstico médico. Se ha relacionado con enfermedades autoinmunes y es de 5 a 10 veces más común en mujeres.1,2 Su estudio muestra niveles séricos elevados de hormona estimulante de tiroides (TSH) y se ha relacionado con anticuerpos antitiroideos en mujeres, ancianos, en raza blanca y mexicanos (en comparación con afroamericanos). A nivel mundial, la deficiencia de yodo es la causa más común de hipotiroidismo; sin embargo, en lugares como Estados Unidos, la tiroiditis crónica también conocida como enfermedad de Hashimoto es la causa más común.3,4 Los factores que con más frecuencia se asocian como desencadenantes de coma mixedematoso son infecciones, traumatismos, hipoglicemia, medicamentos como litio, amiodarona y eventos cardiovasculares.5
Se ha comprobado que algunos medicamentos precipitan el coma mixedematoso como sedantes, narcóticos, anestésicos y amiodarona. Algunos autores han relacionado los antipsicóticos atípicos como causantes de coma mixedematoso, por ejemplo la quetiapina y clozapina, por un mecanismo aún desconocido. De la misma manera, se han reportado casos relacionados con sertralina y aripiprazol. Dentro de su estudio se han descrito diversas teorías, una de ellas menciona la disminución de TSH y tiroxina con incremento de su metabolismo y la eliminación de la triyodotironina en los pacientes que consumen estos fármacos. McCowen y colaboradores reportaron 11 pacientes con cambios en la función tiroidea después de iniciar manejo con sertralina, todos ellos con controles de función tiroidea normal previos al inicio de la farmacoterapia.5,6
Describimos a continuación el caso de un hombre que cursó con alteración del estado de conciencia de manera súbita y que requirió orointubación por insuficiencia respiratoria posterior a encontrarse con un cuadro de oclusión intestinal.
Reporte de caso
Paciente masculino de 74 años con antecedente de depresión severa y esquizofrenia de dos años de diagnóstico y en manejo por el Servicio de Psiquiatría con aripiprazol 20 mg/24 horas, memantina 5 mg y venlafaxina 50 mg/8 horas por vía oral. Inició padecimiento con ausencia de evacuaciones seis días previos a su ingreso; en dos ocasiones vómito de contenido alimentario y distensión abdominal severa. Es llevado por familiares al Servicio de Urgencias de nuestra unidad donde se encuentra somnoliento y desorientado con edema facial leve.
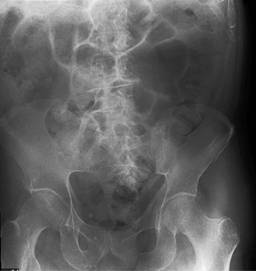
Estado neurológico con Glasgow no traumático de 13 puntos, ruidos respiratorios disminuidos en frecuencia, con estertores basales bilaterales, distensión abdominal, peristalsis disminuida, sin datos a la exploración física que fueran indicativos de abdomen agudo. Se procedió a radiografía simple de abdomen en la que se observó distensión de asas intestinales, edema interasa y aire en ámpula rectal, se realizó desimpactación con la que se consiguió evacuación y mejoría de la distensión abdominal (Figura 1). Se ingresó al Servicio de Cirugía General con diagnóstico de oclusión intestinal en resolución para continuar protocolo de estudio, iniciando manejo a base de cristaloides, diurético de asa, metoclopramida, ketorolaco y metronidazol. En el Servicio de Cirugía General se reinició medicación que previamente utilizaba (aripiprazol, venlafaxina y memantina) y alrededor de 12 horas después inició con disminución del estado de alerta, Glasgow de 6 puntos con dificultad respiratoria, gasometría arterial que indicó acidemia respiratoria pH 7.02, HCO3 23.1, pCO2 95.7, SO2 91.2. Se decidió intubación mecánica y se trasladó a la Unidad de Cuidados Intensivos (UCI) por insuficiencia respiratoria aguda tipo 2 y deterioro del estado de alerta. A la exploración física el paciente se encontraba bajo sedación profunda y ventilación mecánica, con cifras tensionales de 80/40 mmHg iniciándose aminas vasopresoras por vía central para mantener presión de perfusión tisular. Se realizó tomografía axial computarizada (TAC) de cráneo, en la cual no se observaron alteraciones agudas y estudios complementarios.
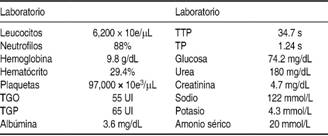
Durante su estancia, el paciente presentó bradicardia, distensión abdominal, con evacuaciones mínimas. Por mejoría de parámetros gasométricos que remitieron insuficiencia respiratoria e hipercapnia se decidió retiro de sedación sin presentar mejoría del estado de alerta. Se solicitó electroencefalograma, el cual mostró ondas trifásicas de forma constante y patrón de ondas delta generalizado. Habiendo descartado las patologías más frecuentes (encefalopatía hepática, alteración estructural cerebral, actividad epileptiforme) se decidió solicitar perfil de hormonas tiroideas reportándose compatible con diagnóstico de coma mixedematoso con repercusión ventilatoria, neurológica, renal, gastrointestinal, hemodinámica y electrolítica (Cuadro I). Se inició tratamiento con levotiroxina 100 μg/día IV e hidrocortisona 100 mg/8 horas IV. Durante su estancia en la UCI respondió favorablemente al manejo con mejoría del estado de alerta, protocolo de Weaning y extubación exitosa 14 días posteriores a su ingreso y sin complicaciones (Cuadro II).
Discusión
El coma mixedematoso es un estado en que el organismo es incapaz de mantener una adecuada adaptación neurovascular, mecanismo esencial en la estabilidad hemodinámica. Se caracteriza por presentar disminución severa de hormonas tiroideas (T4, T3) y aumento significativo de TSH; tiene como etiología base un hipotiroidismo primario en 95% (5% tiene como trasfondo etiológico causas hipotalámicas o pituitarias). Las características clínicas propias de la enfermedad son: hipotermia, inestabilidad hemodinámica, compromiso del estado neurológico (letargia, somnolencia), acidosis respiratoria, hipercapnia y usualmente coma, entre otras. En su estudio se han reconocido múltiples factores precipitantes, entre los cuales se mencionan la hipotermia, infecciones, enfermedad aguda, alteraciones metabólicas y consumo de medicamentos como anestésicos, amiodarona, antidepresivos y antipsicóticos.7
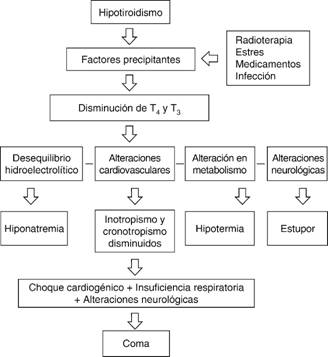
Los niveles séricos de T3 son parte esencial para el entendimiento del coma mixedematoso, los cuales conducen a hipotermia y disminución de la actividad cardiaca. Se activan mecanismos cardiovasculares compensatorios como la vasoconstricción periférica, elevación de la presión diastólica media y disminución del volumen sanguíneo. Los quimiorreceptores del centro respiratorio disminuyen su sensibilidad a la hipoxia y a la hipercapnia conduciendo insuficiencia respiratoria.8,9 Otros factores que contribuyen a la insuficiencia respiratoria son la disfunción de músculos respiratorios, obesidad, derrame pleural, macroglosia, volumen pulmonar reducido, mixedema de la nasofaringe y laringe, neumonía y broncoaspiración.9,10 La permeabilidad vascular alterada conduce a derrames y anasarca. La retención de agua e hiponatremia ocurren secundarias a una tasa de filtración glomerular disminuida y exceso de vasopresina.11 Los niveles séricos disminuidos de T3 conducen a funciones cardiacas disminuidas con reducción del inotropismo y cronotropismo, así como vasoconstricción. El corazón del paciente hipotiroideo intenta realizar más trabajo con mayor aporte de oxígeno acoplándolo al ATP en los eventos contráctiles. Un factor precipitante orilla al paciente a la pérdida de este precario balance.12 La gluconeogénesis disminuida, factores precipitantes como la sepsis e insuficiencia suprarrenal agregada contribuyen a la hipoglucemia. Por otra parte, la depresión del sistema nervioso central, hiponatremia, hipoglicemia, hipoxemia y disminución del flujo sanguíneo cerebral pueden precipitar convulsiones focales o generalizadas y llevar a un empeoramiento a nivel neurológico (Figura 2).
Además del metimazol y propiltiouracilo, que son administrados para disminuir la producción de hormonas tiroideas en pacientes con hipertiroidismo, existen numerosos medicamentos que reducen la secreción de hormona tiroidea, tales como el litio y medicamentos que contienen yodo. Por ejemplo, el litio interfiere con la síntesis de hormona tiroidea, lo que disminuye la secreción de hormona tiroidea. Periodos largos de tratamiento culminan en bocio hasta en 50% de los pacientes, el hipotiroidismo subclínico se encuentra en 20% de los pacientes. Una proporción de los pacientes con hipotiroidismo contiene anticuerpos antitiroideos en suero, hasta 50% presenta hipotiroidismo subclínico comparado con 15% que no tienen anticuerpos. La existencia de anticuerpos antitiroideos indica la presencia de tiroiditis autoinmune, la cual dará como resultado el incremento a la sensibilidad de acciones antitiroideas del litio. Algunos medicamentos como el fenobarbital y la rifampicina pueden acelerar el metabolismo de T4 y T3, causando hipotiroidismo en pacientes tratados con T4.13 La sertralina se une con gran afinidad a las proteínas de unión, lo cual causa desplazamiento de la hormona tiroidea y por este mecanismo puede provocar hipotiroidismo.14
El hipotiroidismo presenta manifestaciones multiorgánicas como fatiga y malestar general, ganancia de peso como resultado de la disminución del metabolismo y consumo de oxígeno, intolerancia al frío, cambios de voz, piel seca, pérdida de cabello, constipación, irregularidades menstruales, déficit de memoria y depresión. Los pacientes presentan mialgias, artralgias y parestesias, algunos de ellos padecen de disfunción sexual e infertilidad. A la exploración física muestran bradipsiquía y aplanamiento afectivo. Algunos pueden incluso manifestar psicosis o ideas delirantes, referida en algunos textos como locura mixedematosa. La evaluación de pacientes psiquiátricos debe estar guiada por la historia clínica y examinación física, además de determinaciones rutinarias de TSH, ya que pueden ser manifestaciones de hipotiroidismo subclínico. Los signos cardinales del coma mixedematoso son el estado mental alterado e hipotermia. La hipotensión y choque pueden resultar del gasto cardiaco disminuido, tamponade cardiaco o bradiarritmias. Se ha reportado la presencia de prolongación del intervalo QT, una entidad que puede predisponer a los pacientes a la Torsade de pointes. Los pacientes pueden manifestar sangrado gastrointestinal, el cual está asociado a coagulopatías en el coma mixedematoso.15 Los estudios que apoyan el diagnóstico son el perfil de función tiroidea, con hallazgos ya mencionados. Otros estudios que muestran cambios en esta patología son el electrocardiograma, en el que se observan bradicardia sinusal, bloqueo de rama, bloqueos cardiacos completos y cambios inespecíficos en el intervalo ST-T.16
El tratamiento debe ser precoz y multidisciplinario en una UCI. Éste deberá basarse en cuatro pilares importantes: 1) soporte ventilatorio, mantenimiento de presión venosa central, monitoreo pulmonar, 2) manejo con líquidos y corrección de electrolitos, 3) manejo de factores desencadenantes y uso de esteroides si es necesario y 4) sustitución de hormonas tiroideas. Existe controversia acerca del tratamiento con T4 y T3 intravenosa contra vía oral a causa de la biodisponibilidad del medicamento. Hay reportes de que el uso de T3 intravenosa ha incrementado las tasas de mortalidad; sin embargo, se ha realizado en estudios pequeños.17,18
Por lo regular se recomienda el uso de levotiroxina en dosis de 100 a 500 μg de levotiroxina intravenosa inicial para recuperar reservas de hormona tiroidea. Las dosis varían de acuerdo con distintas fuentes, hay quienes recomiendan dosis bajas en adultos mayores y personas con patologías estructurales del corazón. Otros autores recomiendan la dosificación según el área de superficie corporal en dosis de 6 μg/dL. La dosis inicial incluye de 50 a 100 μg de levotiroxina intravenosa diaria hasta que el paciente sea capaz de tolerarlo vía oral.18 Hay médicos a favor de dosificar la T3 iniciando con dosis de 10 a 20 μg seguida de 10 μg cada 24 horas durante 24 horas, posteriormente 10 μg cada seis horas durante uno o dos días hasta que el paciente pueda continuar con la vía oral. La terapia combinada de levotiroxina y T3 puede resultar útil, iniciando con dosis de 4 μg/kg de peso ideal, seguido de 100 μg cada 24 horas, posteriormente 50 μg intravenoso u oral. T3 deberá iniciarse simultáneamente con dosis de 10 μg cada ocho a 12 horas hasta que el paciente pueda mantener la dosis oral de levotiroxina. Se recomienda el uso de hidrocortisona al tratamiento del coma mixedematoso por el alto riesgo de presentar hipotiroidismo secundario e hipopituitarismo asociados a la insuficiencia adrenal. Se sugiere una dosis de 100 mg de hidrocortisona intravenosa cada ocho horas hasta que la insuficiencia adrenal haya remitido. Deberán realizarse niveles séricos de cortisol para documentar insuficiencia adrenal y, si fuera necesario, también el examen con estimulación de corticotropina.19,20
Entre las causas asociadas a coma mixedematoso resalta el bajo número de casos con asociación directa a fármacos psicotrópicos. Durante la revisión bibliográfica observamos que únicamente son dos los casos mencionados en la literatura mundial en los que Ochurch y colaboradores fueron los primeros en describir la asociación de éstos con la aparición de coma mixedematoso. Cabe destacar el poco conocimiento relacionado con las alteraciones que estos fármacos causan y llevan al paciente a coma metabólico. En los dos casos reportados la asociación directa se consiguió mediante el índice de probabilidad de Naranjo, en el que ambos casos resultaron con asociación alta para ser los causantes.
Conclusiones
Son múltiples las alteraciones que los antipsicóticos causan en toda la economía. En nuestro caso, el paciente inicia con síndrome de Ogilvie caracterizado por un cuadro de seudooclusión intestinal aguda hasta ese momento. Fisiopatológicamente se origina por un desequilibrio autonómico del control intrínseco, específicamente con desbalance entre la inervación simpática y parasimpática donde la dilatación del colon no es de causa mecánica. Este paciente fue diagnosticado con enfermedad psiquiátrica durante largo tiempo sin tener presente el estudio de la función tiroidea. En el hipotiroidismo pueden existir síntomas psiquiátricos, de ahí la importancia de tenerlo presente como un diagnóstico diferencial, no se sabe si los cambios neurológicos son permanentes o desaparecen una vez que ha remitido la enfermedad tiroidea, tampoco se sabe de la presencia de secuelas; sin embargo, como en nuestro caso las alteraciones psiquiátricas pudieron confundir el diagnóstico y llevarnos a un manejo erróneo. Debemos considerar que debido a las múltiples alteraciones sistémicas que genera el hipotiroidismo, a la baja sospecha que se tiene de la patología y a la falta de una herramienta con suficiente sensibilidad y especificidad que permita identificar pacientes con alto riesgo de tener coma mixedematoso, este diagnóstico sigue aún por debajo de su incidencia real. Contar con una herramienta de diagnóstico y mayor sospecha clínica permitirá incidir de manera positiva en el episodio agudo del paciente y, sobre todo, en su pronóstico de vida y funcional a largo plazo.











 nueva página del texto (beta)
nueva página del texto (beta)