Introducción
El tumor tenosinovial de células gigantes (TGCT) es un grupo de lesiones benignas que afectan comúnmente la sinovia articular, las bursas y las vainas tendinosas y se conoce también como sinovitis villonodular pigmentada o tumor de células gigantes de la vaina tendinosa, este último término utilizado cuando se presenta en la extremidad superior. Esta condición puede localizarse tanto en estructuras intraarticulares como extraarticulares y se clasifica en formas localizadas o difusas según su presentación clínica y comportamiento.1,2
La forma localizada generalmente afecta áreas específicas, como los dedos y la muñeca, y es típicamente benigna, con una evolución más lenta y menor riesgo de recurrencia después de la resección quirúrgica.1 Por otro lado, la forma difusa es más agresiva, involucra grandes articulaciones como la rodilla, la cadera y el tobillo y tiene un comportamiento destructivo, con mayor probabilidad de afectar tejidos circundantes, como los huesos. Es una enfermedad rara, con una incidencia anual estimada de 1.8 casos por millón en su forma intraarticular y 9.2 casos por millón en su forma extraarticular.2 Suele afectar a personas jóvenes, principalmente entre los 30 y 50 años de edad.3
Aunque puede presentarse en cualquier área, las formas localizadas afectan de manera predominante los dedos y la muñeca en 85% de los casos.1 En contraste, las formas difusas suelen involucrar principalmente las grandes articulaciones, siendo la rodilla la más afectada (75% de los casos, especialmente en los recesos lateral, supra e infrarrotuliano), seguida de la cadera, el tobillo y el codo.4 Mientras que las formas localizadas siempre son benignas, las formas difusas son más agresivas y destructivas, y en raras ocasiones pueden presentar un componente maligno. La condrólisis es la forma más común de progresión en las grandes articulaciones.5
Caso clínico
Paciente masculino de 27 años, previamente sano. Inicia padecimiento actual hace dos años, con episodios intermitentes de bloqueo de arcos de movilidad de la rodilla izquierda, que resolvían de forma espontánea.
Un mes previo a la consulta inicial, el paciente refiere haber sufrido un traumatismo con mecanismo de rotación en la rodilla izquierda mientras realizaba actividad física, por lo cual acude a consulta. Durante la exploración física se observa aumento de líquido intraarticular y reducción en el rango de movimiento. La maniobra de McMurray fue positiva para menisco medial de la rodilla izquierda, con dolor en la interlínea, el resto de las maniobras fueron negativas sin datos de inestabilidad, con gonalgia posterior en flexión a partir de los 90 grados.
En radiografías anteroposterior (AP) y lateral de rodilla, no se encontraron datos patológicos, por lo que se decidió la realización de una resonancia magnética (RM) simple, en la cual, además de lesión grado I en menisco medial y ligamento cruzado anterior (LCA), se identificó entre la cápsula posterior y el ligamento cruzado posterior al menos cuatro imágenes ovoides, con bordes bien definidos y comportamiento heterogéneo, predominantemente hiperintenso en secuencia de densidad protónica con supresión grasa (Proton Density Fat-supressed Sequence: PD-FS), hipointenso en T1 y T2 y sin señal en la secuencia de susceptibilidad magnética, con un tamaño aproximado de 7 a 20 mm (Figura 1). Se descartó el uso de ultrasonido por tener disponibilidad inmediata de RM.
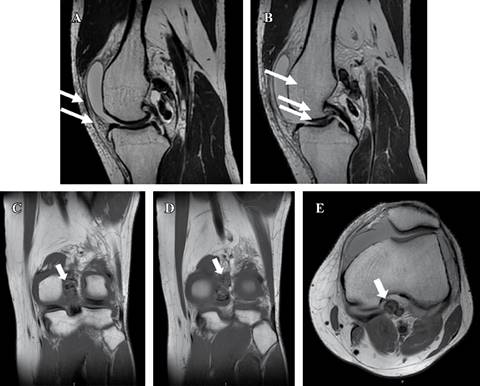
Figura 1: Resonancia magnética simple de rodilla izquierda. A y B) Corte sagital en secuencia T2. C y D) Corte coronal en secuencia T1. E) Corte transversal en secuencia T1. Se observan imágenes ovoides entre la cápsula posterior y el ligamento cruzado posterior (flechas blancas), bien delimitadas, de 7 a 20 mm, hipointensas y sin señal en susceptibilidad magnética, sugestivas de tumor tenosinovial de células gigantes.
Se realizó una artroscopía de rodilla izquierda (Figura 2), sin encontrar lesiones meniscales, condrales o ligamentarias; sin embargo, al acceder al espacio posterior por portal posteromedial y posterolateral, se visualizó una masa adherida a la cápsula posterior, de forma irregular, con áreas nodulares y una superficie de color café amarillento. Ante estos hallazgos, se decidió establecer un portal posteromedial para realizar el desbridamiento periférico posterior y la exéresis completa de la lesión logrando la resección sin dificultades (Figura 3); se envió a patología transoperatoria confirmando bordes libres, con su posterior análisis por dicho servicio, revelando que los fragmentos de tejido examinados corresponden a una proliferación fibrohistiocítica con patrón de crecimiento nodular, tejido fibroconectivo con numerosos histiocitos cargados de pigmento de aspecto hemosidérico y extensas áreas de hialinización, además de bordes libres. Estos hallazgos son consistentes con el tumor tenosinovial de células gigantes tipo localizado (Figura 4).
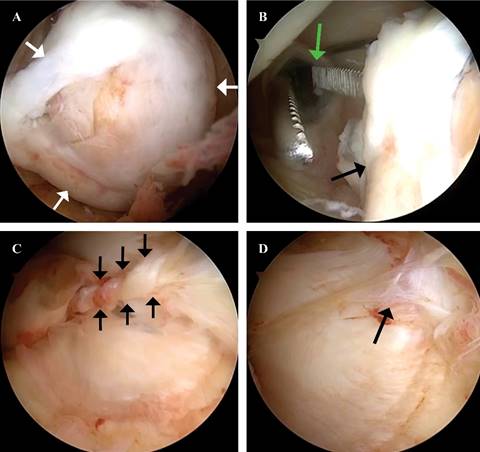
Figura 2: Artroscopía de rodilla izquierda, visión anterolateral. A) Tumor localizado en compartimento posterior (flechas blancas). B) Localización del portal posteromedial (flecha blanca) en relación a tumor (flecha negra). C) Pedículo de tumor unido a cápsula posterior (flechas negras). D) Visualización posterior a exéresis (flecha negra).
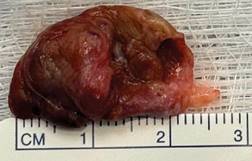
Figura 3: Muestra macroscópica enviada a patología de forma irregular con zonas nodulares, superficie café amarillenta con escaso material de aspecto fibrilar gris claro en la superficie con tamaño aproximado de 2.5 × 1.5 cm, consistente con tumor tenosinovial de células gigantes tipo localizado.
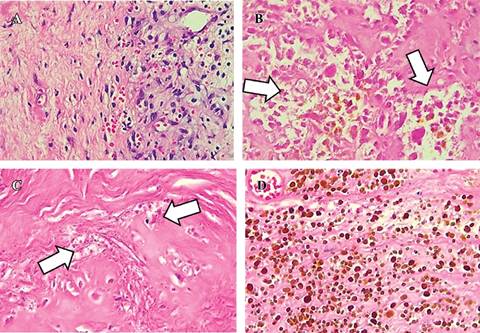
Figura 4: Cortes histopatológicos de fragmentos de tejido examinados consistentes con tumor tenosinovial de células gigantes tipo localizado. A) Visión panorámica de la lesión donde alternan áreas de mayor celularidad. B y C) Se destacan a mayor aumento con zonas escleronecróticas (flechas blancas). D) Hemosiderógafos, áreas cafés representan el depósito de hemosiderina.
El paciente egresó a domicilio tras 24 horas después de la cirugía, sin complicaciones y dado a la escisión completa, no se realizó radioterapia adyuvante. Se realizó seguimiento con RM a los seis meses postquirúrgicos, sin reportarse hallazgo de imágenes ovoides de reciente aparición. Actualmente, el paciente presenta arcos de movimiento completos sin limitación en la actividad física.
Discusión
El diagnóstico clínico de TGCT es complejo debido a su presentación variable. La anamnesis revela antecedentes de traumatismo en aproximadamente 50% de los casos, aunque la relación causal no es clara.1,2 La progresión de los síntomas es lenta y el intervalo entre los primeros signos y el diagnóstico suele ser prolongado, con un rango de 10 meses a tres años. La enfermedad suele ser monoarticular y el dolor, que se intensifica por la noche, es el síntoma más común.4 Por lo general, los pacientes presentan hinchazón, bloqueo, atrapamiento, inestabilidad, reducción del rango de movimiento, sensibilidad en la línea articular y/o una masa palpable. Estas lesiones pueden simular desgarros meniscales bloqueados, fragmentos osteocondrales, masas de tejido blando y cuerpos libres; en algunos casos, el diagnóstico solo se confirma durante la cirugía.6
Macroscópicamente, el TGCT suele presentarse con uno o varios nódulos pediculados de color marrón amarillento, de tamaño entre 1 y 6 cm, con un promedio de 2 cm.1 Estos nódulos son firmes, elásticos y muestran una lobulación característica.7
Microscópicamente, las lesiones consisten en células redondas o poligonales, células gigantes multinucleadas, siderófagos y células espumosas, organizadas en láminas o nidos compactos, separados por finas bandas de colágeno, que frecuentemente presentan hialinización.1,3 La forma localizada de la enfermedad típicamente revela un proceso multinodular bien delimitado, encapsulado en una pseudocápsula densa y parcialmente colagenosa.7 En contraste, la forma difusa carece de esta pseudocápsula y exhibe un patrón de crecimiento difuso e infiltrativo, con disposición en láminas a lo largo de la sinovia, formando espacios en forma de hendidura y zonas disociadas.8
El TGCT localizado extraarticular se manifiesta en radiografías como una masa de tejidos blandos en 50-70% de los casos, mientras que hasta en 20% puede observarse sin alteraciones radiográficas.4 Las formas localizadas intraarticulares suelen aparecer normales en la mayoría de las radiografías. Sin embargo, en la rodilla, es posible identificar una zona de opacidad en el tejido blando que reemplaza la región habitual de tejido adiposo en la almohadilla grasa de Hoffa.8
La RM es el estudio de imagen más útil, indispensable para el diagnóstico y la planificación quirúrgica. En el TGCT localizado intraarticular, las lesiones típicamente presentan en secuencias T1 una intensidad de señal baja a intermedia, con márgenes nodulares o lobulares bien definidos.4 En T2, la señal suele ser baja a intermedia y heterogénea, con áreas hipointensas que corresponden a depósitos de hemosiderina. En las secuencias de eco de gradiente es posible observar el efecto de floración por susceptibilidad magnética, que es casi patognomónico en las imágenes por RM.4,8
Las opciones de tratamiento incluyen la resección quirúrgica, radioterapia, modulación farmacológica de la enfermedad o una combinación de estos enfoques.1 En el tratamiento quirúrgico, la sinovectomía artroscópica es preferida en las formas localizadas, ya que por lo regular permite una resección macroscópica completa, tanto intraarticular como extraarticular, con una baja tasa de recurrencia, reportada entre 0 y 10%.6 Esta técnica, además, no suele presentar complicaciones locales y muestra excelentes resultados funcionales. Se recomienda utilizar al menos tres puertos artroscópicos para optimizar el éxito diagnóstico y terapéutico. Por otro lado, aunque la artrotomía abierta incrementa la probabilidad de una resección completa, requiere inmovilización y un período de recuperación más prolongado.8
La radioterapia es el tratamiento adyuvante más utilizado para la forma difusa intraarticular de TGCT tras una resección incompleta. Aunque los niveles de evidencia son bajos, la radioterapia (tanto externa como intraarticular, esta última conocida como sinoviortesis isotópica) parece reducir la tasa de recurrencia.1,8 En cuanto al tratamiento farmacológico, este se reserva para las formas difusas intraarticulares refractarias a radioterapia. Se ha reportado el uso de bloqueadores de factor de necrosis tumoral alfa e inhibidores de tirosina cinasa, con resultados prometedores.9
El tumor tenosinovial de células gigantes localizado tiene una baja tasa de recurrencia, estimada en 7%. La mayoría de las recurrencias suceden entre uno y 244 meses después de la intervención, aunque son poco frecuentes. Estos tumores son, en general, bien tratables, con un riesgo moderado de complicaciones, lo que permite un seguimiento menos intensivo en comparación con las formas más agresivas.10
El diagnóstico diferencial del tumor tenosinovial de células gigantes incluye diversos tumores neoplásicos y malignos, como el sarcoma histiocítico, el melanoma, el carcinoma y las neoplasias hematopoyéticas.11
Conclusiones
El TGCT es una enfermedad heterogénea que presenta desafíos significativos en su diagnóstico y manejo, dado su curso clínico variable y las similitudes con otras patologías articulares. Aunque su forma localizada tiene un pronóstico favorable con tratamiento quirúrgico, las formas difusas presentan mayores tasas de recurrencia y requieren enfoques terapéuticos combinados, como la radioterapia y tratamientos farmacológicos emergentes. La RM sigue siendo la herramienta diagnóstica más eficaz, mientras que la sinovectomía artroscópica se consolida como el estándar para las lesiones localizadas. Sin embargo, persisten limitaciones en el manejo de las formas más agresivas, lo que resalta la necesidad de avanzar en estrategias diagnósticas y terapéuticas innovadoras.











 nueva página del texto (beta)
nueva página del texto (beta)


