Introducción
La leche materna es el alimento ideal para el recién nacido (RN), contiene propiedades inmunológicas y nutricionales necesarias, se adapta a las necesidades de cada etapa, protege su salud y estimula de forma óptima su desarrollo físico y mental1.
La Organización Mundial de la Salud (OMS) recomienda que el lactante reciba exclusivamente leche materna desde la primera hora vida hasta los 6 meses y continuar mínimo hasta los 2 años2.
En México, la Encuesta Nacional de Salud y Nutrición (ENSANUT) 2021-2022, reportó una prevalencia de lactancia materna exclusiva en menores de 6 meses del 33.6 %; solo el 47.7 % de los RN inician la lactancia materna en la primera hora de vida, cifras por debajo de las metas de la OMS 3,4,5.
La lactancia materna tiene beneficios para la salud de madres y niños, los lactantes amamantados por períodos más largos tienen menor morbilidad y mortalidad infecciosa así como menos probabilidad de mal oclusión dental, menor riesgo de presentar sobrepeso, obesidad y diabetes en etapas posteriores, por otra parte, los RN prematuros que reciben calostro tiene menor riesgo de desarrollar enterocolitis necrosante, además la lactancia protege contra el síndrome de muerte súbita del lactante.
Los beneficios de la lactancia para las madres incluyen la protección contra el cáncer de mama, espaciamiento de los nacimientos y posible protección contra la diabetes y el cáncer de ovario. Se estima que el incrementar el tiempo de lactancia podría prevenir aproximadamente 823 000 muertes infantiles y 20 000 muertes por cáncer de mama anualmente en todo el mundo6.
Se considera lactancia eficaz cuando la transferencia de leche de madre-hijo se da en forma y cantidad que satisface las necesidades de ambos, dentro de las dificultades en el proceso del amamantamiento en el puerperio inmediato se encuentran: producción láctea insuficiente, vaciado insuficiente de mamas, úlceras, presencia de pezón plano o invertido, dificultades en el agarre por el RN8.
Un punto importante es la técnica de la lactancia, ya que si es inadecuada puede tener un efecto negativo provocando en la madre fisuras del pezón, congestión mamaria, mastitis, ansiedad y frustración que puede llevar al abandono temprano de la lactancia, mientras que el RN, una alimentación inadecuada puede condicionar una pérdida excesiva de peso, deshidratación, ictericia y necesidad de hospitalización7.
Por lo que se refiere a las herramientas utilizadas para evaluar la técnica de lactancia, identificar problemas relacionados con la misma y tomar medidas correctivas oportunas, se encuentra la escala Breastfeeding Assessment LATCH, creada por Jensen, y Wallace en 1994, validada en español donde el personal de salud realiza una evaluación madre-hijo mediante la observación directa durante 10 min para prestar atención en cómo se realiza la lactancia. El acrónimo LATCH se refiere a: "L" habilidad de agarre del bebé al pecho, "A” deglución audible, "T" tipo de pezón, "C" comodidad o dolor de mamas durante el amamantamiento y "H" capacidad de la madre para mantener su postura y la del lactante, estos cinco dominios determinan la efectividad y apoyo requerido, asignando un puntaje de 0 a 2 a cada aspecto; de acuerdo con el puntaje obtenido se clasifica como dificultad importante (0 a 3), moderado (4 a 8) y sin dificultad (9 a 10) 9,10.
La Guía de Buena Práctica Clínica, Toronto, 2018, ofrece recomendaciones al personal de salud para atender a madres-hijos que enfrentan problemas con la lactancia, son sencillas de aplicar y se pueden replicar con facilidad11.
Cuando las puérperas presentan una técnica incorrecta o problemas para amamantar al RN como la presencia de pezón plano o invertido, incomodidad, dolor de mamas y dificultades en el agarre por el RN, situaciones que cuando no son advertidas y corregidas durante el puerperio por el personal de salud pueden ser causas de abandono precoz, reducción de la tasa de lactancia materna exclusiva, pérdida de peso y deshidratación del RN en la primera semana de vida. El personal de salud juega un papel clave en la identificación y abordaje oportuno de estos problemas. Por lo antes expuesto el objetivo del presente estudio fue evaluar el efecto de la capacitación y medidas de corrección en puérperas con dificultades en la lactancia, identificadas mediante la escala LATCH.
Materiales y métodos
Estudio cuasi-experimental, se incluyeron a puérperas de 16 a 45 años que tuvieron RN sanos entre 36 y 41 semanas de gestación (SDG), con peso entre 2000 y 4000 grs, nacimiento vaginal o abdominal. Se excluyeron puérperas que presentaron complicaciones obstétricas, que ameritaron anestesia general o uso de medicamento (s), así como aquellas que tuvieran alguna contraindicación para la lactancia o alguna discapacidad intelectual. Se excluyeron a quienes tuvieron partos gemelares o múltiples, presencia de malformación craneofacial del RN. Se eliminaron a puérperas que no acudieron a la segunda evaluación.
Se calculó un tamaño de muestra con el programa G* Power 3.1.9.7, para T pareada, con tamaño del efecto 0.30, error 0.5 y potencia esperada 0.95, dando un total de 147 puérperas a incluir, el tipo de muestreo fue no probabilístico por casos consecutivos.
Previo a la recolección de la información, uno de los investigadores (médico pediatra experto en lactancia materna), capacitó al investigador (médico general) quién fue el encargado de aplicar la escala LACH, capacitar y corregir los problemas identificados. Se realizó un estudio piloto con 10 puérperas, ambos investigadores acudieron al servicio de alojamiento conjunto mediante una observación directa de 10 min de la forma como se realizaba el amamantamiento madre-hijo, evaluaron la técnica, aplicaron y calificaron mediante escala LATCH, realizando la capacitación y/o corrección de acuerdo al problema identificado, mediante el apoyo manual, infografía o video de acuerdo información obtenida de la Guía de Buena Práctica Clínica, Toronto, 2018 en lactancia materna8,11.
La primera evaluación se realizó en las primeras 24 hrs del puerperio en alojamiento conjunto del Hospital General de Zona No. 2 Apizaco Tlaxcala del Instituto Mexicano del Seguro Social (IMSS). Previa firma del consentimiento informado, se aplicó un cuestionario estructurado a la puérpera que incluyó edad, ocupación, estado civil, si vivía en pareja, lactancia previa, antecedentes obstétricos (número de embarazos, tipo de nacimiento). En relación con el RN se interrogó peso, edad gestacional y tipo de alimentación.
Uno de los investigadores presenció la forma como realizaba la lactancia madre-hijo durante 10 minutos, aplico escala LATCH y de acuerdo con el problema encontrado según el dominio brindo corrección y/o capacitación según el caso. Se citaron a las puérperas para una segunda evaluación entre el tercero al quinto día post parto en el servicio de medicina preventiva del hospital, dicha valoración fue realizada nuevamente por el mismo investigador aplicando nuevamente la escala LATC. Se obtuvo el peso del RN al nacimiento y en la segunda evaluación.
El estudio se llevó a cabo durante los meses de marzo y septiembre de 2024, fue aprobado por el comité local de investigación del IMSS con registro R-2024-2902-006.
Se realizó un análisis descriptivo con frecuencias, porcentajes, mediana, rango intercuartil según el tipo de variables; para el análisis inferencial se empleó prueba de Mc Nemar, T pareada, rangos de Wilcoxon y G de Hedges. Se consideró significancia estadística con un p valor menor a .05.
Resultados
Se incluyeron 150 puérperas de 16 a 41 años, mediana de 26 años, 46.6 % (70) amas de casa, 89.3 % (134) reportaron vivir en pareja, 39.4% (44) primigestas (Tabla 1).
Tabla 1 Datos generales
| Variables | Frecuencia | % | |
|---|---|---|---|
| Escolaridad | Nivel superior | 33 | 22.0 |
| Preparatoria concluida | 61 | 40.7 | |
| Secundaria completa | 56 | 37.3 | |
| Ocupación | Ama de casa | 70 | 46.6 |
| Empleada | 65 | 43.3 | |
| Profesionista | 9 | 6.0 | |
| Estudiante | 6 | 4.0 | |
| Incapacidad laboral | Sí | 69 | 46.0 |
| No | 81 | 54.0 | |
| Estado civil | Unión libre | 104 | 69.3 |
| Casada | 30 | 20.0 | |
| Soltera | 16 | 10.6 | |
| Vive en pareja | Sí | 134 | 89.3 |
| No | 16 | 10.6 | |
| Alimentación | Leche materna | 59 | 39.3 |
| Mixta | 38 | 25.3 | |
| Aún no inicia lactancia | 53 | 35.5 | |
| Tipo de parto | Vaginal | 71 | 47.3 |
| Abdominal | 79 | 52.7 | |
| Gesta | Una | 44 | 29.3 |
| Dos | 57 | 38.0 | |
| Tres | 31 | 20.7 | |
| Cuatro y más | 18 | 12.0 | |
| Edad gestacional (semanas) | 36 - 37 | 24 | 16.0 |
| 38 - 40 | 119 | 79.3 | |
| 41 - 42 | 7.0 | 4.6 | |
Fuente: Encuesta, LME: lactancia materna exclusiva
El número de embarazos de la puérpera fue de 1 a 6, mediana 2, edad gestacional del RN 36 a 42, mediana 39 semanas, peso al nacimiento 2230 a 4210, mediana 3030 g. Se observó incremento de la lactancia materna exclusiva y disminución de la alimentación mixta en la segunda evaluación p.000 (Figura 1).
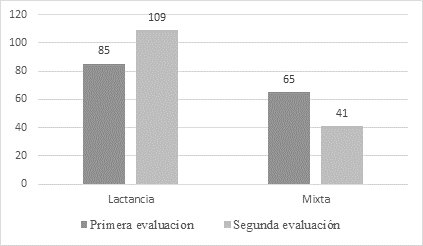
Figura 1 Tipo alimentación pre y post intervención Nota: Prueba de McNemar p.0000 Fuente: Elaboración propia
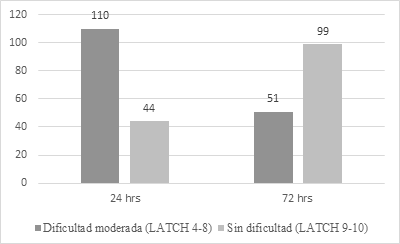
Se estratificaron a las puérperas de acuerdo con el puntaje obtenido, dificultad moderada (4-8) y sin dificultad (9 a 10), ninguna presentó dificultad severa, se observaron cambios positivos con relación a la valoración inicial de p.000 (Figura 2).
Respecto a la puntuación de escala LATCH post intervención, el 3.3 % (5) de las puérperas obtuvieron un puntaje menor, 77.3 % (116) más alto y 19.3 % (29) sin cambios (p.000); hubo mejoría en los cinco items de la escala p <.05 (Tabla 2).
Tabla 2 Comparación de los dominios de la escala LACTH
| Inicial | Final | Z | p | G de Hedges | |
|---|---|---|---|---|---|
| Items | 8a (7.53)b | 9a (8.78)b | -9.372 | 0.000c | 0.93 |
| Agarre | N | N | |||
| 0: ausente | 26 | 6 | -8.002 | 0.000c | |
| 1:intentos | 88 | 41 | |||
| 2:Sin problema | 36 | 103 | |||
| Audición la succión | |||||
| 0: nula | 38 | 9 | -8.840 | 0.000c | |
| 1: leve | 79 | 32 | |||
| 2 : Sin problema | 42 | 109 | |||
| Tipo pezón | |||||
| 0: invertido | 11 | 4 | -3.207 | 0.001c | |
| 1: plano | 13 | 15 | |||
| 2: Sin problema | 126 | 131 | |||
| Confort | |||||
| 0:dolor mamas | 5 | 7 | -3.857 | 0.000c | |
| 1:leve | 16 | 39 | |||
| 2: Sin problema | 128 | 104 | |||
| Asistencia | |||||
| 0:ayuda total | 8 | 0 | -3.226 | 0.001c | |
| 1: mínima | 7 | 4 | |||
| 2: Sin problema | 136 | 146 | |||
| Peso RN (gr) | 3075 ± 386.4 | 2943.6 ± 380.9 | 15.6* | 0.000d | |
Fuente: encuesta, a Mediana, b media, c Rango de Wilcoxon, d t pareada, ± desviación estándar, RN: recién nacido, g: gramos.
Discusión
La educación prenatal o postnatal sobre lactancia materna por el personal de salud, ha mostrado efectividad con mejora en las tasas de lactancia; una herramienta para identificar a madres en riesgo de abandono y detección de problemas en la técnica de la alimentación es la Bristol Breastfeeding Assessment Tool (BBAT), esta valora la posición, apego, succión y deglución12, en el presente estudio se utilizó la escala LATCH en esta se valora el tipo de pezón, ninguna puérpera presento dificultad severa, las que presentaron dificultad moderad mejoraron en la segunda evaluación.
En un estudio realizado en el 2020, en una cohorte prospectiva incluyeron a 400 binomios, realizaron dos evaluaciones; la primera entre las 6 y 16 horas y la segunda entre 24 y 48 hrs posterior al nacimiento, utilizaron la escala LATCH, brindaron apoyo, educación y capacitación a madres con problemas y encontraron un porcentaje menor de binomios con puntaje ≤ 8 en la segunda evaluación (p< 0,001)13. En el estudio el tamaño del efecto de la intervención fue alto (0.93); en el dominio dolor de mamas y pezón plano, hubo un incremento leve en la segunda evaluación, posiblemente porque coincidió con la fase II de lactogénesis, comúnmente llamada “bajada de leche”, que ocurre entre el tercero al quinto día, donde el estímulo y la succión juegan un papel esencial e importante en la producción y eyección de leche14. En este periodo, madre-hijo, acuden a nuestra unidad de forma rutinaria a la toma del tamiz metabólico, momento en el que se realizó la segunda evaluación, en este período se pudo reconocer si la producción de leche era suficiente, lactancia materna exclusiva, técnica de succión adecuada, presencia de deshidratación en el RN, adecuado vaciamiento de mamas, y en caso de presentarse algún problema apoyó esos casos de manera particular.
Por otro lado, en otro estudio sobre una cohorte prospectiva con 93 binomios; realizaron dos evaluaciones; al egreso hospitalario y 6 semanas, concluyeron que un puntaje ≤ 6 de escala LATCH es útil para identificar a binomios con riesgo de abandono de la lactancia e inadecuado aumento de peso, no realizaron ninguna intervención educativa15. En el presente estudio el 4.6% de puérperas presentaron un puntaje ≤ 6, entre las causas que se reportaron fueron hipogalactia y nula cooperación de madres.
Intervenciones educativas en etapa prenatal han mostrado ser eficaces para mejorar la técnica de lactancia y autoeficacia. Un ensayo clínico con embarazadas, donde el grupo de intervención recibió 2 sesiones educativas por consultora en lactancia, y el grupo control atención estándar; fueron evaluadas en el puerperio inmediato con escala LATCH y la Escala de Autoeficacia - Forma Corta (BSES-SF). El grupo de intervención obtuvo mejores puntajes en la escala LATCH (p=0.003) y autoeficacia de la escala BSES-SF (p = 0.03), además el inicio de la lactancia y el contacto piel con piel ocurrió más temprano (p <0.05). Concluyeron que la educación en lactancia en el período prenatal influye positivamente en la autoeficacia materna y éxito de lactancia16. No investigamos el tiempo de contacto piel con piel del binomio, se insiste en el servicio de alojamiento conjunto mantener el contacto piel con piel madre-hijo el mayor tiempo posible; sin embargo, hubo incremento de la lactancia exclusiva y disminución de la alimentación mixta en la segunda evaluación.
La educación prenatal o postnatal en lactancia, mediante folletos, llamadas telefónicas, entre otros, han mostrado eficacia con aumento en la tasa de lactancia, menos dificultades y mejorar la autoeficacia de madres en los primeros seis meses después del parto17. Estudios que han utilizado la escala LATCH para evaluar el efecto de intervenciones psicoeducativas basadas en la terapia cognitivo-conductual en una o varias sesiones en el periodo prenatal, con puntaje ≥ 8 en las primeras 24 horas de vida se asocia con tasa más alta de lactancia exclusiva al egreso hospitalario18,19. Aunque las participantes, derechohabientes, recibieron información sobre lactancia en su atención prenatal, la observación directa del amamantamiento durante 10 minutos en el puerperio, por uno de los investigadores, representó una oportunidad para brindar apoyo y capacitación. Actividad que habitualmente realiza enfermería y/o pediatría; sin embargo, debido a sobrecarga de trabajo, no siempre es posible. Por ello se propone incorporación de una consultora experta en lactancia materna durante el puerperio.
En un estudio efectuado en la India, en puérperas y RN de término, también se utilizó la escala LATCH. La primera evaluación se realizó entre las 6 y 12 horas del nacimiento, un grupo de 8 enfermeras proporcionaron apoyo y educación sobre lactancia, una segunda evaluación se realizó dentro de las 24 a 48 horas después del parto los autores concluyen que las medidas de apoyo a la lactancia materna mejoraron la puntuación LATCH20. En nuestro caso coincide con los resultados obtenidos observando una mejora en la técnica de lactancia, la evaluación fue realizada por la misma persona que se capacitó en lactancia materna, las técnicas de corrección son reproducibles de acuerdo y fueron obtenidas de las recomendaciones de la Guía de Práctica Clínica sobre lactancia materna 2018 (RNAO)8,11.
La RNAO ofrece recomendaciones donde el personal de salud puede consultar y resolver los problemas con la lactancia; en un estudio en España se evaluó el efecto de la implementación de las guías al personal de salud, el efecto fue positivo con aumento del contacto piel con piel, lactancia exclusiva y educación prenatal (p < 0.00)11,21. Usamos las recomendaciones de la RNAO para corregir cada uno los problemas identificados mediante la escala LATCH, son sencillas y fáciles de reproducir y hubo incremento de la lactancia exclusiva en la segunda evaluación.
Conclusiones
Las dificultades con la lactancia que presentaron los binomios disminuyeron después de aplicar las medidas de corrección y capacitación por el personal de salud, la escala LATCH mostró utilidad para identificar a madres y RN con problemas con la lactancia. El puerperio inmediato y mediato son oportunidades que tiene el personal de salud, para identificar los problemas que enfrentan los binomios, ofrecer apoyo y capacitación para evitar abandono temprano y mejorar las tasas de lactancia materna exclusiva.











 nueva página del texto (beta)
nueva página del texto (beta)